Журнал «Здоровье ребенка» 1 (22) 2010
Вернуться к номеру
Стрес-індукована кардіоміопатія у підлітків
Авторы: Сенаторова Г.С., Хаін М.А., Вергіліс Н.В., Пушкар О.М., Харківський національний медичний університет
Рубрики: Педиатрия/Неонатология
Версия для печати
Наводиться опис власного клінічного спостереження стрес-індукованої кардіоміопатії (кардіоміопатії такоцубо) у підлітка.
Стрес-індукована кардіоміопатія, підлітки.
Стрес-індукована кардіоміопатія, або кардіоміопатія такоцубо, являє собою транзиторну кардіоміопатію, що імітує гострий коронарний синдром з елевацією сегмента SТ без ураження коронарних артерій та належить до групи некласифікованих кардіоміопатій. Вперше кардіоміопатія такоцубо (КМП такоцубо) була описана японським вченим H. Sato у 1990 році. (tako — восьминіг, tsubo — спеціальний горщик з вузьким округлим дном для вилову восьминогів). Таку форму набуває лівий шлуночок (ЛШ) у кінці систоли при стрес-індукованій КМП. У вітчизняній літературі є поодинокі описи даного синдрому загалом в постменопаузі у жінок. У закордонних виданнях є понад 300 публікацій, які свідчать, що в 1,7–2,2 % пацієнтів, госпіталізованих із приводу коронарного синдрому, з часом була діагностована стрес-індукована КМП. У дітей опис даного синдрому ми не знайшли.
Етіологія
Етіологічним фактором КМП такоцубо є стрес, фізичне або емоційне навантаження. За даними літератури, захворюванню можуть передувати травми, інвазивні втручання, гіперергічна реакція (бронхіальна астма), «гострий живіт», припинення вживання алкоголю, відміна опіатів, вагітність. Морфологічною основою можуть бути анатомічні варіанти коронарних артерій.
Патогенез
КМП такоцубо є наслідком прямого впливу високих концентрацій адреналіну на міокард шлуночків при стресі різного генезу. При фізіологічних і надфізіологічних концентраціях норадреналін, вивільнений із симпатичних нервових закінчень, діє на кардіоміоцити шлуночків переважно через b 1-АР, виявляючи позитивну інотропну і хронотропну дію. Виникаючий ефект є результатом активації каскаду біохімічних реакцій, запущених унаслідок зміни конформації білка Gs за рахунок створення комплексу «гормон — рецептор», що приводить до активації аденілатциклази і, як наслідок, до збільшення концентрації цАМФ. Останній активує протеїнкіназу А через вторинні месенджери гормонального сигналу, яка фосфорилює декілька внутрішньоклітинних мішеней, що беруть участь у цьому ланцюгу, зміни їх активності і тим самим — швидкість процесів, які він регулює, що призводить до збільшення скоротливої здатності кардіоміоцитів («оглушення» міокарда). При цьому виникають спазм коронарних артерій, порушення функції мікросудинного русла серця, метаболізму жирних кислот. При зниженні концентрації адреналіну функція міокарда відновлюється.
За даними різних наукових досліджень, при електронній мікроскопії в міокарді виявляється пошкодження базальної мембрани мітохондрій, фіброз, некроз, набряк та загибель клітини. Імуногістохімічними дослідженнями виявляються вірусні геноми. Не виключений спадковий характер кардіоміопатії. При серологічному дослідженні можуть бути підвищені маркери пошкодження міокарда (тропонін, КФК-МВ).
Клініка, діагностика
Клінічно стрес-індукована КМП являє собою гостро виниклу, транзиторну дисфункцію лівого шлуночка, якій передував фізичний або емоційний стрес. Пацієнти скаржаться на загрудинний біль, іноді можливі задишка,серцебиття, синкопе. На ЕКГ реєструються ішемічні зміни: підйом сегмента ST з наступним подовженням інтервалу QT та інверсія зубця Т. За даними ЕхоКГ, для захворювання характерні дисфункція і дискінезія верхівки і часто міжшлуночкової перегородки лівого шлуночка. При вентрикулографії, магнітно-резонансній томографії виявляються зміни порожнини ЛШ, які за формою нагадують такоцубо. При аортокоронарографії оклюзії, аномалії судин не визначаються.
Наводимо клінічний приклад
Виписка з історій хвороб дитини О., 16 років, яка знаходилася на лікуванні в кардіоцентрі ОДКЛ м. Харкова.
Дитина була госпіталізована до обласної дитячої клінічної лікарні зі скаргами на короткочасні запаморочення й потемніння в очах, інтенсивний біль за грудиною протягом 2 діб, що виник після фізичного та психоемоційного навантаження (конфлікт з однолітками, складання вступних іспитів, фізичне навантаження на сільськогосподарських роботах).
Хлопчика госпіталізовано до ЦРБ, де після проведення ЕКГ встановлено діагноз: гострий коронарний синдром. Призначена терапія: мексикор, бісопролол, тіотриазолін, предуктал, аспекард, ренальган. Протягом наступних 3–4 годин стан дитини покращився, кардіалгія минула. Для подальшого обстеження та лікування хворого переведено до кардіоцентру ОДКЛ м. Харкова.
В анамнезі життя: дитина від 1-ї вагітності на фоні гестозу 2-ї половини, пологи в строк, народилася в стані асфіксії. У матері гіпертонічна хвороба. У бабусі з боку батька ІХС, стенокардія, інфаркт міокарда.
При госпіталізації стан дитини середньої тяжкості, скарги відсутні, самопочуття не порушене. Правильної статури, достатнього харчування, шкіра чиста. ЧД = 20 за хв. У легенях дихання везикулярне. ЧСС = 68 уд. за хв. АТ = 115/65 мм рт.ст. Границі відносної серцевої тупості в межах вікової норми. Тони серця ритмічні, короткий систолічний шум з опт. в 5 м/р зліва від грудини. Живіт м''який, б/б. Печінка не збільшена.
Проведені обстеження
Загальний аналіз крові: без патологічних змін.
Загальний аналіз сечі: без особливостей.
Показники печінкових проб: без відхилень.
На третю добу від початку захворювання: тропонін I — 0,030 нг/мг (N до 0,1), КФК-МВ-фракція — 6,0 од/л (N до 25,0).
Через два тижні з моменту захворювання: тропонін I — 0,013 нг/мг (N до 0,1), КФК-МВ-фракція — 8,0 од/л (N до 25,0), сіалові кислоти 216 од., гаптоглобін 1,5, СРБ (+).
ЕхоКГ, ДЕхоКГ на третю добу від початку захворювання: КДД = 41,6 мм , КДС = 25,3 мм , ТМШП = 10,5 мм, Тзсд = 11,1 мм , Vd = 76,7 мл, Vs = 22,9 мл, УО = 53,8 мл, ФВЛШ = 70 %. Пролапс передньої стулки мітрального клапана 1-го ст. без регургітації. Асинергія скорочення задньої стінки лівого шлуночка і міжшлуночкової перегородки. D р кл. ЛА = 4,1 мм рт.ст., D р кл. Ао = 5,8 мм рт.ст., D р низхідний Ао = 12,2 мм рт.ст., АХЛШ. Проведено коронарографію. Патології коронарного русла не виявлено. ЕКГ у динаміці наведено на рис. 1, 2. Холтерівське моніторування: значні порушення реполяризації у вигляді підйому ST (перша доба захворювання). Через два тижні: тенденція до брадикардії. Одинична вставочна надшлуночкова екстрасистолія. Виражені порушення реполяризації (чергування підйому та негативних ST).
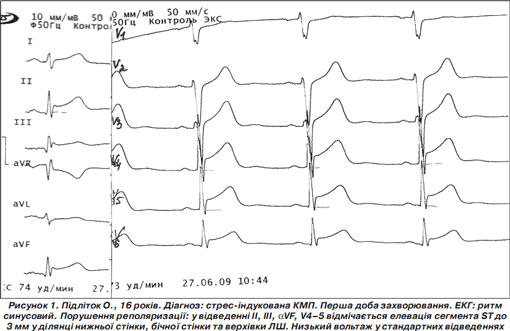
УЗД органів черевної порожнини та нирок: патології не виявлено.
Рентгенограма: легеневі поля звичайної прозорості, легеневий малюнок не змінено. Серце в межах норми. Визначається С-подібний сколіоз грудного відділу хребта.
МРТ-дослідження хребта: лівобічна задньолатеральна протрузія диска Th 7–8. Множинні кили Шморля. УЗД судин головного мозку: спектр кровотоку за ангіодистонічним типом. Церебральний артеріальний тонус різко підвищений, як ознака дифузної вазоконстрикції.
Електроенцефалограма: помірно виражені зміни патерну ЕЕГ з ознаками негрубої дисфункції неспецифічних серединних структур у вигляді появи білатеральних синхронних тета-хвиль. При гіпервентиляції: незначне зростання кількості середньоамплітудних повільних хвиль, без вогнищевих та епілептиформних змін.
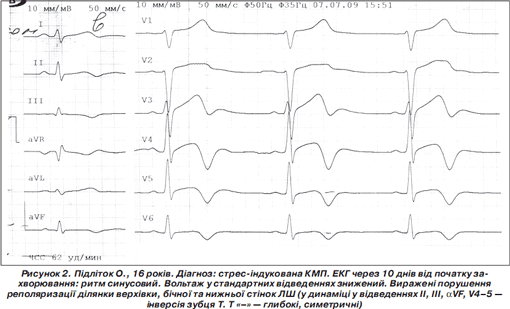
ЕхоЕГ: М-ехо без зміщення. Ширина 3-го шлуночка 5,5 мм (норма). Серединний ехо-комплекс не розщеплений. Пульсація бокових шлуночків у межах норми. Незначне підвищення кількості середньоамплітудних додаткових ехо-сигналів в обох гемісферах. Ознаки вираженої внутрішньочерепної гіпертензії не виявлені. Непрямі ознаки лікворно-венозної дистензії. На основі проведеного обстеження встановлено діагноз: стрес-індукована кардіоміопатія. Лівобічна задньолатеральна протрузія диска Th 7–8. Множинні кили Шморля. Вегетосудинна дисфункція з ангіоспазмами. Дитина отримувала лікування: бісопролол 2,5 мг/добу, предуктал 1 табл. 2 рази на добу, аспекард 100 мг 1 раз на добу, тіотриазолін в/в 2,0 мл на добу, адаптол 1/2 табл. 2 рази на добу. На фоні лікування стан дитини зберігався стабільним, скарг не було. У соматичному статусі особливостей не виявлено. Однак тривало зберігалися виражені порушення реполяризації на ЕКГ гіпоксичного характеру по нижній стінці, верхівці та бокових стінках лівого шлуночка.
При контрольному обстеженні через 1,5 місяця від початку захворювання скарг немає, ЕКГ в нормі (рис. 3).
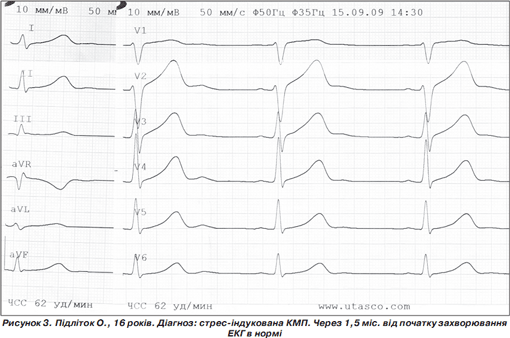
Перебіг
У 95 % КМП мають сприятливий перебіг — функція ЛШ відновлюється протягом 1–3 тижнів. У літературі описані випадки розвитку кардіогенного шоку, гострої серцевої недостатності, набряку легенів, порушення ритму серця, тромбози, розриви стінки ЛШ, смертність 1–3,2 %. Повторні епізоди трапляються вкрай рідко.
Лікування
Симптоматичне, у першу чергу — усунення фактора, що призвів до стресу (психічний, фізичний, емоційний, ендогенний та ін.).
1. Andreas Rolf, Holger M. Nef et al. Immunohistological basis of the late gadolinium enhancement phenomenon in takotcubo cardiomiopathy // Eur. Heart J. — 2009. — 30. — 1635-1642.
2. Bybee K.A., Kara T., Prasad A., et al. Systematic review: transient left ventricular apical ballooning: a syndrome that mimics ST-segment elevation myocardial infarction // Ann. Intern. Med. — 2004. — 141. — 858-865.
3. Gianni M., Dentali F., Grandi A.M. et al. Apical ballooning syndrome or takotsubo cardiomyopathy: a systematic review // Eur. Heart J. — 2006. — 27. — 1523-1529.
4. Jean-Pierre Bassand, Cristian W. Hamm. Diagnosis and Treatment of Non-ST-segment Evation Acute Coronary Syndromes. ESC Guidelines desk reference 2008. — 55-69.
5. Holger M. Nef, Helge M., Cristian Troildl et al. Abnormalities in intracellular Ca2+ regulation contribute to the pathomechanism of Tako-Tsubo cardiomiopathy // Eur. Heart J. — 2009. — 30. — 2155-2164.
