Газета «Новости медицины и фармации» 13–14(333–334)
Вернуться к номеру
Гіпертонічні кризи: стандарти діагностики, надання невідкладної допомоги та профілактика
Авторы: В.І. Денисюк, О.В. Денисюк, С.В. Валуєва, Вінницький національний медичний університет ім. М.І. Пирогова
Версия для печати
Актуальною проблемою сучасної кардіології є гіпертонічні кризи (ГК). Вони зустрічаються часто (у 25–40 % випадків) і є небезпечними при артеріальній гіпертензії (АГ). Незважаючи на те що діагностика ГК проводиться легко і цьому питанню присвячена величезна кількість науково-практичних робіт, смертність при розвитку ГК у хворих на гіпертонічну хворобу залишається дуже високою. Відомо, що смертність при ГК в Україні серед усіх країн Європи залишається найбільш високою.
Хворі, які перенесли ускладнений ГК, помирають протягом наступних 3 років від хронічної ниркової недостатності (ХНН) (рівень доказів А), інсультів (В). Цей ризик збільшується з віком (А) та тривалістю артеріальної гіпертензії (В).
Визначення. ГК — це гострий значний підйом артеріального тиску (АТ), що супроводжується клінічною симптоматикою ураження органів-мішеней у результаті нервово-судинних і гуморальних порушень. При ГК відбувається підвищення систолічного АТ на 20–100 мм рт.ст., діастолічного АТ — на 10–50 мм рт.ст. або до 210/120 мм рт.ст.
Етіологія. Причиною різкого підвищення АТ є фактори, що сприяють розвитку ГК (надмірне вживання кухонної солі, різні зміни клімато-метеорологічних факторів, стресові ситуації, гостра відміна бета-адреноблокаторів (БАБ), клофеліну, допегіту після тривалого їх застосування; зловживання міцною кавою, заваркою чаю, тютюнопаління, вживання алкоголю; гіперінсоляція; зміна гормонального спектра в жінок при клімаксі, перед менструацією тощо).
Основні патогенетичні ланки розвитку ГК [2, 4, 9]:
1. Гіперактивація симпатоадреналової системи.
2. Гостра та постійно наростаюча затримка натрію та води.
3. Накопичення кальцію в ендотелії судин, ендотеліну, тромбоксану, ангіотензину ІІ, альдостерону, що призводять до спазму судин, підвищення АТ.
4. Зниження вазодилатуючих факторів (простацикліну та оксиду азоту).
5. Відбувається формування системних і гемодинамічних порушень (церебральних, коронарних, ренальних, периферичних, макро- і мікроциркулярних) з розвитком тканинної та органної ішемії, пошкодження ендотелію.
6. Судинний механізм: підвищення загального периферичного опору судин у результаті збільшення вазомоторного (нейрогуморальні впливи) та базального (при затримці натрію) тонусу артеріол.
7. Кардіальний механізм у відповідь на збільшення частоти серцевих скорочень, об’єму циркулюючої крові, підвищення скоротливості міокарда (збільшення фракції викиду).
До факторів ризику розвитку ГК належать чоловіча стать, негроїдна раса, тютюнопаління, приймання пероральних контрацептивів і низький соціально-економічний статус. ГК частіше зустрічаються у віці 40–50 років, вони можуть спостерігатись при паренхіматозних захворюваннях нирок, реноваскуляризації, АГ, дифузних захворюваннях сполучної тканини, феохромоцитомі, васкулітах, передеклампсії, черепно-мозкових травмах. Кризам сприяють вживання пігулок для схуднення, засобів від простуди, НПЗП, кокаїну, трициклічних антидепресантів, інгібіторів МАО. Вони виникають при раптовій відміні клонідину, БАБ тощо.
Класифікація ГК Українського товариства кардіологів (1999) [5]:
1) ускладнені з гострим або прогресуючим ураженням органів-мішеней, що є загрозою для життя і потребують зниження АТ упродовж години;
2) неускладнені ГК — без гострого або прогресуючого ураження органів-мішеней, що становлять загрозу життю хворого і потребують нормалізації АТ упродовж години або доби.
До ускладнених ГК (необхідна нормалізація АТ до 1 год) належать:
1) гостра гіпертензивна енцефалопатія;
2) внутрішньомозковий або субарахноїдальний крововилив;
3) ішемічний інсульт;
4) транзиторна ішемічна атака;
5) гострий коронарний синдром (інфаркт міокарда (ІМ), нестабільна стенокардія, стенокардія після операцій на відкритому серці);
6) гострий аритмічний синдром (пароксизмальна тахікардія, фібриляція передсердь, шлуночкова екстрасистолія високих градацій);
7) гостра лівошлуночкова недостатність;
8) гостра розшаровуюча аневризма аорти;
9) гостра ниркова недостатність;
10) передеклампсія та еклампсія;
11) гостра післяопераційна кровотеча.
До неускладнених ГК належать:
1) кардіальний криз із симптомами кардіалгії, стенокардії або порушень ритму серця, коли систолічний артеріальний тиск може підвищуватись до 240 мм рт.ст., діастолічний — до 140 мм рт.ст.;
2) церебральний криз;
3) криз у поєднанні з носовою кровотечею;
4) криз після операції, що є загрозою для кровотеч;
5) гіпоталамічний (диенцефально-вегетативний) криз.
Ускладнений ГК супроводжується гострим порушенням функцій життєво важливих органів у результаті високого АТ. Його потрібно знижувати негайно, препарати в основному вводять парентерально, хворого спостерігають у блоці інтенсивної терапії. Неускладнений ГК не супроводжується ураженням органів-мішеней, він може перебігати безсимптомно. Ризик тяжких ускладнень невеликий, тому АТ можна знижувати протягом декількох годин і днів. Препарати в основному застосовують перорально, нерідко таких хворих лікують амбулаторно [5, 10].
На ускладнений ГК вказують біль за грудиною, задишка, головний біль, нечіткість зору, порушення свідомості, вогнищеві неврологічні симптоми, ретинопатія ІІІ–IV ступенів, вологі хрипи в легенях, патологічний ІІІ тон серця, а також відсутність пульсу на деяких артеріях (при розшаровуючій аневризмі аорти). Щоб відрізнити ускладнений ГК від неускладненого, необхідно покладатись не на рівень АТ, а на анамнестичні та фізикальні обстеження. При гіпертонічній енцефалопатії можливі вогнищеві неврологічні симптоми, сплутаність свідомості та судоми.
Невідкладна допомога при ГК [2, 3]:
1. Негайно знизити АТ необхідно за допомогою одного з антигіпертензивних препаратів, прийнятих сублінгвально:
— ніфедипін короткої дії по 10–20 мг;
— каптоприл по 25–50 мг;
— пропранолол по 40–60 мг;
— клонідин по 0,075–0,15 мг;
— празозин по 1–5 мг;
— нітрогліцерин по 0,5 мг.
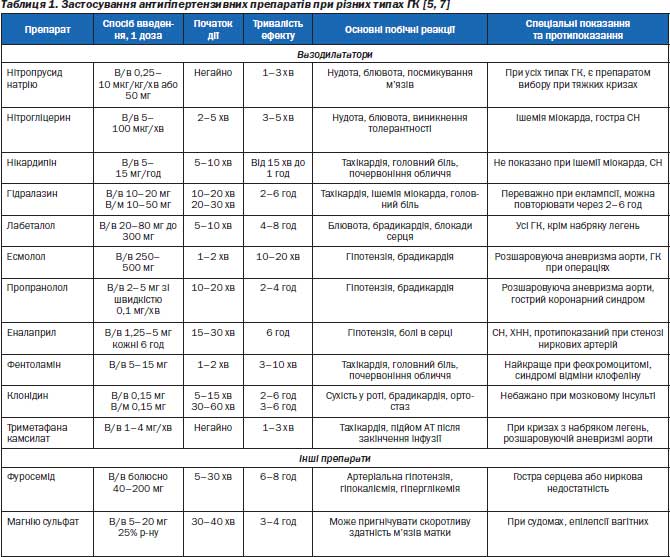
2. Знизити АТ із використанням антигіпертензивних препаратів, введених парентерально (табл. 1).
З антигіпертензивних препаратів доказова медицина при гіпертонічному кризі перевагу надає ніфедипіну, еуфіліну, дибазолу, сибазону, магнію сульфату. Ці препарати при тривалому застосуванні серйозних ускладнень не викликають, тим більше що вони не скорочують тривалість життя пацієнтів.
У метааналізі рандомізованих досліджень Кокранівської бібліотеки експерти вказують, що при гострому інсульті застосування антагонистів кальцію (АК), БАБ і, можливо, інгібіторів АПФ, простацикліну та оксиду азоту призводить до зниження АТ. Однак клінічний ефект магнію сульфату, нафтидрофурилу та пірацетаму щодо зниження АТ незначний або відсутній.
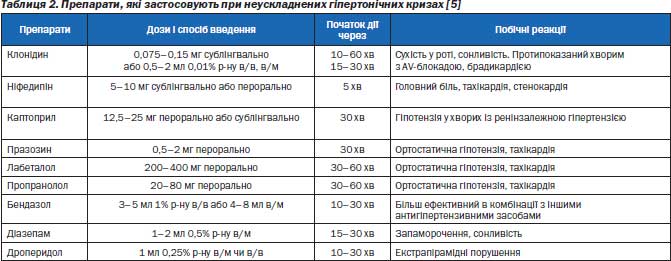
Для купірування легких неускладнених ГК та кризів середньої тяжкості необхідно використовувати сублінгвально каптоприл, клофелін чи ніфедипін (табл. 2). Хворим також можна вводити клофелін внутрішньовенно чи внутрішньом’язово. При вираженій клінічній симптоматиці використовують дроперидол чи допоміжно призначають реланіди внутрішньовенно чи внутрішньом’язово. У наш час стали рідше використовувати дибазол.
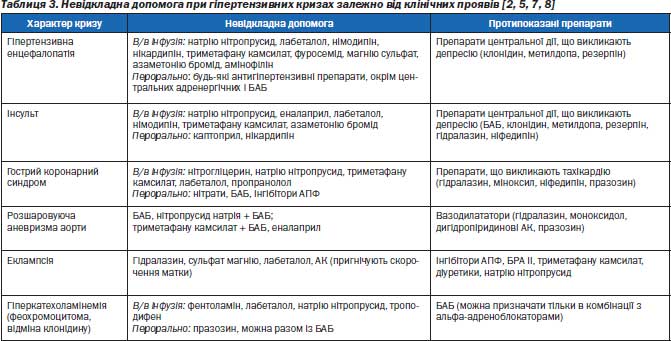
Одним із найбільш тяжких ускладнень ГК є гіпертонічна енцефалопатія (табл. 3). При ній виникають виражений головний біль, порушення зору (навіть сліпота), судоми, порушення свідомості (навіть кома). Гіпертонічна енцефалопатія розвивається перш за все при злоякісній АГ, нефропатії вагітних, гострому гломерулонефриті. У хворих при гіпертонічній енцефалопатії відбувається порушення ауторегуляції мозкового кровотоку та розвивається набряк мозку. Засобом вибору лікування гіпертонічної енцефалопатії є нітропрусид натрію. У таких випадках можно застосовувати нітрогліцерин, лабеталол, дроперидол, верапаміл та лазикс (або торасемід). При зниженні АТ спостерігається швидке зменшення вказаних симптомів протягом 1–2 год.
Найбільш ефективним вазодилататором при ГХ є нітропрусид натрію. Діуретики і БАБ використовують тільки при розшаровуючій аневризмі аорти та ІМ.
Згідно з принципами доказової медицини, для вторинної профілактики інсульту застосовують АК, інгібітор АПФ периндоприл.
Вивчалась ефективність антигіпертензивних препаратів при ГК, ускладненому набряком легень. Було встановлено, що при ускладненому набряком легень ГК ефективні інгібітор АПФ еналаприл і петльовий діуретик торасемід (табл. 3). У таких пацієнтів поєднане внутрішньовенне застосування еналаприлу, нітрогліцерину та фуросеміду більш ефективне, ніж застосування в стандартній дозі нітратів із фуросемідом у випадках з наявністю дилатації та систолічної дисфункції. Внутрішньовенне застосування фуросеміду у хворих віком 60 років і більше при наявності екстрасистолії високих (ІІ–V) градацій було ефективним. У таких пацієнтів торасемід був не менш ефективним, ніж фуросемід. При спостереженні за такими пацієнтами упродовж 24 міс. зроблено висновок, що у випадках внутрішньовенного введення еналаприлу в поєднані з торасемідом частота набряку легень при ГК була меншою, ніж при застосуванні фуросеміду. Еналаприл був особливо ефективним у хворих із дилатацією й систолічною дисфункцією ЛШ, а також у пацієнтів, які постійно приймали нітрати [1].
Помилки та необгрунтовані призначення препаратів при невиконанні рекомендацій доказової медицини
1. До нераціональних комбінацій лікарських засобів належать:
— БАБ + діуретик (збільшують ризик розвитку цукрового діабету);
— антагоніст кальцію + альфа-адреноблокатор (викликають тахікардію);
— БАБ + препарат центральної дії (викликають брадикардію і навіть асистолію);
— БАБ + інгібітор АПФ: при їх поєднанні адекватний гіпотензивний ефект не виражений (ця схема показана тільки за наявності симптомів застійної СН).
2. Застосування лікарських засобів центральної дії (клонідин, метилдопа) як альтернативних препаратів не рекомендується через високий ризик розвитку побічних реакцій. Однак ці препарати можна призначати в низьких дозах, переважно в поєднанні з іншими антигіпертензивними засобами.
3. Застосування вазодилататорів прямої дії (гідралазин, міноксидил) як лікарських засобів не рекомендується (можуть викликати наростання гіпертрофії лівого шлуночка (ГЛШ)).
4. АК ніфедипін короткої дії не рекомендується приймати під язик (окрім випадку гіпертонічного кризу), оскільки різке зниження АТ може викликати в деяких хворих ішемію міокарда та головного мозку (ІМ, інсульт), тяжку артеріальну гіпотензію, непритомність.
5. При гіпертонічній енцефалопатії не рекомендується використовувати клофелін та аміназин, оскільки важко оцінити зміни симптоматики.
6. Різке зниження АТ до нормальних величин протипоказане, оскільки може призвести до гіпоперфузії та ішемії, і навіть до некрозу міокарда та головного мозку. При гострому порушенні мозкового кровообігу зниження АТ повинно бути поступовим, а при розшаровуючій аневризмі аорти необхідно швидко знизити АТ на 25 % протягом 5–10 хв, а цільовий систолічний тиск у цьому випадку повинен складати 110–100 мм рт.ст. Значне зниження АТ може призвести до інсульту, сліпоти, паралічів, коми, ІМ і смерті. Тому зниження АТ при ГК повинно бути керованим (його необхідно знижувати не більше ніж на 25 %). Винятками з цього правила є розшаровуюча аневризма аорти, гостра лівошлуночкова недостатність, набряк легень, еклампсія.
Профілактика. Первинна профілактика гіпертонічної хвороби, і в тому числі ГК, включає:
— зниження і нормалізацію маси тіла;
— зменшення вживання кухонної солі та алкоголю;
— підвищення фізичної активності людини;
— покращення якості життя.
Наводимо ефективність змін образу життя у хворих на АГ у табл. 4.
Вказані профілактичні засоби призводять до профілактики розвитку АГ у 20–50 % випадків.
Вторинна профілактика захворювання передбачає регулярне приймання антигіпертензивних препаратів упродовж усього терміну підвищення АТ, що призводить до зниження смертності від мозкового інсульту на 40–45 % і смертності від ІМ на 15–20 %. Ці переконливі дані свідчать про необхідність проведення профілактики гіпертонічної хвороби серед населення.
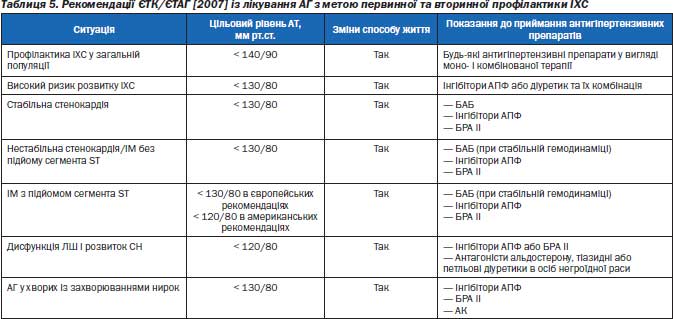
Більш детально первинна та вторинна профілактика ІХС при АГ відображена в табл. 5.
Враховуючи той факт, що при гіпертонічній хворобі рано й часто розвиваються атеросклероз і ІХС, навіть на фоні нормального рівня холестерину в крові, таким пацієнтам показане тривале застосування антисклеротичних препаратів статинів упродовж місяців і років.
Профілактика серцево-судинних захворювань (ССЗ) згідно з рекомендаціями Європейського товариства кардіологів (2007) полягає в такому:
1. Особам із низьким загальним серцево-судинним ризиком зберегти його протягом усього життя, а особам високого ризику знизити його.
2. Для здорового способу життя необхідно:
— не курити;
— харчуватись корисними продуктами;
— фізична активність середньої інтенсивності 30 хв на добу;
— АТ < 140/90 мм рт.ст.;
— загальний холестерин в сироватці крові < 5,0 ммоль/л, а ХС ЛПНЩ < 3 ммоль/л;
— рівень глюкози в крові < 6 ммоль/л.
3. Забезпечити більш жорсткий контроль АТ в осіб високого ризику, особливо у хворих із діагнозом ССЗ або цукрового діабету:
— АТ знизити до рівня < 130/80 мм рт.ст., якщо це можливо;
— загальний рівень холестерину в сироватці крові < 4,5 ммоль/л, при можливості < 4 ммоль/л;
— ХС ЛПНЩ < 2,5 ммоль/л, при можливості < 2,0 ммоль/л;
— рівень глюкози в крові натщесерце < 6 ммоль/л, НbА1с < 6,5 %.
4. Вирішення питання про доцільність призначення кардіопротекторних препаратів пацієнтам із високим ризиком, особливо з діагнозом ССЗ атеросклеротичного походження.
У цілому людина середнього віку з 10-річним ризиком смерті від ССЗ, що становить 5 % і більше за даними шкали SCORE, належить до групи високого ризику. При цьому, за даними FІNRISK MOVICA, ризик фатальних і нефатальних серцево-судинних подій становить в середньому близько 10 %.
Шкаал оцінки ризику SCORE складена на підставі результатів 12 європейських обсерваційних дослідженнях, у які ввійшли 205 178 хворих.
Нормограма SCORE необхідна для оцінки здоров’я здорових осіб, а пацієнти з ІХС, цукровим діабетом 2-го типу, мікральбумінурією належать до групи високого ризику, вони потребують інтенсивної корекції факторів ризику. У будь-якому віці ризик нижчий у жінок, ніж у чоловіків, але жінок від ССЗ помирає більше. Медикаментозна терапія рекомендується при ризику 10 % і більше. При рівні загального ХС ≥ 5 ммоль/л або ЛПНЩ ≥ 3 ммоль/л розглядається питання про призначення статинів. Слід пам’ятати, що тютюнопаління посилює негативний вплив інших факторів ризику (вік, стать, АГ, цукровий діабет). Пасивне куріння також збільшує ризик ССЗ та інших захворювань. Відмова від куріння після перенесеного ІМ — потенційно найбільш ефективний із усіх методів профілактики. Для полегшення відмови від куріння використовують жувальну гумку, що містить нікотин, та трансдермальні пластини (ефективними є використання антидепресантів буприпіону і нортриптиліну).
Такі продукти, як морська риба, овочі, фрукти, вміщують омега-3 ПНЖК і мають захисну властивість щодо кардіальних подій у пацієнтів, які перенесли ІМ. Застосування вітамінів у рандомізованих клінічних дослідженнях (РКД) не довело їх ефективності щодо попередження розвитку ІХС. У харчуванні необхідно вживати овочі, фрукти, цільнозернові каші, хліб, рибу (особливо морську), нежирне м’ясо (курятина, яловичина, кролятина), низькокалорійні молочні продукти.
Необхідно нормалізувати масу тіла. У світі 1 млрд людей мають надлишкову масу тіла, 300 млн страждають від ожиріння, близько 30 % дітей мають надлишкову масу тіла або ожиріння. Стало відомо, що вісцеральний жир є метаболічно активним ендокринним органом, який здатний синтезувати багато пептидів, що можуть впливати на систему кровообігу (збільшення маси тіла супроводжується збільшенням ризику ССЗ). При надлишковій масі тіла (ІМТ становить 25–29,9 кг/м2), ожирінні (ІМТ ≥ ≥ 30 кг/м2) такі препарати, як орлістат і сибутрамін, мало знижують масу тіла, тому за основу необхідно брати збільшення фізичних навантажень та зменшення вживання жирів і вуглеводів. Сидяче життя супроводжується збільшенням ризику передчасної смерті удвічі і суттєвим збільшенням ризику ССЗ. Фізичні тренування позитивно впливають на перебіг атеросклерозу і сприяють зменшенню загальної смертності на 20–25 %. Бажано, щоб ЧСС при фізичних навантаженнях досягала 60–75 % розрахованої максимальної ЧСС. Такої ЧСС можна досягти за рахунок швидкої ходьби, бігу підтюпцем, їзді на велосипеді, плавання.
Велике значення має вплив ЧСС на частоту розвитку смерті. Ризик раптової серцевої смерті в чоловіків особливо пов’язаний зі збільшенням ЧСС у стані спокою. Низька ЧСС позитивно впливає на стан системи кровообігу шляхом антиаритмічної та антиішемічної дії та сповільнення прогресування атеросклерозу. Населенню необхідно рекомендувати уникати підвищення ЧСС шляхом дотримання здорового способу життя, регулярних фізичних навантажень, зменшення стресів та вживання стимуляторів (кава тощо).
З метою профілактики ССЗ Європейське товариство кардіологів (2007) рекомендує:
— Зниженні вживання солі менше 3,8 г/добу, зменшення вживання алкоголю до 10–30 г етилового спирту для чоловіків (1–3 стандартні мірки міцних напоїв, 1–3 келихи вина або 1–3 пляшки пива) і до 10–20 г спирту для жінок.
— Хворі на АГ повинні вживати в їжу більше овочів і фруктів, близько 300 г/добу.
— Слід рахувати, що здатність БАБ попереджати розвиток інсульту обмежена, але вони суттєво знижують частоту коронарних подій і смертність (ефективні при стенокардії, недавно перенесеному ІМ, СН). БАБ зберігають своє значення як один із препаратів першого ряду для початку і продовження антигіпертензивної терапії. Однак вони можуть збільшувати масу тіла, негативно впливати на метаболізм ліпідів і збільшувати частоту цукрового діабету, що виникає вперше.
— РКД показали, що інгібітори АПФ і БРА ІІ особливо ефективні щодо зменшення ГЛШ, включаючи фіброзний компонент, а також мікроальбумінурію і протеїнурію, зберігають ниркову функцію і сповільнюють розвиток термінальної ХНН.
— АК не тільки зменшують ГЛШ, але й також значно сповільнюють прогресування гіпертрофії стінок сонних артерій та розвиток атеросклерозу.
— У хворих із хронічним стабільним перебігом атеросклерозу комбінація аспірину з клопідогрелем порівняно з монотерапією аспірином не сприяє суттєвому зменшенню частоти ІМ, інсульту або смерті від ССЗ, однак супроводжується збільшення ризику кровотеч.
— У РКД PROGRESS отримані дані, що в пацієнтів із цереброваскулярними захворюваннями зниження АТ за допомогою комбінації інгібітору АПФ і діуретика спостерігалось суттєве зниження частоти інсультів та ішемічних подій.
Профілактика ГК — це правильне, адекватне та диференційоване лікування гіпертонічної хвороби сучасними антигіпертензивними препаратами.
Список літератури знаходиться в редакції