Газета «Новости медицины и фармации» Инфекционные болезни (330) 2010 (тематический номер)
Вернуться к номеру
Поражение нервной системы при ВИЧ-инфекции и СПИДе
Авторы: И.А. Зайцев, В.А. Мирошниченко, Донецкий национальный медицинский университет им. М. Горького
Версия для печати
По официальным данным Министерства здравоохранения Украины, количество лиц со впервые установленным диагнозом «ВИЧинфекция/СПИД» в период с 1987 г. по ноябрь 2009 г. составляет: ВИЧинфекция — 156 404, СПИД — 30 767, умершие — 17 454. По официальным оценкам Всемирной организации здравоохранения и ЮНЭЙДС, в 2005–2006 гг. около 45 млн людей на планете инфицированы ВИЧинфекцией. Средний показатель инфицированности ВИЧ по Украине составляет 58 случаев на 100 тыс. населения.
Одним из органовмишеней ВИЧ является нервная система: только 1/10 000 доля лимфоцитов периферической крови больных СПИДом инфицирована вирусом, в то время как в ткани мозга ВИЧ поражает каждую сотую клетку. Соответственно, одним из частых проявлений ВИЧ/СПИДа является поражение нервной системы. Неврологические осложнения ВИЧинфекции могут быть как вызваны самим ретровирусом, так и обусловлены оппортунистическими инфекциями, опухолями, цереброваскулярной патологией, токсическим воздействием антиретровирусных препаратов.
Известно, что непосредственное поражение состоит в инфицировании и разрушении клеток нервной системы, которые имеют рецептор CD4. Сюда можно отнести: астроциты, олигодендроциты, микроглию, моноциты, фибробластоподобные клетки мозга, клетки эндотелия кровеносных сосудов, нейроны. Кроме того, глиальные клетки поражаются не только вследствие инфицирования, т.е. проникновения ВИЧ внутрь самой клетки, но и вследствие их мембранного лизиса белком gp120. Гликопротеид gp120 играет ключевую роль в патогенезе ВИЧнейрональных повреждений за счет блокирования нейролейкина (лимфокина, обладающего нейротрофическим действием). Под влиянием gp120 астроциты не удерживают глутамат в синапсах, что ведет к усилению ионной нагрузки Ca2+ и цитотоксическому действию.
Каждое звено патогенеза впоследствии приводит к возникновению у пациентов особой клинической картины с характерным, зависящим от точки приложения, неврологическим дефицитом. Так, снижение нейротрофического влияния биорегулирующих веществ гипоталамогипофизарного комплекса ведет к нарушению медиаторного обмена. Дефицит гаммааминомасляной кислоты и глицина ведет впоследствии к развитию эпилептических судорог. Депрессия серотонина приводит к возникновению антисеротониновой атаксии. Нарушение обмена вазопрессина — к нарушению памяти. Поражение эндотелиальных клеток сосудистых сплетений оболочек мозга и эпендимы желудочков приводит к развитию воспаления мезенхимальных элементов нервной ткани и вторичной демиелинизации, что впоследствии клинически будет проявляться развитием вирусиндуцированного васкулита. Депрессия клеточного иммунитета приводит к развитию у пациентов оппортунистических инфекций и к неопластическим процессам.
Известно существование нескольких гипотез, которые могут объяснить легкое проникновение ВИЧ через ГЭБ. Согласно одной из гипотез, само непосредственное поражение центральной нервной системы может осуществляться за счет периневрального проникновения вируса в глиальные клетки. Имеет место и косвенное поражение — когда вирус из клеток иммунной системы проникает в нервную систему (механизм «троянского коня»). Возможно проникновение вируса в эндотелиальные клетки церебральных капилляров, несущих на мембране антиген CD4. Предполагается также существование генетических вариантов ВИЧ, обладающих специфическим нейротропным действием.
Рецепторы CD4 расположены не только в клетках нейроглии, но и в эндотелиальных клетках сосудистых сплетений оболочек мозга и эпендиме желудочков. Впоследствии это может приводить к ВИЧассоциированным сосудистым поражениям спинного и головного мозга. Поскольку патологический процесс локализуется эндоваскулярно, возможно возникновение первичных васкулита и васкулопатии. Первичный ВИЧассоциированный васкулит головного и спинного мозга в дальнейшем может приводить к вторичному поражению нервной ткани. Известно, что часто развивающаяся при ВИЧинфекции тромбоцитопения повышает риск развития геморрагических осложнений, что вызывает нарушение реологии крови и гиперкоагуляцию. При проведении гистологических исследований у ВИЧинфицированных пациентов были выявлены инфильтрация стенки сосуда лейкоцитами, отек и пролиферативные изменения интимы. Все это приводит к сужению просвета сосуда и его тромбозу с дальнейшим возможным инфарктом, разрывом сосуда и кровоизлиянием. Очень часто у ВИЧинфицированного пациента наблюдается трансформация ишемического инсульта в геморрагический. При ВИЧассоциированном васкулите развиваются мультифокальные поражения. Это дает основания говорить не просто о васкулите, а о менинговаскулярной продуктивной форме нейроСПИДа.
Приблизительно 40 % ВИЧинфицированных имеют измененную спинномозговую жидкость (СМЖ), обычно в виде небольшого плеоцитоза (5–50 клеток/мм3), повышенного количества белка (500–1000 мг/л) и нормальную концентрацию глюкозы. Эти изменения не являются специфичными. Половина клинически здоровых ВИЧинфицированных пациентов имеют плеоцитоз или повышенное количество белка в СМЖ, у 20 % СМЖ дает рост HIV на тканевых культурах, часто в высоких титрах. Позже плеоцитоз снижается, в то время как количество белка может увеличиваться, снижаться или быть без изменений. Как и в периферической крови, соотношение в СМЖ CD4 : CD8 низкое, особенно в позднюю стадию инфекции. Титр вируса в СМЖ в позднюю стадию также снижается. Эти изменения в СМЖ выражены умеренно и не постоянны, поэтому на основании их трудно прогнозировать течение заболевания и эффективность терапии.
АнтиHIV выявляются в СМЖ обычно в высоком титре. Сравнение титра антител в крови и СМЖ указывает на то, что антитела могут синтезироваться в ЦНС. Антитела к HIV в СМЖ относятся к классу IgG, но у некоторых больных удавалось найти антитела классов IgA и IgM. Синтез антител в ЦНС начинается рано, сразу после инфицирования мозговых оболочек. Олигоклональные антитела в СМЖ также могут быть обнаружены, они соответствуют HIVэпитопам и имеют отличную от сывороточных миграционную способность. Плеоцитоз и концентрация белка плохо коррелируют с антиНIVантителами в СМЖ и наличием и числом олигоклональных полос. Пациенты с положительной культурой HIV из СМЖ имеют и антиНIVантитела в СМЖ и олигоклональные полосы. У пациентов со СПИДом синтез антител в СМЖ заметно ниже, чем у ВИЧинфицированных без СПИДа. Концентрация р24антигена и антир24антител в СМЖ, и сыворотке изменяется параллельно, но концентрация р24 в СМЖ обычно выше. Концентрация р24 максимальна при комплексе «СПИД — деменция», но обычно концентрация антигенов и антител плохо коррелирует с выраженностью клинических симптомов и эффективностью проводимой терапии.
В клинической картине можно выделить характерный ряд симптомокомплексов: менингизм, пирамидную недостаточность, мозжечковую атаксию, судорожный синдром, СПИДдементный комплекс, симптомокомплекс, характерный для энцефалита, менингита. Клинические наблюдения показывают, что на ранних стадиях ВИЧинфекции наиболее частыми являются реактивные невротические состояния и проявления астеновегетативного синдрома. У больных имеют место разнообразные расстройства невротического характера, а также повышенная утомляемость, рассеянность, забывчивость, ухудшение настроения, сужение круга интересов, расстройства сна, разнообразные фобии, вегетативная лабильность. На более поздних стадиях заболевания на первый план выходит поражение нервной системы, преимущественно обусловленное оппортунистическими инфекциями.
Заболевания ЦНС, являющиеся результатом прямого поражения ретровирусом
Острый асептический менингоэнцефалит
Этот синдром выявляется у 5–10 % ВИЧинфицированных непосредственно перед сероконверсией и в течение или после мононуклеозоподобного синдрома. Больных беспокоят головная боль, лихорадка, определяются нарушения психического статуса, фокальные или генерализованные судорожные припадки. За исключением преходящего паралича лицевого нерва (паралич Белла), очаговые или латерализованные симптомы поражения нервной системы встречаются редко. Имеются сообщения об острой миелопатии с парапарезом и выраженным болевым синдромом, отсутствием нарушений чувствительности, недержанием мочи и спинальными миоклонусами (ритмичными сокращениями мышц живота) в ранние стадии инфекции. В СМЖ удается обнаружить плеоцитоз, умеренное повышение белка и нормальное количество глюкозы — изменения, аналогичные выявляемым у серопозитивных клинически здоровых ВИЧинфицированных. Лабораторный диагноз ВИЧинфекции основывается на выделении вируса или р24 из сыворотки или СМЖ или, в более поздние сроки, на серологических признаках сероконверсии (обычно 1 или 2 месяца спустя). Острый менингоэнцефалит является самокупирующимся заболеванием и требует только симптоматической терапии.
КомплексСПИД — деменция (AIDS — Dementia Complex, ADC)
ADC, также называемый «ВИЧэнцефалит», «ВИЧэнцефалопатия», «подострая энцефалопатия», встречается исключительно в фазу СПИДа. Это наиболее частое неврологическое заболевание у больных СПИДом может быть также первым симптомом СПИДа у ВИЧинфицированных. Ранними симптомами являются апатия, невнимательность, забывчивость, нарушение концентрации внимания, снижение интеллекта, аутизм, что в совокупности очень напоминает депрессию. У пациентов также можно выявить нарушение ориентации, оглушенность, галлюцинации или психозы. Первоначально обследование у постели больного не позволяет выявить какихлибо нарушений, но нейрофизиологическое исследование уже в этот период показывает нарушение точности и быстроты моторных функций, в том числе и зрительномоторной, плавности речи, кратковременной памяти, затруднения при решении сложных ситуационных проблем. Это отличает ADC в раннюю фазу от банальной депрессии. У пациентов существенно снижается темп мышления, скорость реакции. Когда деменция становится очевидной, кортикальные симптомы (такие как афазия, апраксия и агнозия) также не являются основными; в связи с этим некоторые неврологи классифицируют ADC как субкортикальную деменцию в противоположность кортикальной деменции, такой как болезнь Альцгеймера. Глазодвигательные расстройства являются частыми в раннюю фазу ADC. Также часто обнаруживается повышенный «физиологический» тремор. У больных обычно неустойчивая походка, что сложно классифицировать как атаксию, сенсорную атаксию, спастическую, относящуюся к апраксии, или функциональную. Некоторые пациенты имеют нарушение походки и нарушение функции нижних конечностей, связанные с вакуольной миелопатией. ADC может прогрессировать постепенно или ступенеобразно с внезапными ухудшениями, иногда в сочетании с системными проявлениями болезни.
Диагноз ADC устанавливают путем исключения конкурирующих диагнозов, которые могут привести к нарушению сознания, психозу или деменции у больных СПИДом. Исследование крови, СМЖ, компьютерная томография головы (КТГ) имеют при этом решающее значение. Эти заболевания включают не только инфекции и опухоли ЦНС, но также побочные эффекты медикаментозной терапии, дисбаланс питательных веществ. У больных с ADC КТГ или соответствует норме, или выявляет атрофию головного мозга. На магнитнорезонансной томографии (МРТ) обнаруживается атрофия головного мозга. Позже появляются очаги размягчения, диффузные изменения белого вещества, лучше всего определяемые при T2режиме МРТ. Данные изменения не являются специфичными. Позитронная эмиссионная томография головы показывает нарушения метаболизма глюкозы. В ранние фазы удается выявить гиперметаболизм в базальных и таламических ганглиях, позже — гипометаболизм в сером веществе коры и подкорковых образований. СМЖ может быть нормальной или с умеренно повышенным количеством клеток, белка или олигоклональных антител. Высокий уровень b2микроглобулинов выявляется часто и коррелирует с тяжестью ADC.
Почти половина больных с ADC, особенно с тяжелым течением, имеет вакуольную миелопатию. Кроме последней с тяжестью ADC коррелируют: число многоядерных клеток, бледность полуовального центра, наличие HIV в мозге. Патоморфологические изменения подтверждают, что при правильном лечении часть или все симптомы могут быть обратимыми.
Прогрессирующая энцефалопатия (ПЭ)
Прогрессирующая энцефалопатия — это поражение ЦНС у детей, клинически схожее с ADC у взрослых. Выявляется почти у половины инфицированных детей. Менее 25 % инфицированных детей имеют нормальное нервнопсихическое развитие, 25 % — стабильную (непрогрессирующую) энцефалопатию, вызванную, возможно, осложнениями перинатального периода.
ПЭ проявляется в возрасте 2 месяцев — 5,5 года, в среднем — в возрасте 18 месяцев. Начало заболевания обычно постепенное, хотя может быть и острым. У некоторых детей ПЭ — первое проявление ВИЧ. У больных детей отмечают задержку (или инволюцию) умственного и физического развития. Специальные исследования выявляют задержку интеллектуального развития, снижение темпов роста мозга, симметричную двигательную недостаточность. Первоначально дети являются малоподвижными, апатичными, позже развиваются мутизм, деменция. У половины детей с ПЭ развивается приобретенная микроцефалия. В начале заболевания отмечаются гипотония и гипорефлексия, прогрессирующие в последующем в псевдобульбарный паралич и квадриплегию. Состояние детей, не получающих лечения, может ухудшаться быстро, или постепенно, или ступенеобразно. Смерть наступает обычно в течение года после установления диагноза. Как и ADC, ПЭ появляется в позднюю фазу заболевания, когда у больного имеются признаки иммунодефицита. КТГ может быть нормальной, однако наиболее часто удается выявить атрофию мозга. На КТГ с внутривенным контрастированием у детей младше 5 лет можно увидеть усиление контрастирования базальных ганглиев и лобных долей мозга, кальцификаты. Эти изменения могут прогрессировать. МРТ выявляет повышенный уровень сигналов в паравентрикулярном белом веществе.
Дети с ПЭ могут иметь умеренный лимфоцитарный плеоцитоз (5–25 клеток/мм3) и повышенное содержание белка в ликворе (500–1000 мг/л). Как и у взрослых, в ликворе выявляется более высокий по сравнению с сывороткой титр антител, что подтверждает их внутримозговой синтез. У детей с ПЭ также удается выявить исключительно высокий уровень р24 в СМЖ. Концентрация фактора некроза опухоли в сыворотке, но не в СМЖ, коррелирует с клиническими симптомами. Три четверти детей с ПЭ имеют высокую концентрацию TNF в сыворотке, 95 % ВИЧинфицированных детей с высоким уровнем TNF — ПЭ.
Оппортунистические инфекции ЦНС, состояния, являющиеся следствием цереброваскулярных нарушений, новообразований
Заболевания паренхимы головного мозга
Токсоплазмоз. Toxoplasma gondii — наиболее частая причина очагового поражения ЦНС у больных СПИДом. Приблизительно 10 % больных СПИДом болеют токсоплазмозом ЦНС. Большинство случаев является результатом реактивации латентной инфекции. У больных СПИДом с положительным тестом Себина — Фельдмана, но без клинических проявлений токсоплазмоза, последний разовьется в дальнейшем у 30 %. Хотя это не является распространенным, небольшое количество больных с токсоплазмозом ЦНС имеют отрицательную реакцию Себина — Фельдмана, таким образом, отрицательные тесты с красителем не отрицают токсоплазмоз. Изменения величины титра, такие как нарастание в 4 раза в парных сыворотках, являются необычными. Экстрацеребральные проявления токсоплазмоза, такие как хориоретинит, являются редкими и никак не коррелируют с поражением нервной системы.
КТГ и МРТ играют решающую роль в диагностике. КТГ выявляет области поражения вещества мозга с отеком, более интенсивным окрашиванием при внутривенном контрастировании, чаще в виде колец. Отсутствие изменений на КТГ является необычным. Очаги поражения обнаруживаются чаще всего в базальных ганглиях. Другие заболевания могут давать похожую картину, причем не исключено, что у больного одновременно имеются несколько заболеваний паренхимы мозга, дающие картину множественного поражения.
Предпочтительно до начала лечения иметь уверенность в диагнозе токсоплазмоза мозга. Определенное значение имеет биопсия мозга. Последняя имеет и известный риск — изза возможности присоединения инфекции или кровотечения. Биопсия головного мозга должна рассматриваться только в том случае, если 2недельный курс пробного лечения не дает результатов. Установить диагноз токсоплазмоза при помощи биопсии тяжело. Гистологически воспаление в абсцессе, вызванном Toxoplasma gondii, может напоминать лимфому. Обнаружение трофозоитов (или тахизоитов) иммунопероксидазным методом, имеющее диагностическое значение, часто затруднительно. Открытая биопсия мозга предпочтительнее игольной, но даже в этом случае диагноз может быть установлен далеко не всегда. Возможно выделение возбудителя биологическим методом (введение образца мозга мышам) или в культуре тканей.
Таким образом, большая часть пациентов начинает получать лечение по поводу токсоплазмоза без установленного определенного диагноза токсоплазмоза ЦНС.
В схеме, представленной в табл. 1, сульфадиазин можно заменить одним из следующих препаратов:
— клиндамицин, 600 мг в/в или внутрь 4 раза в сутки в течение 6 недель;
— азитромицин, 1200 мг внутрь 1 раз в сутки в течение 6 недель;
— кларитромицин, 1 г внутрь 2 раза в сутки в течение 6 недель;
— атоваквон, 750 мг внутрь 4 раза в сутки в течение 6 недель.
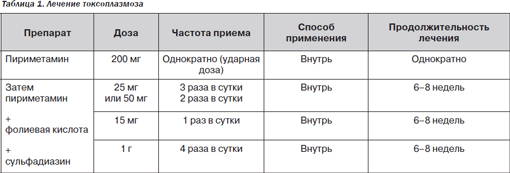
Некоторым пациентам требуется очень длительный курс интенсивного лечения острой инфекции. Стандартных рекомендаций относительно длительности лечения нет: решение о переходе на другой курс лечения принимают по клиническим показаниям и результатам КТ, если она доступна.
Улучшение наступает в течение 10 дней и верифицируется по положительной динамике КТГ и МРТ. В этом случае окончательно устанавливают, что патологические изменения в ЦНС были обусловлены Toxoplasma gondii. Поскольку при этой патологии встречается и отек ткани мозга, врачи часто назначают глюкокортикоиды на весь срок лечения. Глюкокортикоиды улучшают течение многих заболеваний паренхимы мозга при ВИЧ. Таким образом, улучшение в случае комбинированной терапии не означает, что патологические изменения в ЦНС были обусловлены Toxoplasma gondii.
Токсоплазмоз ЦНС у больных СПИДом часто рецидивирует после прекращения лечения. Большинство больных нуждаются в постоянной поддерживающей терапии. Для вторичной профилактики используют половину доз препаратов, входящих в эффективные схемы, использующиеся для лечения острого токсоплазмоза; лечение продолжают до тех пор, пока число лимфоцитов СD4 не будет оставаться на уровне > 200 в 1 мкл в течение 3 месяцев [1–3].
Первичная лимфома ЦНС. Первичная лимфома ЦНС выявляется у двух процентов больных СПИДом. Опухоль имеет антигенные маркеры Вклеток, мультицентрична. Неврологические симптомы могут указывать на очаговое или диффузное заболевание ЦНС. Наиболее типичной следует считать гипервентиляцию, у некоторых пациентов в сочетании с увеоциклитом. Эти симптомы могут быть важными для предположительного диагноза лимфомы ЦНС. Первичная лимфома может встречаться у больных с иммунодефицитами, вызванными другими причинами (не HIV). У этих больных имеется высокий титр антител к вирусу Эпштейна — Барр (ЭБВ), в клетках опухоли определяются присущие ЭБВ нуклеиновые кислоты и белки. В тканевой культуре ЭБВ обладает способностью трансформировать Влимфоциты. Не исключено, что ЭБВ может быть причиной первичной лимфомы ЦНС. Поскольку геном ЭБВ и его иРНК присутствуют в опухолевых клетках больных СПИДом, ЭБВ может вызывать первичную лимфому ЦНС и у пациентов со СПИДом.
КТГ выявляет один гипер или изоденсивный очаг или более с признаками отека вещества мозга. Очаги могут быть унилатеральными или билатеральными. Редко очаг бывает пониженной плотности (гиподенсивным) и не контрастируется при внутривенном контрастировании. Некоторые очаги имеют кольцевидную форму при внутривенном контрастировании и напоминают токсоплазмозные. МРТ более чувствительна, чем КТГ. Изменения на КТГ не являются специфичными для лимфомы. Ангиография обычно выявляет наличие неваскуляризированной массы, хотя некоторые опухоли окрашиваются гомогенно. Люмбальная пункция потенциально опасна. Цитологическое исследование СМЖ выявляет опухолевые клетки только у 10–25 % больных. У этих больных удается обнаружить высокий уровень b2микроглобулинов, но у больных СПИДом эти изменения не являются специфичными. Окончательный диагноз требует биопсии мозга. При единичном очаге биопсия является методом выбора для диагностики, при множественных очагах обычно предпринимают попытку лечения по поводу предполагаемого токсоплазмоза ЦНС, а при неудаче — используют биопсию.
Первичная лимфома ЦНС у больных СПИДом значительно уменьшается в размерах под влиянием кортикостероидов, она чувствительна к рентгеновскому излучению, но средняя выживаемость пока не превышает 2 месяцев, в то время как больные неСПИДлимфомой выживают в течение 10–18 месяцев. В противоположность другим типам мозговых опухолей хирургическая декомпрессия скорее приносит вред больному. Высокоэффективная антиретровирусная терапия может вызвать достаточно стойкую ремиссию первичной лимфомы ЦНС [4–8].
Прогрессирующая многоочаговая лейкоэнцефалопатия (ПМЛ). Как и первичная лимфома ЦНС, ПМЛ может встречаться у больных с иммунными нарушениями, вызванными иными, чем HIV, причинами (например, назначением кортикостероидов). Сейчас 20 % больных с ПМЛ имеют СПИД; однако с ростом числа больных СПИДом этот процент будет увеличиваться. ПМЛ встречается у 2–5 % больных СПИДом. У этих пациентов обнаруживается прогрессирующая деменция и очаговая неврологическая симптоматика.
КТГ обычно выявляет один гиподенсивный очаг поражения или более, не контрастирующихся при внутривенном введении контраста. Повреждение зачастую начинается на границе серого и белого вещества и последовательно распространяется в белое вещество. МРТ обычно более чувствительна, чем КТГ, чаще выявляются большие и множественные очаги. Исследования СМЖ не информативны за исключением определения повышенной концентрации основного белка миелина.
Диагноз основывается на биопсии, которая выявляет: а) демиелинизацию; б) большие астроциты с аномальными, иногда множественными, ядрами; в) олигодендроглию с эозинофильными внутриядерными включениями. Патологические изменения напоминают выявляемые при ПМЛ, вызванной отличными от СПИД причинами. JCвирус, относящийся к Papovaviridae, инфицирует глиальные клетки, особенно олигодендроглию (для сравнения: HIV поражает макрофаги и микроглию). Поскольку патологически измененные астроциты могут быть ошибочно приняты за глиому или может возникнуть ошибочное представление о том, что у больного цитомегаловирусная (ЦМВ) инфекция, диагноз зависит от иммуногистохимического обнаружения JCвируса в биоптате. Gisактивирующий регуляторный элемент JCвируса активен в культуре ткани глиомы новорожденного; стимулированная JCвирусом экспрессия Тантигена у мышей ведет к дисмиелинизации. Это подтверждает, что JCвирус вызывает ПМЛ.
Достаточно эффективного лечения нет. Средняя продолжительность жизни — 4 месяца, но некоторые больные со СПИДом имеют большие сроки выживания после установления диагноза ПМЛ, чем пациенты без СПИДа.
Инсульт. Геморрагические, связанные с образованием тромба или тромбоэмболические инсульты являются необычными для ВИЧинфицированных. Геморрагический инсульт чаще встречается у больных с тяжелой тромбоцитопенией (особенно у больных гемофилией) и при метастазах саркомы Капоши в головной мозг. Инсульты, связанные с тромбозами, встречаются у больных с ангиитами. Развитие гранулематозного ангиита может быть связано с герпетическим поражением лица, но встречается и у больных СПИДом, не болевших герпетической инфекцией. У части пациентов причину инсультов, связанных с тромбозами, установить не удается. Возможно, некоторые из них имели «антикоагулянтную волчанку», антикардиолипиновые антитела. Наличие антикоагулянтной волчанки обычно обосновывают высоким парциальным тромбопластиновым временем, ложноположительным VDRLтестом и низким количеством тромбоцитов. Наличие антикардиолипиновых антител в диагностике этого синдрома не ясно. О тромбоэмболическом инсульте сообщалось у больных с инфекционным эндокардитом, страдающих маразмом, или небактериальным эндокардитом с тромбоэмболическим синдромом, который может ассоциироваться с саркомой Капоши. Не исключена ассоциация между тромбоцитопенической пурпурой и СПИДом. Полная пентада симптомов тромбоцитопенической пурпуры включает (у больных СПИДом не обязательны все 5 симптомов): тромбоцитопению, микроангиопатическую гемолитическую анемию, патологию почек, лихорадку, неврологическую патологию (обычно прогрессирующую).
Герпесвирусная инфекция. Герпесвирусами считают ЦМВ, вирус опоясывающего лишая (herpes zoster virus, HZV) и вирусы простого герпеса 1го и 2го типа. Эти вирусы могут быть причиной заболеваний как паренхимы мозга, так и его оболочек. Когда они развиваются у больных ВИЧинфекцией, обычно говорят о «вторичном вирусном энцефаломиеломенингите». О других, негерпетических вирусных инфекциях, ассоциированных с иммунодефицитом, таких как коревой, энтеровирусный энцефалиты, энтеровирусные миозиты, при СПИДе не сообщалось.
ЦМВинфекция имеет своеобразную манифестацию у ВИЧинфицированных. Ретинит находят у 20–25 % больных СПИДом. Чаще всего он бывает вызван ЦМВ. Поражение сетчатки заключается в пропитывании геморрагическим экссудатом сосудистой области. Надпочечниковая недостаточность обычна для больных с диссеминированной ЦМВинфекцией. ЦМВэнцефалит может протекать с очаговыми, мультифокальными или генерализованными неврологическими симптомами. КТГ и МРТ могут быть в норме. У четверти больных СПИДом находят гистологические признаки, подтверждающие наличие ЦМВинфекции: нейрональные некрозы, эозинофильные включения в ядрах. ЦМВ может также вызывать тяжелые двигательные полирадикулопатии. ЦМВположительные многоядерные (цитомегалические) клетки находят в субпиальных, субэпендимальных областях и корешках нервов. ЦМВ может также вызвать острую полирадикулопатию.


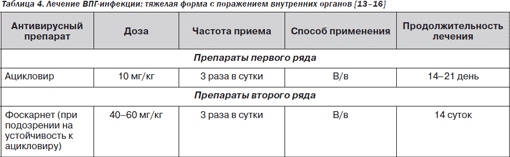
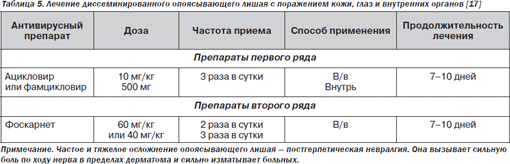
Герпес зостер обычно является следствием реактивации латентной инфекции и встречается на разных этапах ВИЧ. Больные СПИДом чаще имеют диссеминированный герпес и постгерпетический неврологический синдром, а также многоочаговые лейкоэнцефалиты с очаговой или латерализованной неврологической симптоматикой, признаками гидроцефалии на КТГ. СМЖ может быть нормальной. Патологоанатомически определяют вентрикулит, фокальные некрозы с внутриклеточными включениями в эпендимальных клетках и глии. Церебральный гранулематозный ангиит как следствие перенесенной герпетической инфекции проявляется лихорадкой, нарушением сознания, ишемическими инсультами. Наконец, у больных может быть миелит, вызванный HZV.
Больные СПИДом часто имеют обширные язвенные поражения кожи, вызванные вирусом простого герпеса (ВПГ, herpes simplex virus — HSV). В этом случае весьма высок риск HSVэнцефалита. HSV2 обычно вызывает периректальные и генитальные язвы, а также менингиты и миелиты.
Для обезболивания назначают нестероидные противовоспалительные средства. Если они не помогают, можно назначить амитриптилин, карбамазепин или фенитоин.
Заболевания мозговых оболочек
Криптококкоз и другие грибковые инфекции. Эти заболевания чаще всего встречаются в позднюю стадию ВИЧинфекции. Менингиты, вызванные Сrурtососсus пеоfоrтаns, встречаются у 5–10 % больных СПИДом, чаще всего — у внутривенных наркоманов и владельцев птиц. Другие грибковые инфекции более редки у больных СПИДом. Диссеминированный гистоплазмоз, кокцидиомикоз чаще наблюдаются у жителей эндемичных районов. Другие грибковые заболевания, которые могут встречаться у больных СПИДом, включают аспергиллез, кандидоз и мукоромикоз.
У больных криптококковым менингитом обычно имеются лихорадка (65 %), головная боль или дискомфорт в голове (75 %), ригидность мышц затылка (22 %), синдром нарушенного сознания (28 %) и очаговая неврологическая симптоматика или судороги (< 10 %). У некоторых больных может быть только лихорадка или только головная боль без какихлибо неврологических изменений. КТГ обычно в норме, за исключением случаев, когда развиваются грибковые абсцессы или гидроцефалия. В некоторых случаях СМЖ не изменяется. Для этиологической расшифровки при криптококковых менингитах применяются окрашивание СМЖ тушью (положительный результат в 72–100 % случаев), выявление криптококкового антигена (положительный в 90–100 %). В сыворотке криптококковый антиген удается выявить в 95–100 % случаев. Встречаются ложноотрицательные результаты, возможно, в связи с низкой концентрацией криптококкового антигена, инфекцией, вызванной необычным серотипом. Ревматоидный фактор может приводить к ложноположительным результатам. Диагностика криптококкового менингита может потребовать проведения повторных люмбальных пункций с попыткой выделения культуры гриба.
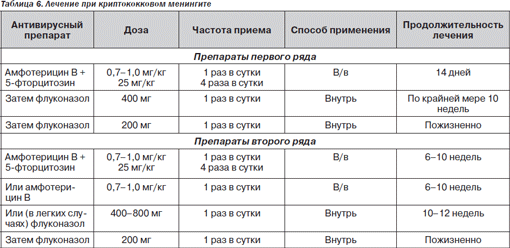
Необходима пожизненная вторичная химиопрофилактика; для этого можно использовать флуконазол, 200 мг внутрь 1 раз в сутки; альтернативный препарат для долговременной вторичной химиопрофилактики — итраконазол, 200 мг внутрь 1 раз в сутки пожизненно [18].
Конкретных доказательств в пользу продолжения или прекращения профилактики после улучшения функции иммунной системы (CD4 > 200 в 1 мкл) пока нет.
При лечении пациентов, получающих заместительную терапию метадоном, необходимо помнить о взаимодействии флуконазола и метадона.
Лимфоматозные менингиты. У больных СПИДом часто развивается неходжкинская лимфома с маркерами Влимфоцитов. Опухолевые клетки морфологически напоминают клетки первичной лимфомы ЦНС, но содержат геном ЭБВ и кодируемые им белки. Cancer чаще всего экстранодальный; мозговые оболочки вовлекаются в патологический процесс в 10–30 %. Параспинальная локализация с развитием симптомов сдавления спинного мозга встречается у 10 %. При менингеальной форме удается выявить параличи черепных нервов, радикулопатию и головную боль. В СМЖ обнаруживают плеоцитоз, повышенную концентрацию белка, в единичных случаях — гипогликорахию. Диагноз основывается на цитологическом исследовании СМЖ. Лечение заключается в комбинированной хемо и радиотерапии.
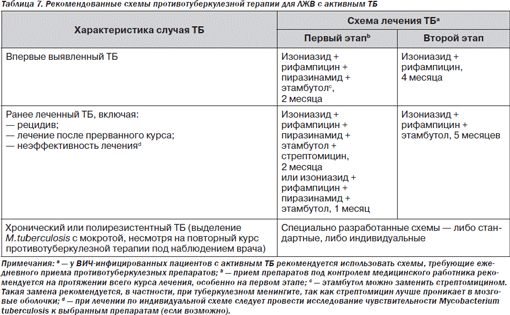
Диссеминированный туберкулез. ВИЧинфицированные с положительным тестом на очищенный белковый дериват имеют высокий риск развития диссеминированного туберкулеза (ТБ) и должны получать изониазид с целью профилактики. У 2 % ВИЧинфицированных имеется активный туберкулез. Активное заболевание может встречаться на любой стадии ВИЧинфекции и чаще всего, но не всегда, является результатом активации латентной инфекции. У больных можно обнаружить менингеальные симптомы (лихорадка, головная боль, ригидность мышц затылка). Также могут быть симптомы сдавления спинного мозга вследствие инфекции. Сообщалось о случаях миелопатии с выделением микобактерий при биопсии спинного мозга. Наконец, у больных с диссеминированным туберкулезом можно выявить признаки надпочечниковой недостаточности.
Кожный тест отрицателен у 70 % больных СПИДом с активным туберкулезом. Рентгенография грудной клетки часто выявляет патологию, при этом изменения локализуются в нижней и средней доле, а не в верхней, как это обычно бывает при туберкулезе. Опухолевидное образование в головном мозге (туберкулома) может быть обнаружено при КТГ. В СМЖ удается выявить мононуклеарный цитоз, повышение количества белка и редко — гипогликорахию. При микроскопии СМЖ кислотоустойчивые бациллы удается обнаружить в 37 % случаев, а выделить возбудитель — в 45–90 % (на это требуется 1–2 месяца). Разработаны новейшие тесты для быстрого выявления микобактериального антигена.
Течение туберкулеза у ВИЧинфицированных более тяжелое, лечение его более сложное, а частота побочных эффектов — более высокая. По этим причинам все больные с активным туберкулезом должны тестироваться на HIV. ВИЧинфицированные больные с кислотоустойчивыми бациллами в мазке или биоптате должны получать противотуберкулезную терапию в течение всего времени, пока проводится бактериологическое исследование, несмотря на то что у части больных будут выявлены Mуcobacterium avium intracellulare, а не М.tuberculosis.
У ВИЧинфицированных пациентов с коинфекцией M.tuberculosis наблюдается высокий риск развития активного ТБ, поэтому им необходимо провести профилактическое лечение изониазидом в дозировке 5 мг/кг (но не более 300 мг/сут) 1 раз в сутки, курс 6 месяцев [19–21].
Сифилис. Имеются строгие эпидемиологические закономерности между сифилисом и СПИДом. Это значит, что все больные с сифилисом должны тестироваться и на HIV. Симптомы сифилиса могут встречаться в любую стадию ВИЧинфекции. Сифилис нервной системы может проявляться ишемическим инсультом, менингитом, параличом Белла, невритом зрительного нерва, полирадикулопатией и деменцией. Поскольку более 25 % ВИЧинфицированных с нейросифилисом имеют отрицательные «неспецифичные» антитрепонемные тесты (VDRL, RPR), распознавание сифилиса зависит от положительных «специфичных» антитрепонемных тестов (FTAabs, МНАТР, ТРНА). Оба типа тестов предназначены для определения в крови циркулирующих антитрепонемных антител. Скорее всего, при ВИЧ число ложноположительных и ложноотрицательных результатов больше, чем при тестировании на сифилис неинфицированных ВИЧ. VDRLтест может с успехом использоваться для контроля за эффективностью терапии сифилиса у ВИЧинфицированных. Общепринято использовать для диагностики нейросифилиса рутинное и VDRLтестирование СМЖ. Оба этих теста дают у ВИЧинфицированных большее число ложноположительных и ложноотрицательных результатов.
Нейросифилис лечится введением больших доз пенициллина G (по 2– 4 млн ЕД внутривенно каждые 4 часа в течение 10–14 дней). ВИЧинфицированные с FTAabs — положительно реагирующей сывороткой и положительным VDRLтестом со СМЖ должны получать лечение в указанном режиме. Другие показания для введения высоких доз пенициллина внутривенно при сифилисе не ясны. Имеются сообщения о неудачном применении пролонгированных пенициллинов, вводимых внутримышечно, при лечении вторичного сифилиса у ВИЧинфицированных.
Заболевания спинного мозга
Вакуольная миелопатия. Это заболевание встречается исключительно у пациентов со СПИДом, поражая примерно 20 % больных. Хотя миелопатия часто ассоциируется с ADC, болезнь может встречаться у больных СПИДом и без деменции. Отмечают нарушение походки в комбинации со спастическим парапарезом и сенсорной атаксией. При неврологическом обследовании выявляют гиперрефлексию, мышечную спастичность, нарушение вибрационной чувствительности в ногах и неустойчивость в позе Ромберга. Через несколько недель или месяцев присоединяется недержание мочи. Исследование СМЖ не информативно. Вызванные слуховые и зрительные стволовые потенциалы в норме. Всегда обнаруживают универсальную задержку вызванных соматосенсорных потенциалов заднего большеберцового нерва. Это может выявляться задолго до клинической манифестации заболевания. Дифференциальная диагностика включает сдавление спинного мозга лимфомой или в результате туберкулеза, инфекционные миелиты, например, при ВИЧсероконверсии, герпетической инфекции и HTLV1, миелорадикулопатию. При патоморфологическом исследовании обнаруживают демиелинизацию и вакуолизацию белого вещества задних и боковых канатиков и небольшое количество макрофагов с жировыми включениями. При электронной микроскопии удается установить, что вакуоли — результат внутримиелинового отека. Антигены HIV редко удается изолировать из ткани спинного мозга больных вакуольной миелопатией. Наиболее тяжелые изменения удается выявить в грудном отделе спинного мозга.
Невропатия черепных нервов. Невропатия черепных нервов (наиболее часто — в виде изолированного одностороннего пареза лицевого нерва) встречается у 10 % ВИЧинфицированных в течение всего их заболевания в сочетании либо с изолированной ВИЧинфекцией, либо с поражением оболочек головного мозга. Кроме того, опухолеподобные образования орбиты (например, лимфома) может вызывать ранний окуломоторный паралич. Паралич нижнего мотонейрона лицевого нерва обычно встречается в среднюю фазу инфекции и напоминает паралич Белла. Обычно наблюдается выздоровление безо всякого лечения.
Нервно-мышечные заболевания
Приблизительно у 30 % больных СПИДом имеются нервномышечные заболевания. Дефицит кобаламина, aтокоферола, сифилис, дисфункция щитовидной железы, побочные эффекты таких препаратов, как зидовудин, винкристин, дисульфирам, могут приводить к симптомам нервномышечного заболевания и требовать специального лечения.
У больных СПИДом описано пять невропатических синдромов: Гийена — Барре, хроническая демиелинизирующая полиневропатия, множественные мононевриты, дистальная сенсорная периферическая невропатия, острая полирадикулопатия.
Синдром Гийена — Барре. Этот синдром встречается в основном в раннюю и среднюю фазу инфекции. Как и при синдроме Гийена — Барре не при ВИЧинфекции, эти больные иногда требуют искусственной вентиляции легких вследствие развивающейся острой дыхательной недостаточности. При исследовании выявляется слабость, арефлексия при нормальной чувствительности. Обнаружение поверхностного антигена гепатита В и патологические «печеночные» тесты являются обычными. В СМЖ выявляют высокий уровень белка. У многих, но не у всех больных в СМЖ определяется и плеоцитоз, который может быть следствием собственно ВИЧинфекции. Наличие плеоцитоза у больных с синдромом Гийена — Барре должно вызывать подозрение в отношении ВИЧинфекции. Нервная проводимость может быть нормальной или замедленной с депрессией или блоком проводимости. При вовлечении в процесс аксонов нейромиография выявляет симптомы денервации. При биопсии периферических нервов изменений или не выявляют, или удается обнаружить сегментарную демиелинизацию. Периневральные клетки могут быть вакуолизированы. Степень воспаления может варьировать. Возможна ЦМВинфекция шванновских клеток, особенно отчетливая в области проксимальных корешков. Тщательный мониторинг витальных функций у этих больных является залогом успешной терапии синдрома Гийена — Барре. Снижение жизненной емкости легких менее 1 литра обычно является показанием для искусственной вентиляции. Хотя у части больных наступает спонтанное выздоровление, лечение замещением плазмы больного донорской является методом выбора.
Хроническая воспалительная демиелинизируюшая полиневропатия (ХВДП). Этот синдром встречается преимущественно в среднюю стадию инфекции, хотя может встречаться и у больных СПИДом. Больных беспокоит прогрессирующая постоянная или интермиттирующая слабость. Исследование выявляет слабость в проксимальных и дистальных мышечных группах, нормальную (или относительно нормальную) чувствительность и арефлексию. Чаще имеется слабость в мышцах лица. В СМЖ выявляется протеинорахия и плеоцитоз, который чаще всего является результатом непосредственно HIVинфицирования. Достаточно точно дифференцировать ХВДП при ВИЧ от идиопатической только на основании наличия плеоцитоза нельзя, хотя предполагать ВИЧинфекцию можно. У трети больных в СМЖ повышается концентрация основного миелинового протеина. Правильный диагноз зависит от результатов тестирования на HIV. Исследование нервной проводимости выявляет ее снижение с блоком проводимости и депрессией, свидетельствующими о сегментарной демиелинизации. Электромиография при вовлечении в процесс аксонов выявляет демиелинизацию. При биопсии нервов очевидны демиелинизация, макрофагальная инфильтрация, периваскулярное и эндоневральное воспаления. Вакуолизация периневральных клеток может быть существенной. Антигены HIV в биоптате нервов обнаружить не удается. ХВДП сложно дифференцировать от синдрома Гийена — Барре, лимфоматозной инфильтрации нервных корешков и токсической невропатии, вызванной лекарственными препаратами (такими как винкристин, дисульфирам, изониазид, дапсон). При лечении кортикостероидами и плазмаферезом ХВДП регрессирует. В некоторых случаях наступает спонтанное выздоровление. Улучшение может коррелировать с нормализацией количества клеток и белка в СМЖ. Причины ХВДП неизвестны.
Множественная мононевропатия. Самая редкая форма невропатии. Характеризуется внезапно развивающимся поражением крупных изолированных нервных стволов. В процесс могут вовлекаться черепные нервы. Причиной обычно является острое воспаление или нарушение кровоснабжения нервов. Этот синдром клинически трудно отличить от компрессионной невропатии, прогрессирующей полирадикулопатии, а когда вовлечено достаточно много нервов — от ХВДП.
Прогрессирующая полирадикулопатия. При этом синдроме, развивающемся обычно в позднюю стадию ВИЧ, остро или подостро появляются прогрессирующая сенсомоторная недостаточность и арефлексия, локализуемая на уровне люмбосакрального отдела спинного мозга с развитием нарушения функции сфинктеров мочевого пузыря и прямой кишки. Больные не способны самостоятельно передвигаться, у них имеется задержка мочи. При этом синдроме смерть чаще всего наступает в течение нескольких месяцев. В половине случаев в СМЖ удается выявить плеоцитоз, высокое содержание белка и снижение количества глюкозы. У половины больных вирусологическим методом из СМЖ удается выделить ЦМВ. Электромиограмма выявляет острую денервацию (фибрилляция и положительные острые волны). Дифференциальная диагностика включает острое сдавление спинного мозга, менингеальный лимфоматоз и нейросифилис. При вирусологическом исследовании секционного материала во многих случаях удается выявить ЦМВинфекцию эндоневральных клеток задних корешков спинного мозга и клеток эндотелия. Раннее назначение ганцикловира приводит у ряда больных к обратному развитию болезни.
Поражение вегетативной нервной системы (ВНС)
Поражение ВНС, обычно выраженное умеренно, встречается в позднюю стадию инфекции и проявляется ортостатической гипотензией. Встречается поражение как симпатического, так и парасимпатического отдела ВНС. Имеется плохая корреляция с другими неврологическими проявлениями ВИЧ. Также может встречаться и надпочечниковая недостаточность.
1. Katlama C. et al. Pyrimethamineclindamycin vs. pyrimethaminesulfadiazine as acute and longterm therapy for toxoplasmic encephalitis in patients with AIDS // Clinical Infectious Diseases. — 1996. — 22(2). — 268275.
2. Dannemann B. et al. Treatment of toxoplasmic encephalitis in patients with AIDS. A randomized trial comparing pyrimethamine plus clindamycin to pyrimethamine plus sulfadiazine. The California Collaborative Treatment Group // Annals of Internal Medicine. — 1992. — 116(1). — 3343.
3. Chirgwin K. et al. Randomized phase II trial of atovaquone with pyrimethamine or sulfadiazine for treatment of toxoplasmic encephalitis in patients with acquired immunodeficiency syndrome: ACTG 237/ANRS 039 Study. AIDS Clinical Trials Group 237/Agence Nationale de Recherche sur le SIDA, Essai 039 // Clinical Infectious Diseases. — 2002. — 34(9). — 12431250.
4. Fine H.A., Mayer R.J. Primary central nervous system lymphoma // Annals of Internal Medicine. — 1993. — 119(11). — 10931104.
5. Hoffmann C. et al. Survival of AIDS patients with primary central nervous system lymphoma is dramatically improved by HAARTinduced immune recovery // AIDS. — 2001. — 15(16). — 21192127.
6. Hoffmann C. et al. Response to highly active antiretroviral therapy strongly predicts outcome in patients with AIDSrelated lymphoma // AIDS. — 2003. — 17(10). — 15211529.
7. McGowan J.P., Shah S. Longterm remission of AIDSrelated primary central nervous system lymphoma associated with highly active antiretroviral therapy // AIDS. — 1998. — 12(8). — 952954.
8. Hoffmann C. et al. Successful autologous stem cell transplantation in a severely immunocompromised patient with relapsed AIDSrelated Bcell lymphoma // European Journal of Medical Research. — 2006. — 11(2). — 7376.
9. Whitley R.J. et al. Guidelines for the treatment of cytomegalovirus diseases in patients with AIDS in the era of potent antiretroviral therapy: recommendations of an international panel. International AIDS SocietyUSA // Archives of Internal Medicine. — 1998. — 158(9). — 957969.
10. FoscarnetGanciclovir Cytomegalovirus Retinitis Trial: 5. Clinical features of cytomegalovirus retinitis at diagnosis: studies of ocular complications of AIDS Research Group in collaboration with the AIDS Clinical Trials Group // American Journal of Ophthalmology. — 1997. — 124(2). — 141157.
11. Jacobson M.A. et al. Phase I study of combination therapy with intravenous cidofovir and oral ganciclovir for cytomegalovirus retinitis in patients with AIDS // Clinical Infectious Diseases. — 1999. — 28(3). — 528533.
12. Martin D.F. et al. Oral ganciclovir for patients with cytomegalovirus retinitis treated with a ganciclovir implant. Roche Ganciclovir Study Group // The New England Journal of Medicine. — 1999. — 340(14). — 10631070.
13. Conant M.A. et al. Valaciclovir versus aciclovir for herpes simplex virus infection in HIVinfected individuals: two randomized trials // International Journal of STD and AIDS. — 2002. — 13(1). — 1221.
14. Ioannidis J.P. et al. Clinical efficacy of highdose acyclovir in patients with human immunodeficiency virus infection: a metaanalysis of randomized individual patient data // Journal of Infectious Diseases. — 1998. — 178(2). — 349359.
15. Chang E., Absar N., Beall G. Prevention of recurrent herpes simplex virus (HSV) infections in HIVinfected persons // AIDS Patient Care. — 1995. — 9(5). — 252255.
16. Safrin S. Treatment of acyclovirresistant herpes simplex virus infections in patients with AIDS // Journal of Acquired Immune Deficiency Syndrome. — 1992. — 5, Suppl. 1. — S29S32.
17. Gnann J.W. Jr, Whitley R.J. Clinical practice: herpes zoster // The New England Journal of Medicine. — 2002. — 347(5). — 340346.
18. Saag M.S. et al. Practice guidelines for the management of cryptococcal disease. Infectious Diseases Society of America // Clinical Infectious Diseases. — 2000. — 30(4). — 710718.
19. Bucher H.C. et al. Isoniazid prophylaxis for tuberculosis in HIV infection: a metaanalysis of randomized controlled trials // AIDS. — 1999. — 13(4). — 501507.
20. Gallant J.E., Moore D., Chaisson R.E. Prophylaxis for opportunistic infections // Annals of Internal Medicine. — 1995. — 122(9). — 730731.
21. Havlir D.V. et al. Prophylaxis against disseminated Mycobacterium avium complex with weekly azithromycin, daily rifabutin, or both. California Collaborative Treatment Group // The New England Journal of Medicine. — 1996. — 335(6). — 392398.
