Журнал «Медицина неотложных состояний» 3(34) 2011
Вернуться к номеру
Феномен Лазаря: ауторесусцитация после остановки сердца
Авторы: Воротынцев С.И.1, Голдовский Б.М.1, Поталов С.А.1, Сериков К.В.1, Сербин В.Г.2, Николенко Л.М.2, Маляренко А.Е.3 1 Запорожская медицинская академия последипломного образования 2 Скорая медицинская помощь, г. Запорожье 3 Многопрофильная больница ООО «ВитаЦентр», г. Запорожье
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
Хотя феномен Лазаря — явление редкое, это, вероятно, обусловлено отсутствием сообщений о нем. Нет никаких сомнений, что феномен Лазаря действительно существует, но до сих пор научные объяснения были недостаточными. Пока единственным правдоподобным объяснением, по крайней мере в некоторых случаях, является ауто-PEEP и нарушение венозного возврата. У пациентов с электрической активностью без пульса или асистолией динамическая гипервентиляция должна рассматриваться как основная причина отсроченного восстановления спонтанной циркуляции, и короткий период апноэ (30–60 секунд) должен использоваться перед окончательным прекращением сердечно-легочной реанимации. Поскольку ауторесусцитация в большинстве случаев произошла в течение 10 минут, пациенты должны пассивно мониторироваться по крайней мере 10 минут после прекращения СЛР до констатации смерти.
Феномен Лазаря, сердечно-легочная реанимация.
Введение
Феномен Лазаря определяется как восстановление спонтанной циркуляции (ROSC) после прекращения сердечно-легочной реанимации (СЛР) или без нее. Это состояние было впервые описано Linko и соавт. в 1982 году [1], а термин «феномен Лазаря», заимствованный из истории о библейском персонаже Лазаре, который был воскрешен Иисусом Христом через четыре дня после смерти, впервые использован Bray в 1993 году [2].
Литературные данные
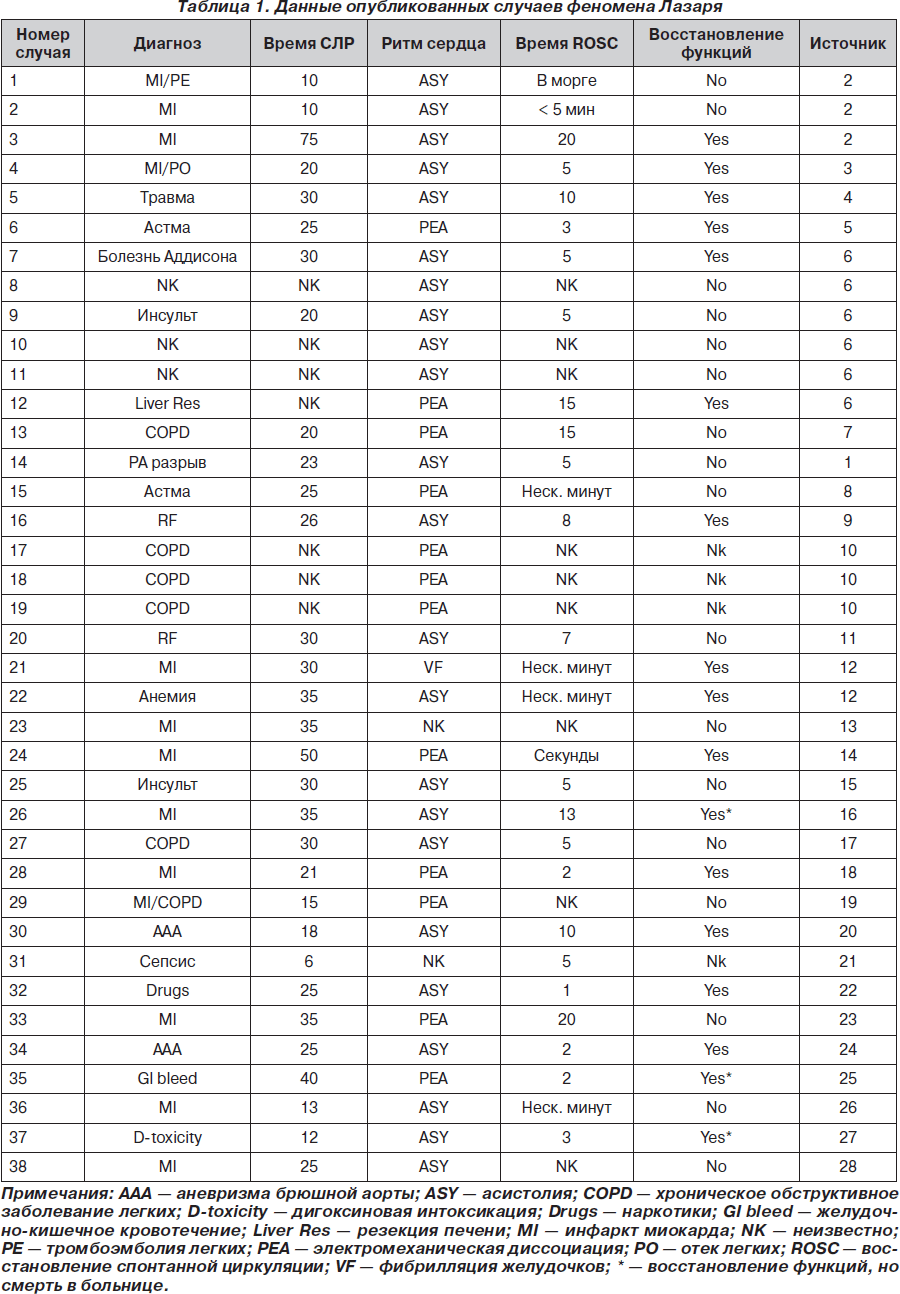
На сегодняшний день в медицинской литературе опубликовано 38 случаев отсроченного ROSC [1–28]. Описанные случаи включают в себя остановку сердца как в больнице, так и за ее пределами. Информация о диагнозах на момент остановки сердца, продолжительности СЛР, сердечном ритме на момент прекращения СЛР, времени ROSC и окончательных результатах представлена в табл. 1.
Из 38 описанных случаев у 13 пациентов был инфаркт миокарда и 8 имели обструктивные заболевания дыхательных путей. Другие диагнозы включали: разрыв аневризмы брюшной аорты, разрыв легочной артерии, желудочно-кишечные кровотечения, гиперкалиемию в связи с почечной недостаточностью, травму, дигоксиновую интоксикацию, сепсис и передозировку опиатов и кокаина.
Продолжительность СЛР составляла от 6 до 75 мин (в среднем 27 мин). У 7 пациентов время СЛР не указано. Когда СЛР была прекращена, 23 пациента имели асистолию, 12 — электрическую активность без пульса, 1 — фибрилляцию желудочков и у 2 пациентов ритм был неизвестен (не упоминается в статьях).
ROSC произошло в течение 10 минут после прекращения СЛР в 82 % случаев (23 из 28 пациентов), со средней задержкой 7–8 минут. Время, необходимое для ROSC, неизвестно у 10 пациентов. Три из них были определены живыми (одна в морге) только после того, как были оставлены без присмотра на несколько минут, а у семи эти данные были недоступны из описания случаев. Тем не менее временной интервал может быть только приблизительным, потому что пациенты не всегда внимательно мониторировались после прекращения СЛР, за несколькими исключениями [16].
Семнадцать пациентов (45 %) достигли хорошего неврологического восстановления после ROSC. Трое из них впоследствии скончались в больнице в связи с сепсисом и эмболией легочной артерии, а 14 (35 %) были выписаны домой без каких-либо значительных неврологических осложнений. Семнадцать пациентов (45 %) не достигли неврологического восстановления после ROSC и умерли вскоре после этого. Результат неизвестен у четырех пациентов (10 %). Значимая корреляция между результатами и продолжительностью СЛР, временным интервалом для ROSC или диагнозом не определена.
Описание случая
Мы наблюдали феномен Лазаря с благоприятным исходом у пациента с инфарктом миокарда. 25.03.2010 г. в 8:30 реанимационная бригада отделения анестезиологии и интенсивной терапии (ОАИТ) ООО «ВитаЦентр» была вызвана в поликлинику вышеуказанного учреждения в связи с остановкой сердечной деятельности у пациента 51 года, который пришел для обследования перед офтальмологической операцией. Из анамнеза: мужчина потерял сознание в коридоре после выполненного ЭКГ-исследования (острый нижний Q-инфаркт миокарда), затем кратковременно пришел в себя с последующей повторной потерей сознания, остановкой дыхания и сердечной деятельности. Находившийся рядом врач-анестезиолог (главный врач ООО «ВитаЦентр») начал проведение СЛР (наружный массаж сердца и вентиляция маской). По прибытии реанимационной бригады состояние пациента критическое: отсутствие сознания, пульса и дыхания, электрическая активность сердца не определяется. Пациент заинтубирован и переведен на ИВЛ мешком Амбу в режиме предполагаемой нормовентиляции, эндобронхиально введен адреналин в стандартном разведении, выполнено три дефибрилляции возрастающими разрядами. После обеспечения венозного доступа (катетеризация кубитальной вены слева) введение препаратов продолжалось внутривенно с жидкостной поддержкой раствором Рингера и ГЭК 130/04 в общем объеме 900 мл. Для улучшения венозного возврата ноги пациента были приподняты под углом 30–40°. В течение 60 минут СЛР было выполнено 26 дефибрилляций с зарегистрированной на ЭКГ-мониторе фибрилляцией только после 13-го и 14-го разряда. Медикаментозное лечение включало: адреналин — 39 ампул, атропин — 2 ампулы, лидокаин — 200 мг, кордарон — 150 мг, MgSO4 25% — 10,0 мл, дексаметазон — 8 мг, пирацетам — 10,0 мл, NaHCO3 4% — 200,0 мл. На 61-й минуте врачебной бригадой в составе двух врачей-реаниматологов и врача-кардиолога состояние пациента расценено как бесперспективное и решено прекратить проведение СЛР (на ЭКГ-мониторе — асистолия). Ответственный реаниматолог начал разговор со знакомыми пациента о констатации биологической смерти и о дальнейшей судьбе тела. Через 3–4 минуты после окончания СЛР второй реаниматолог отметил, что передняя брюшная стенка пациента начала ритмично двигаться. Начата вспомогательная ИВЛ мешком Амбу, на ЭКГ-мониторе — желудочковые комплексы, определяется пульсация на сонных артериях. Принято решение о переводе пациента в ОАИТ. После перекладывания пациента на носилки на ЭКГ-мониторе зафиксирован синусовый ритм, который сохранялся и в последующем.
Через 15 дней пребывания в ОАИТ с диагнозом «постреанимационная энцефалопатия, психоорганический синдром» больной переведен в терапевическое отделение, из которого выписан домой еще через 15 дней без неврологического дефицита. При осмотре пациента через 9 месяцев у него определяется частичная амнезия, онемение мизинца правой руки и эректильная дисфункция.
Предполагаемые механизмы
Точный механизм отсроченного ROSC является неясным, и не исключено, что несколько факторов участвуют в его развитии. Динамическая гипервентиляция легких, вызывающая увеличение положительного давления в конце выдоха (PЕEP), является одним из наиболее вероятных механизмов, имеющих подтверждающие доказательства у пациентов с обструктивными заболеваниями легких.
PЕEP. Быстрая ручная вентиляция без достаточного времени для выдоха во время СЛР может привести к динамической гипервентиляции легких с «захватом» газа и увеличением давления в конце выдоха (так называемый ауто-PEEP), ведущим к уменьшению венозного возврата, низкому сердечному выбросу и даже остановке сердца у пациентов с обструктивным заболеванием легких [9, 29, 30]. Связь между искусственной вентиляцией легких у больных с обструктивными вентиляционными дефектами и недостаточностью кровообращения была впервые продемонстрирована в 1982 году [31]. В одном наблюдении описывается пациент с дыхательной недостаточностью из-за астмы, чье артериальное давление не определялось пять минут после начала ИВЛ с дыхательным объемом 700 мл и частотой дыхания 25 вдохов в минуту. Даже при введении инотропов систолическое артериальное давление (АД) не превышало 70 мм рт.ст. После уменьшения частоты дыхания до шести вдохов в минуту с дыхательным объемом 400 мл АД постепенно выросло до 126/84 мм рт.ст. [29].
Физиология тяжелой ауто-PEEP похожа на тампонаду перикарда, при которой циркуляция может быть восстановлена только после устранения препятствия наполнению сердца. Ауто-PEEP является возможной причиной электрической активности без пульса (PEA), поэтому быстрой вентиляции во время СЛР следует избегать. Некоторые авторы рекомендуют временное прекращение вентиляции от 10 до 30 секунд при PEA, чтобы восстановить венозной возврат и сердечный выброс [9].
Очень заманчиво применить эту теорию для пациентов без обструктивного заболевания легких. Динамическая гипервентиляция теоретически может произойти в любой ситуации, когда осуществляется быстрая ручная вентиляция. Можно утверждать, что при уменьшенном сердечном выбросе (при инфаркте миокарда и гиповолемии) динамическая гипервентиляция может снизить сердечный выброс еще больше, что приводит к остановке сердца. И хотя ауто-PEEP в связи с динамической гипервентиляцией кажется наиболее правдоподобной и имеет подтверждение у пациентов с обструктивными заболеваниями дыхательных путей, одно лишь это не может объяснить все случаи отсроченного ROSC. Так, в одном сообщении СЛР была прекращена через 30 минут, у пациента была зафиксирована асистолия, но он продолжал вентилироваться в отделении интенсивной терапии. Поскольку больной имел MRSA, а СЛР была выполнена без надлежащих мер по контролю инфекции, врач, участвующий в СЛР, отправился в душ. По возвращении через пять минут он обнаружил пациента с сердечным ритмом и АД, обеспечивающими перфузию тканей. Тем не менее больной умер через два дня [14].
Задержка действия лекарств. Некоторые авторы предлагают задержку действия препаратов, вводимых во время СЛР, в качестве механизма отсроченного ROSC [8]. Вполне возможно, что препараты, вводимые через периферические вены, неадекватно доставляются к сердцу из-за нарушенного венозного возврата, а когда улучшается венозный возврат после остановки динамической гипервентиляции, доставка лекарств может способствовать восстановлению кровообращения. В некоторых случаях, однако, лекарства вводились через центральную вену. Хотя эта теория достаточно правдоподобна, ее невозможно ни доказать, ни опровергнуть.
Гиперкалиемия. Есть несколько сообщений отсроченного ROSC при наличии гиперкалиемии [8, 10]. Это хорошо известный факт, что внутриклеточная гиперкалиемия может сохраняться долго, препятствуя способности миокарда сокращаться в течение длительных периодов времени. Существует сообщение о 68-летней пациентке с остановкой сердца из-за гиперкалиемии, которая не отвечала на СЛР и традиционное лечение в течение 100 минут, но отреагировала на проведение диализа и полностью восстановилась [32]. Но, хотя длительная остановка сердца, рефрактерная к обычному лечению, может быть корригирована во время диализа, маловероятно, что гиперкалиемия сама по себе может объяснить отсроченное ROSC после прекращения СЛР.
«Оглушенность» миокарда. Длительная дисфункция миокарда может произойти после ишемии, продолжаясь в течение нескольких часов до восстановления нормальной функции [33]. Из 38 случаев 13 пациентов имели инфаркт миокарда и по меньшей мере 7 — гиповолемию, что могло способствовать транзиторной ишемии миокарда и его «оглушенности».
Преходящая асистолия. Асистолия или PEA, следующие за электроимпульсной терапией длительной фибрилляции желудочков, обычны и наблюдаются у 60 % пациентов [34]. И хотя восстановление циркуляции происходит у 16 % пациентов, прогноз плохой: лишь 0–3 % остаются в живых. Вполне возможно, что асистолия или PEA после дефибрилляции могут быть переходными состояниями перед тем, как нормальный сердечный ритм восстановит циркуляцию. Преходящая асистолия, следующая за дефибрилляцией, может объяснить по крайней мере один случай ROSC, когда СЛР была прервана после последней попытки кардиоверсии с исходом в асистолию, а ROSC произошло вскоре после этого [11]. Однако преходящая асистолия не объясняет задержки ROSC у большинства пациентов, у которых продолжительность асистолии была гораздо дольше. В другом случае СЛР была прекращена, когда у пациента еще продолжалась фибрилляция желудочков, а гемодинамическая деятельность восстановилась несколькими минутами позже [11]. Авторы случая справедливо указывают, что СЛР не должна быть прекращена у пациентов с фибрилляцией желудочков.
Последствия отсроченного ROSC
Отсроченное ROSC может привести к серьезным медицинским и правовым последствиям. Могут быть заданы вопросы о том, должным ли образом была проведена СЛР и не была ли она прекращена слишком рано. Медицинская команда может быть обвинена в халатности и некомпетентности, и даже может быть предъявлен иск за ущерб, нанесенный родственникам пациента, выжившего с тяжелыми расстройствами [26, 28, 35]. Недавно врач, участвующий в реанимации и констатации смерти с последующим ROSC, был обвинен в умышленном убийстве.
Ведение СЛР может быть оценено только по истории болезни, поэтому жизненно важно при записи событий во время остановки сердца быть как можно точнее. Прекратить СЛР по-прежнему является медицинским решением, и поэтому абсолютно необходимо получить согласие от «команды спасения» и задокументировать причину прекращения СЛР. Некоторые авторы рекомендуют измерение углекислого газа в конце выдоха во время СЛР. Значения выше 10–15 мм рт.ст. указывают на благоприятный прогноз и должны исключать прекращение СЛР [36, 37]. Данная технология не является широко доступной за пределами отделения интенсивной терапии, но ее следует рассматривать в сложных клинических ситуациях. Будет ли это помогать выявлению больных, у которых отсроченное ROSC может произойти, является сомнительным.
Как констатировать смерть? Важно понимать, что смерть не событие, а процесс. Собрание медицинских Королевских колледжей Великобритании определило, что смерть — процесс, при котором различные органы, поддерживающие продолжение жизни, повреждены [38]. Прекращение кровообращения и дыхания является примером такого повреждения. Физические данные в поддержку этого — отсутствие сердцебиения и дыхания — традиционные и наиболее широко используемые критерии для констатации смерти. Так как эти данные сами по себе не являются окончательным признаком смерти, вполне возможно объявить смерть в интервале между прекращением СЛР и отсроченным ROSC.
Поскольку отсроченные ROSC в большинстве случаев произошли в течение 10 минут, многие авторы рекомендуют пассивно мониторировать пациентов по крайней мере 10 минут после неудачной СЛР. В этот период семья должна быть проинформирована, что СЛР была остановлена из-за отсутствия ответа на нее и дальнейшие усилия не в интересах пациента. Следует также отметить, что за пациентом ведется тщательное наблюдение, чтобы констатировать смерть без всяких сомнений. Смерть не должна быть констатирована у любого пациента сразу же после остановки СЛР, и нужно ждать по крайней мере 10 минут, если не больше, для проверки и подтверждения смерти без сомнений. Это согласуется с тем, что было сказано W.H. Sweet в 1978 году: «Достоверные временные критерии остановки сердцебиения и циркуляции свидетельствуют о смерти, только если они будут продолжаться достаточно долго для смерти мозга» [39].
Немедицинские литературные данные
В дополнение к медицинской литературе есть много газетных статей, веб-сайтов и несколько анекдотов с описанием пациентов, которые были определены мертвыми, но позже выяснилось, что были живыми (табл. 2). Многие из этих статей относятся к феномену Лазаря. Существует даже фильм под названием «Феномен Лазаря» о двух случаях воскресения после смерти. Тем не менее подлинность одного из этих случаев была поставлена под сомнение.
Веб-сайт www.snopes.com/horrors/gruesome/buried.asp, описывая людей, которые были заживо погребены по ошибке за последние несколько веков, обеспечивает развлекательное чтение. В былые времена большое число болезней могло привести к коме и существовала реальная опасность поспешного погребения тела, особенно у лиц с инфекционными заболеваниями.
Наиболее страшным рассказом Эдгара Аллана По является «Преждевременное погребение», в котором молодая жена ошибочно была объявлена мертвой и похоронена в гробу в семейном склепе. Когда склеп был открыт несколько лет спустя для следующего погребения, окутанный скелет был найден в дверях, подтверждая, что дама выжила и в конце концов умерла, так как не могла открыть дверь склепа. Считается, что Эдгар По построил свою историю на широко известном инциденте, который произошел в это время [40].
Похоже, что шансы быть заживо погребенным были не столь незначительными в 1800-х годах. Страх быть похороненным заживо был настолько распространен, что многие люди указывали в своих завещаниях о необходимости проведения тестов, чтобы подтвердить смерть, таких как заливка горячей жидкости на кожу, соприкосновение кожи с каленым железом или выполнение хирургических разрезов до захоронения. В 1897 году была изобретена и запатентована модель гроба, чтобы человек, случайно похороненный заживо, позвал на помощь через систему флажков и колокольчиков. В медицинской литературе страх быть похороненным заживо называется «тафофобия». Существовало даже общество по предотвращению захоронения до смерти, которое признавало трудности в диагностике смерти и издавало образовательные листовки по оказанию помощи членам общества.
Лазарь в другом контексте
Имя Лазарь было также использовано для описания многих других неожиданных и необъяснимых научно явлений. Комплекс Лазаря описывает психологические последствия у людей, переживших остановку сердца, клиническую смерть и неожиданные ремиссии при AIDS [41, 42]. Синдром Лазаря описан в детской паллиативной помощи, когда ребенок, который должен умереть из-за прогрессирования болезни, неожиданно переходит в ремиссию [35]. Спонтанные движения у пациентов со смертью мозга и при повреждении спинного мозга были описаны как симптом Лазаря [43, 44]. Выживание видов после массового вымирания было названо эффектом Лазаря [45]. Термин «феномен Лазаря» был также использован для неожиданного выживания пациентов с почечным трансплантатом [46].
Предчувствие Лазаря описывает неожиданное состояние краткого воскресения у неизлечимо больных пациентов, когда они испытывают увеличение жизненной силы, аппетита и улучшение общего состояния [47, 48]. Предчувствие было описано по крайней мере тысячу лет назад в средневековой китайской литературе и определено как huiguangfanzhao, что означает «отраженные лучи заходящего солнца». Недавно «таблетка Лазаря» (zolpidem, небензодиазепиновый седативный препарат) вызвала интерес при применении у больных в устойчивом вегетативном состоянии. Это было вслед за сообщением о кратком положительном неврологическом ответе на zolpidem у такого больного [49].
Воскрешение
Есть много других воскрешений в дополнение к воскрешению Лазаря. Три воскрешения записаны в Ветхом Завете, шесть — в Новом Завете (четыре из которых связаны с Иисусом (в том числе Лазаря) и по одному от Павла и Петра) [50]. В индуистской мифологии Savithri (жена Sathyavan) убеждает Господа смерти (Yamaraj) воскресить Sathyavan после его убиения упавшим деревом. Эти истории иллюстрируют, что озабоченность человечества смертью и воскрешением является универсальной. Величайший пример феномена Лазаря, вероятно, смерть и воскресение самого Иисуса Христа.
Выводы
Хотя феномен Лазаря — явление редкое, это, вероятно, обусловлено отсутствием сообщений о нем. Нет никаких сомнений, что феномен Лазаря действительно существует и должен рассматриваться в программе по сердечно-легочной реанимации. Ключевыми точками данного сообщения являются:
1. Феномен Лазаря определяется как отсроченное ROSC после прекращения СЛР.
2. Динамическую гипервентиляцию следует рассматривать как обратимую причину PEA.
3. Пациенты должны наблюдаться по крайней мере 10 минут после прекращения СЛР с использованием мониторинга давления и ЭКГ перед констатацией смерти.
1. Linko K., Honkavaara P., Salmenpera M. Recovery after discontinued cardiopulmonary resuscitation // Lancet 1982; 1: 106-7.
2. Bray J.G. The Lazarus phenomenon revisited // Anesthesiology 1993; 78: 991.
3. Letellier N., Coulomb F., Lebec C., Brunnet J.M. Recovery after discontinued cardiopulmonary resuscitation // Lancet 1982; 1: 1019.
4. Klockgether A., Kontokollias J.S, Geist J., Schoenneich A. Monitoring im Rettungsdienst // Notarzt 1987; 3: 85-8.
5. Rosengarten P.L., Tuxen D.V., Dziukas L., Scheinkestel C., Merret K., Bowes G. Circulatory arrest induced by intermittent positive pressure ventilation in a patient with severe asthma // Anaesth Intensive Care 1991; 19: 118-21.
6. Skulberg A. Criteria of death and time of death — do Norwegian physicians follow laws and regulations? [Norwegian] // Tidsskr Nor Lageforen 1991; 111: 3310-1.
7. Rogers P.L., Schlichtig R., Miro A., Pinsky M. Auto-PEEP during CPR: an ‘occult’ cause of electromechanical dissociation? // Chest 1991; 99: 492-3.
8. Martens P., Vandekerckhove Y., Mullie A. Restoration of spontaneous circulation after cessation of cardiopulmonary resuscitation // Lancet 1993; 341: 841.
9. Quick G., Bastani B. Prolonged asystolic hyperkalemic cardiac arrest with no neurological sequelae // Ann Emerg Med 1994; 24: 305-11.
10. Lapinsky S.E., Leung R.S. Auto-PEEP and electromechanical dissociation // NEJM 1996; 335: 674.
11. Voelckel W., Kroesen G. Unexpected return of cardiac action after termination of cardiopulmonary resuscitation // Resuscitation 1996; 32: 27-9.
12. Gomes E., Araujo R., Abrunhosa R., Rodrigues G. Two successful cases of spontaneous recovery after cessation of CPR // Resuscitation 1996; 31: 40.
13. Mutzbauer T.S., Stahl W., Lindner K.H. Compression-Decompression (ACD)-CPR // Prehosp Disaster Med 1997; 12: S21.
14. Fumeaux T., Borgeat A., Cuйnoud P.F., Erard A., de Werra P. Survival after cardiac arrest and severe acidosis (pH 6.54) // Intensive Care Med 1997; 23: 594.
15. Maleck W.H., Piper S.N., Triem J., Boldt J., Zittel F.U. Unexpected return of spontaneous circulation after cessation of resuscitation (Lazarus phenomenon) // Resuscitation 1998; 39: 125-8.
16. Frцlich M.A. Spontaneous recovery after discontinuation of intraoperative cardiopulmonary resuscitation // Anesthesiology 1998; 89: 1252-3.
17. MacGillivray R.G. Spontaneous recovery after discontinuation of cardiopulmonary resuscitation // Anesthesiology 1999; 91: 585-6.
18. Bradbury N. Lazarus phenomenon: another case? // Resuscitation 1999; 41: 87.
19. Adhiyaman V., Sundaram R. The Lazarus phenomenon // J R Coll Phys Edin 2002; 32: 9-13.
20. Ben-David B., Stonebraker V.C., Hersham R., Frost C.L., Williams H.K. Survival after failed intraoperative resuscitation: a case of ‘Lazarus Syndrome’ // Anesth Analg 2001; 92: 690-2.
21. Abdullah R.S. Restoration of circulation after cessation of positive pressure ventilation in a case of ‘Lazarus Syndrome’ // Anesth Analg 2001; 93: 241.
22. Walker A., McClelland H., Brenchley. Lazarus phenomenon following recreational drug use // Emerg Med J 2001; 18: 74-5.
23. Maeda H., Fujita M.Q., Zhu B.L. et al. Death following spontaneous recovery from cardiopulmonary arrest in a hospital mortuary: ‘Lazarus phenomenon’ in a case of alleged medical negligence // Forensic Sci Int 2002; 127: 82-7.
24. Dьck M.H., Paul M., Wixforth J., Kдmmerer H. The Lazarus phenomenon. Spontaneous return of circulation after unsuccessful intraoperative resuscitation in a patient with a pacemaker (German) // Anaesthesist 2003; 52: 413-8.
25. Casielles Garcia J.L., Gonzalez Latorre M.V., Fernadez Amigo N. et al. Lazarus phenomenon: spontaneous resuscitation (Spanish) // Rev Esp Anestesiol Reanim 2004; 51: 390-4.
26. De Salvia A., Guardo A., Orrico M., De Leo D. A new case of Lazarus phenomenon? // Forensic Sci Int 2004; 146: S13-5Al-Ansari M.A., Abouchaleh N.M., Hijazi M.H. Return of spontaneous circulation after cessation of cardiopulmonary resuscitation in a case of digoxin overdosage // Clinical Intensive care 2005; 16: 179-81.
28. Monticelli F., Bauer N., Meyer H.J. Lazarus phenomenon. Current resuscitation standards and questions for the expert witness (German) // Rechtmedizin 2006; 16: 57-63.
29. Wiener C. Ventilatory management of respiratory failure in asthma // JAMA 1993; 269: 2128-31.
30. Sprung J., Hunter K., Barnas G.M., Bourke D.L. Abdominal distension is not always a sign of esophageal intubation: Cardiac arrest due to ‘Auto-PEEP’ // Anesth Analg 1994; 78: 801-4.
31. Pepe P.E., Marini J.J. Occult positive end-expiratory pressure in mechanically ventilated patients with airflow obstruction: the auto-PEEP effect // Am Rev Respir Dis 1982; 126: 166-70.
32. Kao K.C., Huang C.C., Tsai Y.H., Lin M.C., Tsao T.C. Hyperkalemic cardiac arrest successfully reversed by hemodialysis during cardiopulmonary resuscitation: case report // Chang Gung Med J 2000; 23: 555-9.
33. Braunwald E, Kloner RA. The stunned myocardium: prolonged, postischemic ventricular dysfunction // Circulation 1982; 66: 1146-9.
34. Niemann J.T., Stratton S.J., Cruz B., Lewis R.J. Outcome of out-of-hospital postcountershock asystole and pulseless electrical activity versus primary asystole and pulseless electrical activity // Crit Care Med 2001; 29: 2366-70.
35. Lantos J.D. The Lazarus Case: Life and Death Issues in Neonatal Intensive Care. — Baltimore: Johns Hopkins University Press, 2001.
36. Ward K.R., Yealy D.M. End-tidal carbon dioxide monitoring in emergency medicine, part 2: Clinical applications // Acad Emerg Med 1998; 5: 637-46.
37. Maleck W.H., Piper S.N. Recovery after discontinuation of cardiopulmonary resuscitation (‘Lazarus phenomenon’) // Anesthesiology 1999; 2: 584-5.
38. Conference of Medical Royal Colleges and their Faculties in the United Kingdom 1979. Diagnosis of death // BMJ 1979; 1: 332.
39. Sweet W.H. Brain death // NEJM 1978; 299: 410-2.
40. http://www.lewrockwell.com/jarvis/jarvis81.html
41. Hackett T.P. The Lazarus complex revisited // Ann Intern Med 1972; 76: 135-7.
42. Gregonis S.W. Magic Johnson and Lazarus: the new syndromes // J Assoc Nurses AIDS Care 1997; 8: 75-6.
43. Ropper A.H. Unusual spontaneous movements in brain-dead patients // Neurology 1984; 34: 1089-92.
44. Mandel S., Arenas A., Scasta D. Spinal automatism in cerebral death // NEJM 1982; 307: 501.
45. Jablonski D. Causes and consequences of mass extinctions: a comparative approach // Elliot D.K., ed. Dynamics of Extinction. — New York: Wiley, 1986. — 183-229.
46. Gambosa E., Bronsther O., Halasz N. The Lazarus phenomenon // Clin Transplant 1986; 1: 125.
47. Witzel L. Behaviour of the dying patient // BMJ 1975; 2: 81-2.
48. Ngeh J.K.T. Observations of the phenomenon of hui guang fan zhao — Lazarus premonition (Filler) // Age Ageing 2002; 31: 434.
49. Williams J. In whose interests? // BMA News 2007; 10 February: 14.
50. www.bibleufo.com/gentech6.htm