Журнал «Медицина неотложных состояний» 4(35) 2011
Вернуться к номеру
Норадреналин или допамин при лечении гипердинамического септического шока?
Авторы: Мартин К., Папазиан Л., Перрин Ж., Сакс П., Гуин Ф. Отделение интенсивной терапии больницы Св. Маргариты Отделение интенсивной терапии госпиталя Норд Медицинский университет, г. Марсель, Франция
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
Цель исследования: сравнить эффективность допамина и норадреналина в устранении гемодинамических и метаболических нарушений при гипердинамическом септическом шоке у человека.
Дизайн исследования: проспективное рандомизированное двойное слепое исследование.
Место проведения: отделение интенсивной терапии университетской больницы.
Пациенты: взрослые пациенты с гипердинамическим септическим шоком после восполнения гиповолемии.
Воздействие. Пациентам назначали допамин (2,5–25 мкг/кг/мин) или норадреналин (0,5–5,0 мкг/кг/мин). Если при применении максимальной дозы одного препарата гемодинамические и метаболические нарушения не исчезали, добавляли другой препарат.
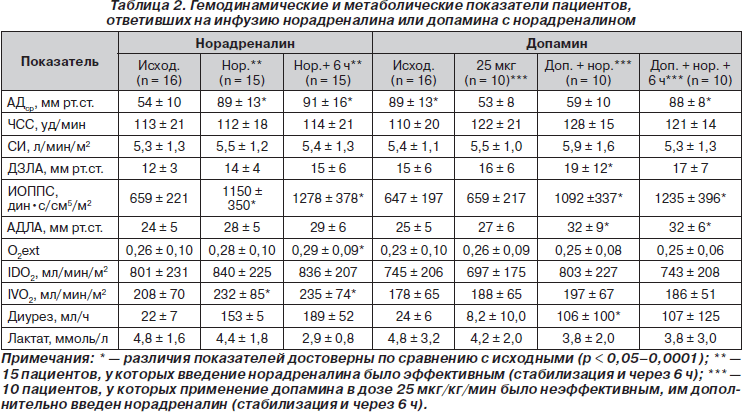
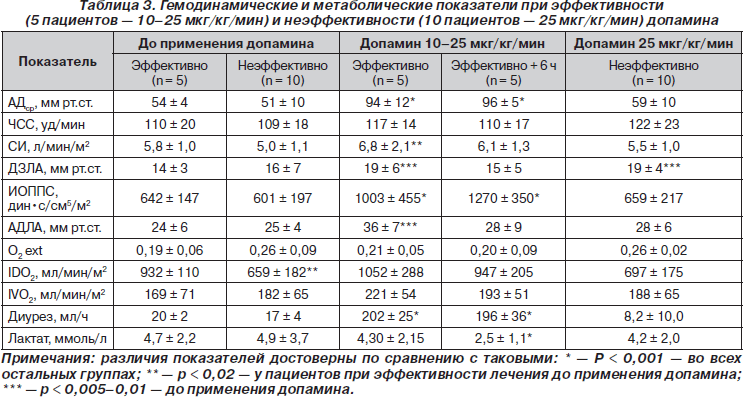
Определение показателей и результаты. Целью терапии было достижение и сохранение по крайней мере в течение 6 ч величин следующих показателей: индекса системного сосудистого сопротивления более 1100 дин•с/см5/м2 и/или среднего артериального давления 80 мм рт.ст. и выше; сердечного индекса 4,0 л/мин/м2; доставки кислорода > 550 мл/мин/м2; потребления кислорода более 150 мл/мин/м2. При применении допамина в дозе 10–25 мкг/кг/мин лечение оказалось успешным у 5 (31 %) из 16 пациентов, при применении норадреналина в дозе 1,5 ± 1,2 мкг/кг/ мин — у 15 (93 %) из 16 пациентов (p < 0,001). У 10 из 11 пациентов при неэффективности допамина, при сохранении гипотензии и олигурии, терапия оказалась успешна после добавления норадреналина.
Выводы. В настоящем исследовании установлено, что в тестируемых дозах норадреналин более эффективный и надежный, чем допамин, для устранения нарушений при гипердинамическом септическом шоке. У большинства пациентов, включенных в исследование, норадреналин способствовал повышению среднего перфузионного давления без выраженного побочного влияния на периферический или почечный кровоток (т.к. восстанавливалось мочеотделение или увеличивалась его скорость). Одновременно увеличивалось потребление кислорода.
Септический шок, сохраняющийся после восполнения объема циркулирующей крови, часто характеризуют следующие особенности гемодинамики: гипотензия, системная вазодилатация и высокий СИ [1–3]. При гипердинамическом септическом шоке особенностями метаболизма являются снижение потребления кислорода и патологическая зависимость индекса потребления кислорода (IVО2) от индекса его доставки (IDО2) даже при условии нормальной или высокой скорости его доставки [4–9]. В соответствии с показателями гемодинамики и после восполнения дефицита объема жидкости обычно назначают инотропные препараты с вазоконстрикторными свойствами. Их задача — устранение гипердинамического септического шока. В ранее проведенных исследованиях отмечена потенциальная эффективность норадреналина, но из-за отсутствия возможности контроля гемодинамики на практике и опасения чрезмерного сужения сосудов препарат не нашел широкого применения [10–12]. Действительно, нерациональное применение мощных вазопрессорных средств обусловливает гипоперфузию тканей и тяжелую ишемию жизненно важных органов [13]. Появились новые катехоламины, предназначенные для лечения шоковых состояний, среди них следует выделить допамин, который рекомендуют для широкого применения при лечении септического шока, поскольку он способствует повышению системного артериального давления посредством комбинированного действия на производительность миокарда и сосудистое сопротивление [14–16]. Однако у многих пациентов при применении допамина показатели гемодинамики не восстанавливаются, и назначение норадреналина значительно улучшает состояние [17–19]. Исследований, сравнивающих эффективность этих двух препаратов, не проводилось. Целью данного проспективного рандомизированного двойного слепого исследования было сравнение потенциальных возможностей норадреналина и допамина устранять нарушения гемодинамики при гипердинамическом септическом шоке у человека. Поскольку коррекция нарушений гемодинамики при септическом шоке направлена и на улучшение доставки кислорода к органам, также изучали влияние обоих препаратов на метаболизм кислорода.
Материалы и методы исследования
В проспективное рандомизированное двойное слепое исследование включены 32 последовательно госпитализированных пациента с гипердинамическим септическим шоком. Исследование одобрено Этическим комитетом клиники, от близких родственников получено письменное информированное согласие. Диагноз гипердинамического cептического шока устанавливали на основании следующих критериев: 1) САД ниже 90 мм рт.ст.; 2) СИ более 4,0 л/мин/м2; 3) снижение перфузии органов, о чем свидетельствовали нарушение сознания (до применения седативных препаратов) и/или олигурия (менее 30 мл/ч); 4) уровень лактата в артериальной крови более 2,5 ммоль/л; 5) бактериемия или установленный источник инфекции у пациентов, которым одновременно назначали антибиотики широкого спектра действия. У всех пациентов температура тела превышала 38,5 °C.
Гемодинамические и метаболические исследования
Непрерывно осуществляли мониторинг частоты сокращений сердца (ЧСС). Артериальное давление мониторировали с помощью артериального катетера (лучевая артерия). У всех пациентов проведена катетеризация легочной артерии с использованием катетера Swan-Ganz. Периодически определяли ЧСС, АДср, ЦВД, АДЛАср и ДЗЛА. Давление измеряли в конце выдоха в положении пациента лежа на спине. Трандьюсер располагали на уровне средней подмышечной линии. У всех пациентов минутный сердечный выброс измеряли троекратно термодилюционным методом путем инъекции 10 мл 5% раствора декстрозы, охлажденной на льду (ниже 2 °C), в конце выдоха в положении пациента на спине. Сатурацию и содержание кислорода определяли в общем и легочном артериальных кровотоках с помощью оксиметра (IL 282, Instrumentatio Laboratories, Lexington, Mass). Производные показателей гемодинамики вычисляли по формулам:

где  — артериовенозная разница содержания кислорода;
— артериовенозная разница содержания кислорода;
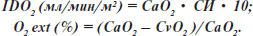
Мочу собирали из мочевого пузыря с помощью катетера. Образцы крови для анализа лактата забирались из внутриартериального катетера.
Протокол лечения
Пациентам назначали антибиотики широкого спектра действия. Кортикостероиды не применяли. В связи с тяжелой гипоксией, обусловленной острой пневмонией у 18 пациентов и острым респираторным дистресс-синдромом взрослых (ARDS) у остальных, возникла необходимость проведения искусственной вентиляции легких. ARDS характеризовался двусторонним гомогенным затенением легких по данным рентгенологического исследования и выраженной артериальной гипоксемией (CaO2 ниже 60 мм рт.ст. при FiО2 = 0,5). Дыхательный объем, частоту дыхания и FiО2 устанавливали для поддержания нормальных значений pH и PaCO2, а также PaO2 выше 70 мм рт.ст.
У всех пациентов восполняли объем циркулирующей крови (ОЦК) до установки катетера в легочной артерии. О необходимости восстановления ОЦК свидетельствовал уровень ЦВД ниже 12 мм рт.ст. Восполнение объема жидкости предусматривало применение коллоидных и кристаллоидных растворов, при этом гематокрит поддерживали на уровне выше 0,33 переливанием компонентов крови. Сразу же после установления катетера в легочной артерии оценивали преднагрузку левого желудочка по показателю ДЗЛА, которую считали оптимальной, если на этом уровне введение жидкости более не сопровождалось увеличением CИ. Введение жидкости также прекращали при значительном снижении PaO2 (более чем на 15 % у 7 пациентов). Пациентов включали в исследование, если после проведения оптимальной респираторной терапии и восполнения ОЦК отмечались следующие показатели: САД ниже 90 мм рт.ст.; ИОППС менее 1000 дин•с/см5/м2; CИ более 4,0 л/мин/м2; олигурия (скорость мочеотделения менее 30 мл/ч); уровень лактата в артериальной крови более 2,5 ммоль/л.
При соблюдении этих критериев начинали непрерывную инфузию допамина или норадреналина через центральный венозный катетер с помощью автоматического дозатора. Допамин применяли в виде оригинального раствора, содержащего 40 мг/мл, норадреналин — 2 мг/мл. Для каждого пациента готовили два раствора лекарственных препаратов. Один раствор, содержащий допамин, разводили так, чтобы при скорости вливания 2 мл/мин доза составляла 2,5 мкг/кг/мин. Допускалось увеличивать дозу каждый раз на 2 мл до достижения максимальной дозы 25 мкг/кг/мин (скорость инфузии 20 мл/мин). Другой раствор содержал норадреналин, разведенный так, чтобы при скорости инфузии 2 мл/мин доза составляла 0,5 мкг/кг/мин. Допускалось увеличивать дозу каждый раз на 2 мл до достижения максимальной дозы 5 мкг/кг/мин (скорость инфузии 20 мл/мин). Каждому пациенту вводили допамин или норадреналин в соответствии с кодом рандомизации. Начальная доза допамина составляла 2,5 мкг/кг/мин, норадреналина — 0,5 мкг/кг/мин (то есть 2 мл/мин для каждого пациента). Если показатели гемодинамики не улучшались, дозу катехоламинов увеличивали на 2 мл/мин или несколько раз по 2 мл/мин с интервалом 5–10 мин. Максимальная скорость инфузии — 20 мл/мин (допамин — 25 кг/кг/мин; норадреналин — 5 мкг/кг/мин). Лечащие врачи не знали применяемого препарата. Целью терапии являлось достижение и поддержание в течение по крайней мере 6 ч подряд следующих показателей: 1) ИОППС более 1100 дин•с/см5/м2 и/или САД более 80 мм рт.ст.; 2) CИ более 4,0 л/мин/м2; 3) IDО2 более 550 мл/мин/м2; 4) IVО2 более 150 мл/мин/м2. Если терапевтические цели не были достигнуты при применении препарата в максимальной дозе, инфузию катехоламинов продолжали с добавлением другого препарата и прогрессивным увеличением дозы, как описано выше. При стабилизации показателей гемодинамики, которые измеряли через каждые 2 ч, титрование препарата изменяли при необходимости. Для поддержания ДЗЛА на ранее определенном оптимальном уровне восполняли объем жидкости. Катехоламины применяли до выздоровления пациента либо наступления смерти.
Статистические методы
Данные представлены в виде средних значений ± SD. Использовали повторный дисперсионный анализ и критерий Стьюдента — Ньюмана — Коулза для оценки различий показателей в группах их изменений со временем. Внутригрупповые изменения анализировали с помощью дисперсионного двустороннего анализа, затем средние значения сравнивали с применением множественного рангового критерия Дункана. Значение p < 0,05 дисперсионного двустороннего анализа считали статистически достоверным.
Результаты исследования
В исследование включены 32 пациента. Каких-либо различий между группами в клинических данных не обнаружено (табл. 1). В табл. 2 показано, что при включении в исследование не отмечено различий гемодинамических и метаболических параметров (исходные показатели) в группах. При применении допамина в дозе 10– 25 мкг/кг/мин только 5 (31 %) из 16 пациентов успешно ответили на лечение и достигли терапевтических целей (табл. 3), а при применении норадреналина в дозе 1,5 ± 1,2 мкг/кг/мин — 15 (93 %) из 16 пациентов (p < 0,001). У одного пациента в каждой группе сочетанное применение допамина в дозе 25 мкг/кг/мин и норадреналина в дозе 5 мкг/кг/мин оказалось неэффективным. Эти 2 пациента умерли в течение нескольких часов после госпитализации от тяжелого септического шока, несмотря на дополнительное введение адреналина (5 мкг/кг/мин). У 10 из 11 пациентов при неэффективности допамина в дозе 25 мкг/кг/мин успешно дополнительно применен норадреналин в дозе 1,7 ± 1,8 мкг/кг/мин. У пациентов, которым первоначально вводили норадреналин, отмечено значительное увеличение АДср, ИОППС, IVО2 и скорости мочеотделения. Эти изменения сохранялись в течение требуемых 6 ч. Кроме того, наблюдали значительное снижение уровня лактата в крови. У 10 пациентов при отсутствии эффекта при применении допамина в дозе 25 мкг/кг/мин и сохранении выраженной гипотензии и олигурии наблюдали подобное улучшение при дополнительном введении норадреналина. Отмечено значительное повышение АДср, ИОППС, АДЛАср, ДЗЛА и скорости мочеотделения, но не выявлено значительного уменьшения уровня лактата в крови в период исследования. В этой группе пациентов показатель IVО2 не изменялся. В табл. 3 представлены гемодинамические и метаболические показатели у 5 пациентов, успешно ответивших на применение допамина в дозе 10–25 мкг/кг/мин. Отмечалось значительное повышение АДср, ИОППС, АДЛАср, ДЗЛА и скорости мочеотделения. Не зарегистрированы изменения индексов IDО2 и IVО2. Через 6 часов лечения сохранялись повышенные уровни АДср, ИОППС и скорости мочеотделения, но показатели АДЛАср и ДЗЛА возвращались к исходным значениям. Наблюдали значительное уменьшение уровня лактата в крови. Не отмечены различия у пациентов при эффективности и неэффективности допамина, за исключением показателя IDО2, который был выше у пациентов при эффективности терапии. Из 15 пациентов, выписанных из клиники, у 9 первоначально применяли норадреналин, у 6 — допамин.
Обсуждение
Основной результат данного исследования в том, что в исследованных дозах норадреналин более эффективный и надежный, чем допамин, для устранения нарушений гемодинамики, возникающих при гипердинамическом септическом шоке. Кроме того, норадреналин оказался эффективным в отличие от допамина в высокой дозе (25 мкг/кг/мин). Общепринятая терапия нарушений гемодинамики при септическом шоке предусматривает восстановление внутрисосудистого объема путем введения жидкости и использование адренергических препаратов при сохраняющейся гипотензии, несмотря на полноценное восстановление ОЦК. Допамин наиболее часто применяют и рекомендуют в качестве препарата первого выбора. Однако в нескольких исследованиях отмечено, что у многих пациентов при использовании допамина даже в высоких дозах (80 мкг/кг/мин) невозможно достичь необходимого давления перфузии ткани [17–19]. В этих исследованиях установлена эффективность норадреналина, который способствовал повышению артериального давления, увеличению скорости мочеотделения, доставки и потребления кислорода. Однако при использовании норадреналина возможно чрезмерное сужение сосудов с ухудшением насыщения тканей кислородом. Во избежание этого негативного эффекта необходимо, чтобы рациональное использование норадреналина предусматривало не только устранение гипотензии, но и достижение соответствующих физиологических показателей DО2 и VО2 [20, 21]. В данном исследовании терапевтические цели и физиологические конечные показатели определяли на основании ранее полученных данных у выживших пациентов при угрожающих жизни заболеваниях [22–25]. Целью терапии было достижение и поддержание оптимальных показателей гемодинамики и метаболизма кислорода и наряду с этим восстановление нормального перфузионного давления в тканях. При попытке восстановить артериальное давление даже ценой снижения CИ и DО2 при использовании высоких доз вазопрессорных препаратов ухудшалась выживаемость пациентов [26]. Только восстановления и поддержания высокого уровня CИ недостаточно, поскольку у выживших и невыживших пациентов при септическом шоке СИ может быть нормальным или высоким даже в течение нескольких часов до наступления смерти [27, 28]. Однако в предыдущих исследованиях авторы предполагали, что поддержание высокого CИ может быть важной задачей терапии, так как у пациентов, которые в последующем умерли, отмечено изменение состояния от гипердинамического до гиподинамического [29–37]. Для достижения целей терапии предпочтение отдавали введению жидкости для восстановления объема крови. После объемной нагрузки у пациентов отмечено повышение CИ и низкий уровень ИОППС — гемодинамический профиль, которому соответствует применение мощного вазопрессорного средства. Норадреналин оказался эффективным в устранении нарушений гемодинамики у 93 % пациентов, допамин — лишь у 31 %. Инфузия вазопрессорного препарата недопустима у пациентов при высоком уровне ИОППС, так как повышенная постнагрузка, которая достигается напряжением миокарда, чревата негативным эффектом при тяжелой дисфункции сердца. Этот вопрос крайне важен: мощный вазопрессорный препарат, в частности норадреналин, следует использовать только для восстановления нормальных показателей ИОППС и/или артериального давления у пациентов при тяжелой и документально подтвержденной вазодилатации. Хотя существуют некоторые методологические проблемы, связанные с применением ИОППС в качестве единственного параметра определения периферического сопротивления [32], в данном исследовании отмечено, что эффективным методом является регулирование скорости инфузии вазопрессорного препарата с учетом этого параметра. Потенциально негативного эффекта сужения сосудов удалось избежать, о чем свидетельствовало увеличение объема выделенной мочи и уменьшение уровня лактата в крови.
В других исследованиях также установлено положительное влияние норадреналина на функцию почек при септическом шоке [17–19, 33, 34]. У пациентов при гипотензии и гиповолемии, например, при геморрагическом шоке следует избегать применения вазопрессорных препаратов по следующей причине: несмотря на стойкое повышение артериального давления, почечный кровоток снижается и повышается почечное сосудистое сопротивление [13]. При гипердинамическом септическом шоке ситуация иная. Предполагают, что выделение мочи уменьшается в основном вследствие снижения гломерулярного перфузионного давления. Поскольку норадреналин оказывает более значительное влияние на сопротивление эфферентных, чем афферентных, артериол [35] и увеличивает фракцию фильтрации, при нормализации почечного сосудистого сопротивления возможно эффективное восстановление скорости мочеотделения. При нормальном или увеличенном CИ норадреналин повышает почечное сосудистое сопротивление, однако почечный кровоток остается стабильным или даже увеличивается [36]. Увеличение скорости мочеотделения, наблюдавшееся у большинства пациентов, могло быть обусловлено и уменьшением выброса антидиуретического гормона, который путем различных механизмов способствует задержке жидкости [37]. Сердечные и синусно-аортальные барорецепторы чувствительны к давлению и при низком артериальном давлении обусловливают активацию симпатической части вегетативной нервной системы, а также увеличение секреции антидиуретического гормона [38]. Восстановление необходимого уровня системного и центрального давления у пациентов при септическом шоке, вероятно, способствовало подавлению секреции вазопрессина [39].
Учитывая положительную корреляцию между VО2 и показателями выживания [4–9, 40–42] при септическом шоке, одними из основных задач терапии являются увеличение и поддержание уровня DО2 даже при достижении супранормальных значений. В данном исследовании у пациентов, которым вводили норадреналин, отмечено повышение VО2, что не сопровождалось повышением DО2. Это могло быть обусловлено прямым влиянием адренергического препарата на окислительный метаболизм [43]. Однако уменьшение уровня лактата в крови не подтверждает эту гипотезу; кислород преимущественно использовался в митохондриях, поскольку аффинность внемитохондриальной оксидазной системы меньше, чем системы переноса кислорода в митохондрии (цитохром A3) [44].
Увеличение значения VО2 и уменьшение уровня лактата в крови могут быть обусловлены уменьшением выраженности висцеральной ишемии и значительным потреблением лактата печенью. Действительно, после введения норадреналина наблюдали увеличение висцерального кровотока у пациентов при гипердинамическом септическом шоке [45]. Другое объяснение: под влиянием норадреналина восстанавливается реактивность сосудов, и кровоток направляется в область наибольшей кислородной потребности, таким образом оптимизируя утилизацию кислорода [46].
В заключение следует отметить, что в данном исследовании подтверждена эффективность норадреналина в устранении гемодинамических и метаболических нарушений, обусловленных тяжелым гипердинамическим септическим шоком. В изученных дозах норадреналин оказался более эффективным и надежным, чем допамин, его можно назначать даже при неэффективности допамина. Норадреналин способствовал достижению терапевтических целей у 93 % пациентов, допамин — у 31 % (p < 0,001). Таким образом, норадреналин можно рассматривать как эффективный препарат при лечении гипердинамического септического шока. Особое внимание следует уделять ИОППС (поддерживать у нижней границы нормы) и IDО2 (который должен быть выше 550 мл/мин/м2).
1. Siegel J., Greenspan M., Del Guercio L.R.M. Abnormal vascular tone, defective oxygen transport and myocardial failure in human septic shock // Ann. Surg. — 1967. — V. 165. — P. 504-517.
2. Abraham E., Shoemaker W.C., Bland R.D., Cobo J.C. Sequential cardiorespiratory patterns in septic shock // Crit. Care Med. — 1983. — V. 11. — P. 799-803.
3. Thijs L.G., Groeneveld A.B.J. The circulatory defect of septic shock / Vincent J.L., Thijs L.G., eds. — Berlin: Springer-Verlag, Septic shock: European view: update in intensive care and emergency medicine. — 1987. — P. 161-178.
4. Kaufman B.S., Rackow E.C., Falk J.L. The relationship between oxygen delivery and consumption during fluid resuscitation of hypovolemic and septic shock // Chest. — 1984. — V. 85. — P. 336-340.
5. Haupt M.T., Gilbert E.M., Carlson R.W. Fluid loading increases oxygen consumption in septic patients with lactic acidosis // Am. Rev. Respir. Dis. — 1985. — V. 131. — P. 912-916.
6. Gilbert E.M., Haupt M.T., Mandanas R.Y., Huaringa A.J., Carlson R.V. The effect of fluid loading, blood transfusion and cat-echolamine infusion on oxygen delivery and consumption in patients with sepsis // Am. Rev. Respir. Dis. — 1986. — V. 134. — P. 873-878.
7. Astiz M.E., Rackow E.C., Falk J.L., Kaufman B.S., Weil M.H. Oxygen delivery and consumption in patients with hyperdynamic septic shock // Crit. Care Med. — 1987. — V.15. — P. 26-28.
8. Wolf Y.G., Cotev S., Perel A., Manny J. Dependence of oxygen consumption on cardiac output in sepsis // Crit. Care Med. — 1987. — V. 15. — P. 198-203.
9. Nelson D.P., Samsel R.W., Wood L.D.H., Shumaker P.T. Pathological supply dependence of systemic and intestinal O2 uptake during endotoxemia // J. Appl. Physiol. — 1988. — V. 64. — P. 2410-2419.
10. Moyer J.H., Skelton J.M., Mills L.C. Norepi-nephrine: effect in normal subjects: use in treatment of shock unresponsive to other measures // Am. J. Med. — 1953. — V. 12. — P. 330-343.
11. Smulian H., Cuddy R.P., Eieh R.H. Hemody-namic effects of pressor agents in septic and myocardial infarction shock // JAMA. — 1964. — V. 190. — P. 188-194.
12. Cohn J.N., Luria M.H. Studies in clinical shock and hypotension: II. Hemodynamic effect of norepinephrine and angiotensin // Clin. Invest. — 1965. — V. 44. — P. 1494-1501.
13. Marakawa K., Kobayashi A. Effects of vasopressors on renal tissue gas tensions during hemorrhagic shock in dogs // Crit. Care Med. — 1988. — V. 16. — P. 789-792.
14. Wilson R.F., Sibbald W.J., Jaaiiimagi J.L. Hemodynamic effects of dopamine in critically ill patients // J. Surg. Res. — 1976. — V. 20. — P. 163-171.
15. Jardin F., Guardjian F., Desfonds E., Margairaz A. Effect of dopamine on intrapulmonary shunt fraction and oxygen transport in severe sepsis with circulatory and respiratory failure // Crit. Care Med. — 1979. — V. 7. — P. 273-277.
16. Regnier B., Safran J., Carlet J., Teisseire B. Comparative hemodynamic effects of dopamine and dobutamine in septic shock // Intens. Care Med. — 1979. — V. 5. — P. 115-120.
17. Martin C., Saux P., Albanese J., Bonneru J.J., Gouin F. A new look at norepinephrine to treat human hyperdynamic septic shock // Anesthesiology. — 1987. — V. 67. — P. 648.
18. Desjars P., Pinaud M., Potel G., Tasseau F., Touze M.D. A reappraisal of norepinephrine therapy in human septic shock // Crit. Care Med. — 1987. — V. 15. — P. 134-137.
19. Meadows D., Edwards J.D., Wilkins R.G., Nightingale P. Reversal of intractable septic shock with norepinephrine therapy // Crit. Care Med. — 1988. — V. 16. — P. 663-666.
20. Edwards J.D., Brown G.C., Nightingale P., Slater R.M., Faragher E.B. Use of survivors’ cardiorespiratory values as therapeutic goals in septic patients // Crit. Care Med. — 1989. — V. 17. — P. 1098-1103.
21. Martin C., Saux P., Eon B., Aknin P., Gouin F. Septic shock: a goal directed therapy using volume loading, dobutamine and/or norepinephrine // Acta Anaesthesiol. Scand. — 1990. — V. 34. — P. 413-417.
22. Shoemaker W.C., Czer L.S.C. Evaluation of the biologic importance of various hemodynamic and oxygen transport variables: which variables should be monitored in postoperative shock? // Crit. Care Med. — 1979. — V. 7. — P. 424-431.
23. Bland R.D., Shoemaker W.C., Abraham E., Cobo J.C. Hemodynamic and oxygen transport patterns in surviving and non surviving postoperative patients // Crit. Care Med. — 1981. — V. 13. — P. 85-90.
24. Shoemaker W.C., Appel P.L., Bland R. Use of physiologic monitoring to predict outcome and to assist in clinical decisions in critically ill postoperative patients // Am. J. Surg. — 1985. — V. 146. — P. 43-50.
25. Shoemaker W.C., Appel P.L., Kram B.B., Waxman K., Leet S. Prospective trial of supranormal values of survivors as therapeutic goals in high-risk surgical patients // Chest. — 1988. — V. 94. — P. 1176-1186.
26. Brown R.S., Carrey J.S., Mohr P.A. Comparative evaluation of sympathomimetic amines in clinical shock // Circulation. — 1966. — V. 34. — P. 260-267.
27. Abraham E., Bland R.D., Cobo J.C., Shoemaker W.C. Sequential cardiorespiratory patterns associated with outcome in septic shock // Chest. — 1984. — V. 85. — P. 75-79.
28. Groeneveld A.B.J., Navita J.J.P., Thijs L.G. Peripheral vascular resistance in septic shock: its relation to outcome // Intens. Care Med. — 1989. — V. 14. — P. 141-447.
29. Hess M.L., Hastillo A., Greenfeld L.J. Spectrum of cardiovascular function during Gram-negative sepsis // Prog. Cardiovasc. Dis. — 1981. — V. 23. — P. 279-298.
30. Baumgartner J.D., Vaney C., Perret C. An extreme form of the hyperdynamic syndrome in septic shock // Intens. Care Med. — 1984. — V. 10. — P. 245-249.
31. Parker M.M., Shelhamer J.H., Bacharach S.L., Green My Natanson C., Frederick T.M. et al. Profound but reversible myocardial depression in patients with septic shock // Ann. Intern. Med. — 1984. — V. 100. — P. 483-490.
32. Nelson L.D., Snyder J.V. Technical problems in data acquisition / Snyder J.V., Pinsky M.R., eds. Oxygen transport in the critically ill. — Chicago: Year Book Medical Publishing Inc. — 1987. — P. 205-234.
33. Desjars P., Pinaud M., Bugnon D., Tasseau F. Norepinephrine therapy has no deleterious renal effects in human septic shock // Crit. Care Med. — 1989. — V. 17. — P. 426-429.
34. Martin C., Eon B., Saux P., Aknin P., Gouin F. Renal effects of norepinephrine used to treat septic shock patients // Crit. Care Med. — 1990. — V. 18. — P. 282-285.
35. Mills L.C., Moyer J.F., Handley C.A. Effects of various sympathicomimetic drugs on renal hemodynamics in normotensive and hypotensive dogs // Am. J. Physiol. — I960. — V. 198. — P. 1279-1288.
36. Schaer G.L., Fink M.P., Parillo J.E. Norepineph-rine alone versus norepinephrine plus lowdose dopamine: enhanced renal blood How with combination pressor therapy // Crit. Care Med. — 1985. — V. 13. — P. 492-496.
37. Jard S. Mechanisms of action of vasopressin and vasopressin antagonists // Kidney Int. — 1988. — V. 34. — P. 38-42.
38. Schrier R.W. Pathogenesis of sodium and water retention in high-output and low-output cardiac failure, nephrotic syndrome, cirrhosis and pregnancy // N. Engl. J. Med. — 1988. — V. 319. — P. 1065-1072.
39. London G.M., Levenson J.A., Safar M. Hemodynamic effects of head-down tilt in normal subjects and sustained hypertensive patients // Am. J. Physiol. — 1983. — V. 245. — P. 11194-11202.
40. Duff J.H., Groves A.C., MacLean A.P.H., Lapointe R., MacLean L.D. Defective oxygen consumption in septic shock // Surg. Gynecol. Obstet. — 1969. — V. 128. — P. 1051-1060.
41. Vincent J.H., Weil M.H., Puri V., Carlson R.W. Circulatory shock associated with purulent peritonitis // Am. J. Surg. — 1981. — V. 142. — P. 262-270.
42. Tucschinidt J., Fried J., Swinney R., Sharna O.P. Early hemodynamic correlates of survival in patients with septic shock // Crit. Care Med. — 1989. — V. 17. — P. 719-723.
43. Cain S.M., Chapler C.K. Effects of norepinephrine and b-blockade on О2 uptake and blood fow in dog hind limb // J. Appl. Physiol. — 1981. — V. 5. — P. 1245-1250.
44. Vincent J.L. The relationship between oxygen demand, oxygen uptake and oxygen supply // Intens. Care Med. — 1990. — V. 16 (suppl 2). — P. 145-148.
45. Takala J., Ruokonen E. Blood fow and adrenergic drugs in septic shock / Vincent J.L., ed. Update in intensive care and emergency medicine. — Berlin: Springer-Verlag. — 1991. — P. 144-52.
46. Cain S.M., Curtis S.E. Experimental models of pathologic oxygen supply dependency // Crit. Care Med. — 1991. — V. 19. — P. 603-612.