Журнал «» 3(17) 2011
Вернуться к номеру
Применение метформина у пациентов с сахарным диабетом: взгляд кардиолога
Авторы: Радченко А.Д., ННЦ «Институт кардиологии имени академика Н.Д. Стражеско» НАМН Украины
Рубрики: Семейная медицина/Терапия, Кардиология, Терапия
Версия для печати
Целью настоящей статьи, которая является обзором литературы, было разъяснить врачам положительные и отрицательные стороны применения метформина с точки зрения кардиолога, стоит ли так бояться осложнений терапии при наличии сердечной патологии. Сделаны выводы, что возрастающее число исследований свидетельствует о том, что монотерапия метформином обладает кардиоваскулярным протекторным действием и не приводит к развитию лактат-ацидоза без наличия сопутствующих факторов. В целом метформин такой же безопасный, как и другие гипогликемические агенты. Кроме того, оказывается, что лечение метформином пациентов, которым он как бы противопоказан, может, наоборот, иметь благоприятное воздействие. Возможно, наличие компенсированной (не требующей госпитализации) сердечной недостаточности, острый неосложненный инфаркт миокарда, мягкая и умеренная дисфункция почек уже не могут считаться противопоказанием для назначения метформина.
Сахарный диабет, кардиоваскулярные заболевания, метформин, безопасность.
Проблема сахарного диабета
Согласно данным официальной статистики 2007 года, средняя распространенность сахарного диабета (СД) в мире составляет 6 %, а абсолютное количество людей, больных СД, — 246 млн [7, 60, 79]. Ожидается, что к 2025 году эти показатели увеличатся соответственно до 7,3 % и 380 млн. Лидерами по количеству страдающих данным заболеванием являются Индия (40,9 млн), Китай (39,8 млн) и США (19,2 млн). За ними следуют Россия, Германия, Япония, Пакистан, Бразилия, Мексика и Египет. Ежегодно в мире около 3 млн смертей прямо связывают с СД. В США в 2007 году СД был причиной смерти 71 382 больных и в 160 022 случаях СД был способствующей причиной смерти [7]. Кроме того, среди лиц, страдающих СД, очень высока распространенность сердечно-сосудистых заболеваний, поражения почек, мозга, глаз, часты оперативные вмешательства (ампутации). Так, взрослые с СД имеют риск поражения сердца в 2–4 раза выше и во столько же раз выше риск развития инсульта, чем взрослые без СД. 67 % страдающих СД имеют уровень артериального давления (АД) выше 140/90 мм рт.ст. или принимают антигипертензивные препараты. 4,4 % больных сахарным диабетом в США имеют выраженную ретинопатию, которая приводит к значительному нарушению зрения и к развитию слепоты. 44 % новых случаев поражения почек связано с СД. В 2008 году 202 290 страдающих почечной недостаточностью терминальной стадии имели СД. От 60 до 70 % лиц с СД имеют различной степени выраженности поражение нервной системы. Более чем 60 % ампутаций, не связанных с травмой, выполняется в США именно по причине СД. Кроме того, СД значительно (в 2,3 раза) увеличивает расходы на лечение пациента по сравнению с таковыми у больных без СД. В США в 2007 году прямые расходы на лечение больных с СД составили 116 млрд долларов, а непрямые расходы (инвалидность, потеря трудоспособности, преждевременная смерть) — 58 млрд долларов [7].
Таким образом, сахарный диабет — это и хроническое неинфекционное заболевание с высокими темпами распространения, и причина смерти, и заболевание, которое имеет целый ряд осложнений, связанных с поражением различных органов и систем, и фактор, увеличивающий расходы системы здравоохранения. Иными словами, это комплексная медицинская и социальная проблема, в решении которой принимают участие врачи различных специальностей: эндокринологи, терапевты, кардиологи, хирурги, офтальмологи, невропатологи и др. Кардиологи очень часто сталкиваются с лечением больных с СД, который в данном случае выступает как сопутствующее заболевание, независимо от других факторов увеличивающее риск развития сердечно-сосудистых осложнений. Кроме того, СД, как правило, сопровождается артериальной гипертензией (АГ), дислипидемией, нарушением функции эндотелия, ожирением, то есть другими основными кардиоваскулярными факторами риска [55, 70]. Неизвестно, точно ли СД является причиной возникновения этих факторов или же они представляют собой самостоятельные состояния с общим патогенезом. Однако факт остается фактом: среди кардиологических больных пациенты с СД — далеко не редкость. Так, по данным исследования МЕКАТ, включавшего более 10 тыс. пациентов с АГ, СД встречался у 11,9 % [4]. При этом данная категория больных характеризовалась как большей тяжестью состояния (больше осложнений в анамнезе, степень АГ), так и большими трудностями в достижении целевого АД [5].
Согласно действующим нормативным документам, в Украине лица с СД 2-го типа в основном лечатся у терапевтов и лишь консультируются эндокринологами. Как правило, большинство пациентов с СД 2-го типа принимают пероральные гипогликемические препараты или их комбинацию с инсулином. Согласно анализу аптечных продаж за первые месяцы 2008 года, среди основных препаратов для лечения СД в Украине 46,2 % занимает глибенкламид, 21,7 % — гликлазид, 14,2 % — метформин, 7,7 % — глимепирид, 7,4 % — метформин и сульфаниламиды [2]. То есть 75,6 % больных с СД принимают производные сульфонилмочевины. В то же время в западных странах основную массу назначений составляет метформин. Так, в США 54 % принимают бигуаниды, а производные сульфонилмочевины используются лишь у 34 %. При этом с 1996 по 2007 год наблюдалось значительное увеличение случаев применения метформина с 18 до 54 %, а частота использования монотерапии препаратами сульфонилмочевины снизилась с 94 до 30 % с 1994 по 2007 год [11].
Такие тенденции в западных странах во многом связаны с появлением новых руководств и рекомендаций, основанных на доказательствах эффективности и патогенетической обоснованности применения бигуанидов. В Украине же существует некоторая предубежденность врачей в отношении метформина, что сдерживает его более широкое использование. Одним из «кирпичиков», лежащих в основе этой предубежденности, является то, что метформин способен вызывать лактат-ацидоз и факторами, способствующими этому, являются сердечно-сосудистые заболевания и поражение почек. А так как сердечно-сосудистые заболевания встречаются у больных СД довольно часто (по данным Шведского регистра пациентов с СД, 26 % больных, которые лечатся у врачей общей практики, имеют ИБС [31], 11 % — цереброваскулярные заболевания; по данным А. Tenenbaum с соавторами, 45,7 % пациентов с ИБС и СД имеют сердечную недостаточность (СН)), то и врачи опасаются назначать метформин уже и всем подряд больным с СД [70]. Поэтому целью настоящей статьи было разъяснить врачам положительные и отрицательные стороны применения метформина с точки зрения кардиолога. Стоит ли так бояться осложнений терапии при наличии сердечной патологии?
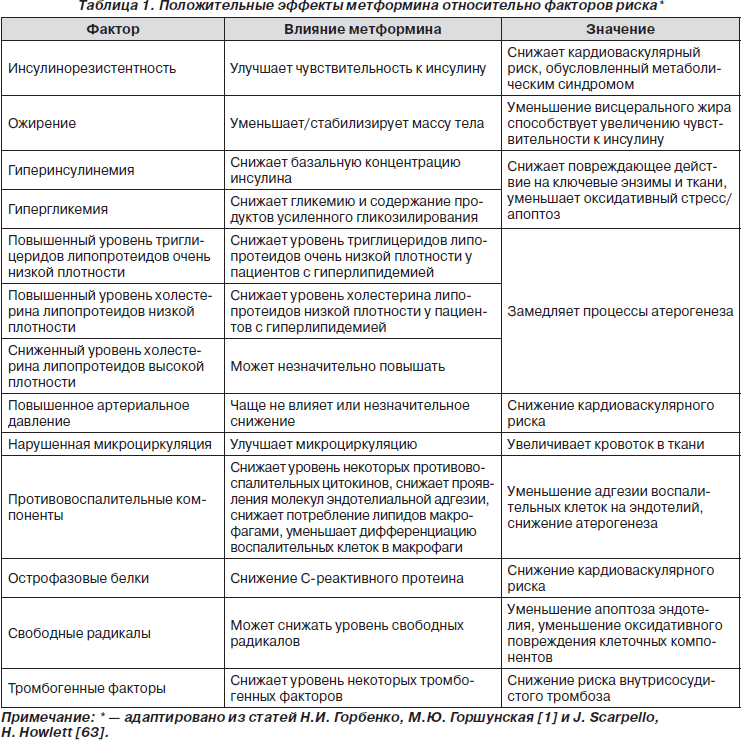
Положительные свойства метформина представлены в табл. 1. Препарат класса бигуанидов — метформин — является одним из наиболее широко используемых лекарственных средств для лечения СД 2-го типа. Согласно консенсусу Американской диабетической ассоциации и Европейской ассоциации по изучению сахарного диабета, метформин рекомендуется назначать как препарат первой линии, наряду с модификацией образа жизни, пациентам с СД 2-го типа [8]. Его основное гипогликемическое действие заключается в ингибировании синтеза глюкозы в печени и в повышении чувствительности периферических тканей к инсулину на уровне рецепторных и пострецепторных путей передачи инсулинового сигнала. Кроме того, метформин замедляет всасывание глюкозы на уровне тонкой кишки, подавляет липолиз в висцеральной жировой ткани, что приводит к снижению поступления свободных жирных кислот в печень [1, 6]. Монотерапия метформином позволяет снизить уровень HbA1с в среднем на 1,5 %. Известно, что чем выше исходный уровень гликемии, тем более выражено снижение уровня глюкозы при применении метформина. При исходно нормальном уровне глюкозы в сыворотке крови метформин не вызывает гипогликемических состояний, что относится к его преимуществам.
Предполагают, что метформин может изменять физико-химические свойства клеточных мембран, в частности способен восстанавливать текучесть клеточной мембраны, нарушенную в результате индукции гипергликемией процессов неферментативного гликозилирования [24], а также ингибировать клеточное дыхание и, как результат, усиливать активность переносчиков глюкозы, в частности GLUT-4 [18, 19, 78, 80]. Существует предположение, что метформин может усиливать фосфорилирование и активацию АМФ-зависимой протеинкиназы, которая не только связана с переносчиками глюкозы, но и участвует в регуляции генов, ответственных за содержание инсулинстимулируемого транскрипционного фактора, играющего важную роль в патогенезе инсулинорезистентности, дислипидемии и СД 2-го типа [77]. Подобным влиянием на эту протеинкиназу, но через другие механизмы, обладает и другая группа сахароснижающих препаратов — глитазоны. Поэтому считается перспективной комбинация их с метформином для снижения инсулинорезистентности. В некоторых исследованиях показано, что метформин также способствует снижению уровня инсулина в плазме крови. При этом положительный эффект был как на уровень базального инсулина у больных СД 2-го типа с избыточной массой тела [25], так и на уровень постпрандиального инсулина у больных СД 2-го типа, которые не могли соблюдать диету [26].
Глюкоза способна образовывать с аминогруппами различных белков, возможно и с ДНК, различные соединения (интермедиаты), участвующие в обмене и являющиеся исходным материалом для образования необратимых в химических реакциях веществ, которые получили название конечных продуктов гликозилирования (КПГ). Уровень глюкозы прямо пропорционален количеству КПГ, которые накапливаются в местах узловых и диффузных повреждений клубочкового аппарата почек, а также в отложениях гиалина, локализованного в артериолах; способствуют увеличению размера пор матричного сита базальной мембраны, что объясняет повышение клубочковой проницаемости; накапливаются в аорте, особенно в атеросклеротических бляшках, и во внеклеточном пространстве стенки сосудов, что приводит к снижению эластичности, изменению ответа на сосудорасширяющее действие оксида азота, ускоренному развитию атеросклеротического процесса. Иными словами, КПГ являются одним из факторов, которые приводят к развитию макро- и микроангиопатий. Метформин ослабляет формирование КПГ и ускоряет процесс их расщепления. То есть, являясь гипогликемическим препаратом, он потенциально может способствовать предупреждению возникновения сердечно-сосудистых осложнений.
У пациентов с выраженной гиперлипидемией метформин обладает способностью снижать уровень липопротеидов очень низкой плотности (ЛПОНП), триглицеридов (ТГ) и холестерина (ХС) липопротеидов низкой плотности (ХС-ЛПНП) [41, 54]. В масштабном рандомизированном исследовании (n = 921) с участием больных с СД 2-го типа и дислипидемией метформин достоверно снижал уровень общего ХС, ХС-ЛПНП и ТГ по сравнению с данными показателями в группах, получавших плацебо или глибенкламид [18]. Кроме того, отмечали тенденцию к повышению уровня холестерина липопротеидов высокой плотности (ХС-ЛПВП). Положительное влияние на липидный спектр отмечалось и у больных с избыточной массой тела, леченных инсулином [28]. Кроме того, в небольшом исследовании было показано, что лечение метформином на протяжении 11 недель способствует также существенному снижению постпрандиальной липемии [40].
Известно, что большинство пациентов с СД 2-го типа страдают ожирением, которое, в свою очередь, является фактором риска развития сердечно-сосудистых осложнений и само по себе увеличивает риск развития СД в два раза. Снижение массы тела у больных СД способствует уменьшению и уровня глюкозы, и АД, и риска развития неблагоприятных событий. Центральное ожирение, определяемое по соотношению обхват талии/обхват бедер, коррелирует с внутриабдоминальной висцеральной жировой массой, и именно оно считается наиболее неблагоприятным [58]. В отличие от сульфаниламидов и глитазонов, прием которых со временем обусловливает увеличение массы тела [46], применение метформина сопровождается как раз обратным: у больных СД 2-го типа и лиц с абдоминальным ожирением отмечали уменьшение массы тела или отсутствие изменений на фоне приема метформина. В исследовании R. Kurukulasuriya с соавторами данный препарат через 6 месяцев менял соотношение висцерального и подкожного жира: масса тела уменьшилась в среднем всего на 3,3 кг, висцеральный жировой слой — на 15,7 % (p < 0,03), а объем подкожного жира практически не изменялся [47]. Возможно, в связи с тем что висцеральная жировая ткань является одной из составляющих метаболического синдрома, ее селективное уменьшение может объяснить позитивный эффект терапии метформином на липидный профиль у пациентов с избыточной массой тела и признаками метаболического синдрома.
Таким образом, применение метформина положительно сказывается на углеводном, липидном обмене и способствует снижению массы тела, что может отразиться снижением риска возникновения сердечно-сосудистых заболеваний.
Помимо указанных выше положительных свойств, связанных непосредственно с метаболическим действием, метформин обладает еще рядом качеств, которые полезны для кардиолога. А именно способностью влиять на гемостаз и функцию эндотелия. Так, еще в 1965 г. появились сообщения о том, что использование метформина у лиц с заболеванием коронарных артерий сопровождалось снижением уровня фибриногена и усилением фибринолитической активности [16, 35]. Это было связано с относительным возрастанием активности активатора плазминогена, обусловленным снижением уровня ингибитора активатора плазминогена 1-го типа. В настоящее время считается, что метформин обладает способностью уменьшать уровень и активность ингибитора тканевого активатора плазминогена и повышать активность тканевого активатора плазминогена [29, 33, 35, 75]. Кроме того, существуют данные о том, что метформин снижает агрегацию тромбоцитов и снижает активацию свертывающих факторов VII и XIII [30]. Отмечены также структурные и функциональные изменения фибриногена, что приводило к нарушению процессов его полимеризации и агрегации [27, 66, 76].
Таким образом, различное влияние метформина на тромботические процессы, вероятно, объясняет его кардиопротекторные свойства, выявленные впервые в исследованиях UKPDS, и подчеркивает важность применения метформина в лечении больных СД 2-го типа с целью предупреждения сосудистой патологии.
Считают, что эндотелиальная дисфункция является самым ранним признаком сердечно-сосудистой патологии, которая отмечается при прогрессировании СД 2-го типа [15]. Поэтому важно, чтобы лечение СД не усугубляло эти нарушения. По результатам предварительных исследований, метформин подавляет адгезию моноцитов к эндотелию, что объясняется уменьшением клеточных адгезивных молекул, а также снижает концентрацию циркулирующего С-реактивного белка [9] и благоприятно влияет на тканевый кровоток. Метформин усиливал гемодинамические ответы на L-аргинин, предшественника вазодилататора оксида азота, что, возможно, объясняется его способностью снижать уровень асимметрического диметиларгинина, являющегося эндогенным ингибитором синтазы оксида азота [49]. Экспериментальные данные также показали, что метформин способен увеличивать артериолярную и венозную вазомоторную реакцию, уменьшать капиллярную проницаемость и увеличивать постишемическую плотность капилляров (101 скарпелло) [51]. У пациентов с «кардиальным синдромом Х», у которых дисфункция эндотелия лежит в основе ишемии миокарда, метформин улучшал микрососудистый кровоток и уменьшал симптомы миокардиальной ишемии: на 38 % снизилась максимальная депрессия сегмента ST и на 30 % частота возникновения загрудинных болей при нагрузочном тестировании.
Таким образом, указанные выше положительные эффекты метформина создают предпосылки для его кардиоваскулярного протективного действия.
Влияние метформина на частоту развития сердечно-сосудистых заболеваний
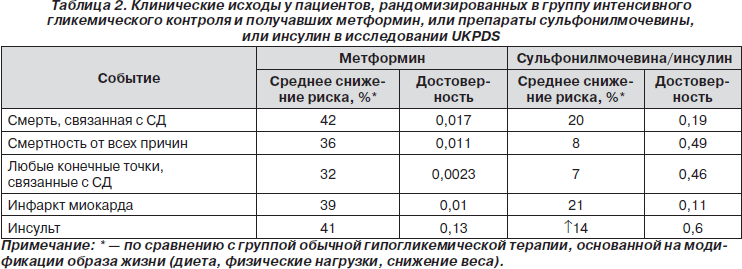
Впервые благоприятное воздействие метформина на частоту развития сердечно-сосудистых заболеваний у больных с СД и ожирением было установлено в исследовании UKPDS (табл. 2) [67, 73, 74]. В этом исследовании пациенты с впервые установленным диагнозом СД 2-го типа наблюдались 11 лет и были рандомизированы в группу интенсивного контроля уровня глюкозы и группу обычного контроля (на основе диеты, физических нагрузок, похудения). Как видно из данных табл. 2, пациенты в группе интенсивного лечения, которые принимали метформин, имели значительное преимущество: у них достоверно по сравнению с группой контроля снизилась смертность от всех причин, смертность, связанная с СД, частота инфаркта миокарда и суммарное количество осложнений, связанных с СД. В то же время в группе леченных препаратами сульфонилмочевины/инсулином влияние на указанные конечные точки было недостоверным. При этом контроль уровня глюкозы был одинаковым в обеих группах гипогликемических препаратов. Иными словами, предупреждение макрососудистых осложнений на фоне метформина не было связано только со снижением уровня глюкозы.
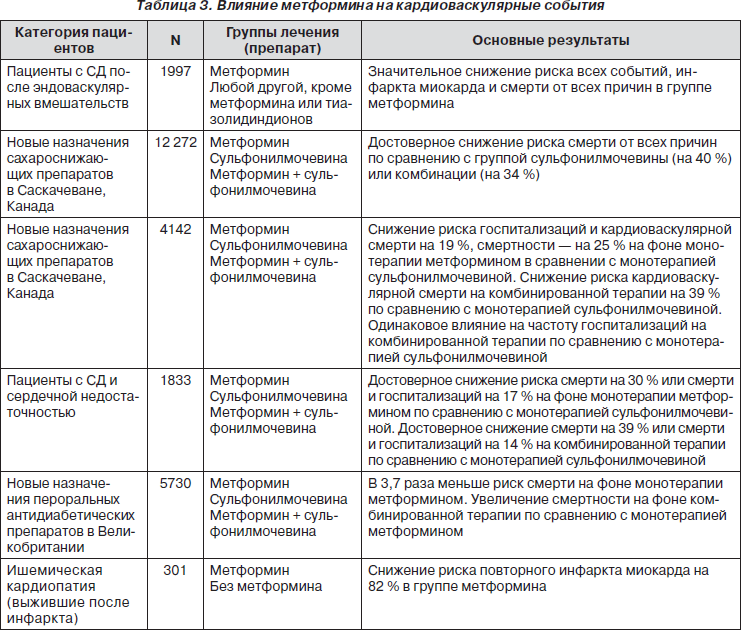
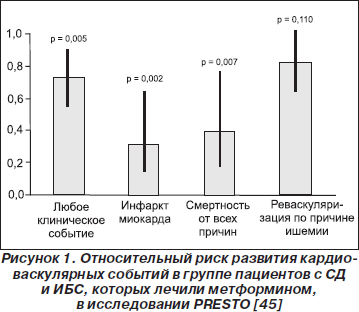
Согласно данным метаанализа Cochrane, использование метформина, особенно у пациентов с ожирением, способствует снижению риска общей смерти при интенсивном контроле уровня глюкозы по сравнению с интенсивным контролем с помощью препаратов сульфонилмочевины или монотерапией инсулином [61]. Кроме того, отмечалось достоверное снижение вероятности развития инфаркта миокарда у больных СД 2-го типа с ожирением. Положительный эффект метформина на сердечно-сосудистую смертность был подтвержден в ряде других исследований (табл. 3). В исследовании J.M. Evans с соавторами смертность в группе монотерапии метформином была в 3,7 раза меньше, чем в группе монотерапии препаратами сульфонилмочевины [22]. В исследовании J.A. Johnson с соавторами, в котором на протяжении 5,1 года наблюдали за 8866 пациентами с впервые выявленным СД, монотерапия метформином способствовала снижению риска госпитализаций и кардиоваскулярной смертности на 19 %, а риска смерти — на 25 % по сравнению с пациентами, которым были назначены препараты сульфонилмочевины [41, 42]. В исследовании PRESTO (Prevention of Restenosis with Tranilast and its Outcomes) метформин ассоциировался со значительным улучшением прогноза — снижением риска развития всех клинически значимых событий, инфаркта миокарда и смертности от всех причин (рис. 1) [45]. При анализе ретроспективных данных 8872 пациентов пожилого возраста с СД, госпитализированных с острым инфарктом миокарда, не было выявлено достоверного влияния на смертность в течение 1 года ни в группе метформина (OR = 0,92; CI 0,81–1,06), ни в группе тиазолидиндиона (OR = 0,92; CI 0,80–1,05) в сравнении с группами, принимавшими препараты сульфонилмочевины или инсулин. В небольшой подгруппе, получавшей комбинацию «метформин + тиазолидиндион», отмечено достоверное снижение смертности на 48 % [39].
В подысследовании UKPDS также было показано, что смертность у пациентов, получавших комбинацию «метформин + препараты сульфонилмочевины», была выше, чем в группе получавших монотерапию препаратами сульфонилмочевины. В данном анализе это объяснялось статистическими проблемами: в группе сульфонилмочевины было очень мало случаев смерти, связанной с СД, значительно меньше, чем ожидалось, в то время как в группе комбинированного лечения количество смертей не превышало ожидаемого показателя. Тем не менее эти данные способствовали проведению целого ряда других исследований по сравнению комбинированной терапии с монотерапией. При этом в разных исследованиях были получены противоречивые данные. В одних исследованиях применение комбинации препаратов сульфонилмочевины и метформина характеризовалось достоверно более высокой смертностью [22, 23, 57], в других — достоверной разницы обнаружено не было [44], в третьих — комбинация была лучше, чем терапия только препаратами сульфонилмочевины [21, 22, 41]. В настоящее время большинство исследователей склоняются к тому, что комбинированная гипогликемическая терапия чаще назначается более тяжелой категории пациентов (более старший возраст, более тяжелое течение СД), сопряжена с большим количеством побочных явлений, низкой приверженностью к лечению и именно эти факторы больше влияют на частоту развития событий, чем сама терапия. Кроме того, возможно, имеет значение, каким образом осуществляется терапия — быстро или постепенно наращиваются дозы и добавляются другие препараты. Так, в исследовании АССОRD агрессивная (гликозилированный гемоглобин меньше 6,5 %, быстрое снижение) сахароснижающая терапия сопровождалась увеличением риска общей смертности на 22 % (р = 0,04) и значительным возрастанием кардиоваскулярной смертности на 35 % (р = 0,02) в сравнении с группой стандартной сахароснижающей терапии [71]. А в исследовании ADVANCE снижение уровня глюкозы проводили постепенно, пошагово, достигли почти того же уровня гликозилированного гемоглобина, что и в исследовании АССОRD, но при этом риск развития сосудистых осложнений снизился на 10 % (р < 0,013), риск развития нефропатии — на 21 % (р < 0,006), макроальбуминурии — на 30 % (р < 0,001). В этом исследовании 74 % участников принимали именно комбинацию гликлазида и метформина [72].
Таким образом, терапия метформином способствует предупреждению кардиоваскулярных событий у пациентов с СД 2-го типа.
Безопасность назначения метформина
Любой препарат, как известно, имеет свои показания и противопоказания. Метформин не является исключением. Основными ограничениями к его применению являются: почечная дисфункция (клиренс креатинина меньше 60 мл/мин), состояния, которые могут привести к нарушению функции почек (обезвоживание, тяжелые инфекционные болезни, шок), сердечная недостаточность (СН), которая требует приема препаратов, гиперчувствительность к метформину, острый или хронический метаболический ацидоз (в том числе и при диабетическом кетоацидозе), печеночная недостаточность. Кроме того, существует предосторожность при назначении пациентам в возрасте старше 80 лет (из-за того, что у них чаще клиренс креатинина низкий), при остром инфаркте миокарда, радиологических исследованиях, требующих введения йодсодержащего контраста, хирургических процедурах, злоупотреблении алкоголем. Эти противопоказания в основном связаны с опасениями развития такого побочного эффекта терапии метформином, как лактат-ацидоз (лабораторными критериями являются pH крови 7,35, уровень лактата крови 5 ммоль/л).
Первые случаи развития лактат-ацидоза были связаны с применением такого бигуанида, как фенформин, который вызывал ацидоз с частотой 0,25–1 случай на 1000 пациентов. Этот препарат сейчас не используется (снят с производства в 1977 году). Для метформина же частота развития лактат-ацидоза составляет 0–0,09 случая на 1000 пациентов, то есть очень низкая [14, 36, 37, 59, 62]. При этом не существует зависимости между плазменной концентрацией метформина и повышением содержания лактата в крови, как и не существует связи концентрации препарата или лактата с увеличением риска смерти [48, 65, 69]. Так, в одном из исследований оказалось, что концентрация метформина была значительно выше у тех пациентов, которые выжили. Концентрация же лактата достоверно не отличалась у пациентов, которые выжили и которые умерли. Таким образом, отсутствие достоверной связи между концентрациями лактата/метформина и смертностью, с одной стороны, и отсутствие корреляции между концентрацией метформина и лактата — с другой, позволяет предполагать, что развитие лактат-ацидоза на фоне приема метформина носит скорее случайный характер. В то же время факторы, которые способствуют развитию лактат-ацидоза (цирроз печени, сепсис, острые кардиоваскулярные события, сниженная функция почек), наоборот, значительно увеличивают риск смерти.
В работе J. Brown проанализированы данные по встречаемости лактат-ацидоза у пациентов с СД 2-го типа в эру до применения метформина [13]. Она составила 0,097–0,169 события на 1000 пациенто-лет. То есть данный показатель близок к частоте выявления случаев лактат-ацидоза при применении метформина. Это говорит о том, что, возможно, случаи лактат-ацидоза скорее являются следствием течения самого СД, а не лечения. В метаанализе, который включал данные 206 исследований (47 846 пациенто-лет без метформина и 28 244 с ним), частота развития лактат-ацидоза у пациентов, принимавших метформин, в том числе имевших повышенный уровень креатинина (> 132 ммоль/л), была такой же, как и на фоне лечения другими небигуанидными препаратами: 6,3/100 000 пациенто-лет с метформином и 7,8/100 000 в группе сравнения [62].
Несколько исследователей провели анализ встречаемости различных противопоказаний к назначению метформина среди пациентов с СД, которым врачи назначили данный препарат. Эти данные представлены в табл. 4. Так, в работе А. Emslie-Smith с соавторами показано, что 24,5 % пациентов, получавших метформин в период с 1993 по июнь 1995 года, имели такие противопоказания к его назначению, как острый инфаркт миокарда, СН, сниженная функция почек или хроническое поражение почек [20]. И несмотря на противопоказания, развился только 1 случай лактат-ацидоза на 4600 пациенто-лет — у мужчины 72 лет с острым инфарктом миокарда, осложненным острой почечной недостаточностью. В исследовании А. Holstein с соавторами среди 308 больных СД, леченных в период с 1995 по 31 мая 1998 года, 73 % имели хотя бы одно противопоказание к назначению метформина и не отмечалось ни одного случая ацидоза [36]. В исследовании UKPDS также не выявлено ни одного случая данного осложнения [73].
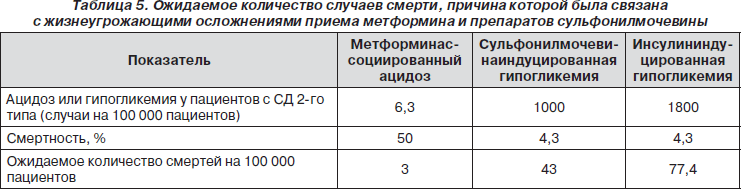
При лечении СД необходимо учитывать также и возможность развития гипогликемии. Она встречается значительно чаще при применении препаратов сульфонилмочевины. На фоне метформина гипогликемия практически не развивается. Если сравнить смертность пациентов с СД, связанную с лактат-ацидозом, со смертностью от гипогликемии (табл. 5), то можно сделать вывод, что наибольшее ожидаемое число случаев смерти будет в группе принимающих инсулин, так как распространенность гипогликемии в этой группе наибольшая [63, 64, 68, 69]. В группе метформина 50 % случаев лактат-ацидоза заканчивается летально, но распространенность этого осложнения очень маленькая, и, соответственно, ожидаемое число смертей наименьшее.
Все эти данные говорят о том, что развитие такого осложнения, как лактат-ацидоз, на фоне терапии метформином встречается очень редко у пациентов с СД 2-го типа, даже при наличии противопоказаний к его назначению.
Как указывалось выше, сниженная функция почек является противопоказанием для назначения метформина. Это связано с тем, что данный препарат выводится в неизмененном виде именно почками и при сниженной клубочковой фильтрации (КФ) повышается вероятность его накопления и, соответственно, развития ацидоза. В настоящее время не существует четких рекомендаций, которые бы позволяли оценить соотношение риска развития лактат-ацидоза и благоприятного кардиоваскулярного/ метаболического влияния метформина. Такая ситуация возникла из-за недостаточного количества исследований по изучению использования метформина при нарушенной функции почек. Однако существует немало свидетельств, говорящих о безопасности применения метформина даже при нарушенной функции почек.
Так, изучение фармакокинетики метформина показало, что его накопление возможно лишь при снижении уровня КФ меньше 50–60 мл/мин [38, 63]. Частота же развития ацидоза у пациентов с мягким или умеренным нарушением выделительной функции почек, как указывалось выше, в группе метформина не отличается от таковой в группе другого лечения. Поэтому при скорости КФ выше этого уровня вероятность развития кетоацидоза вследствие аккумуляции метформина очень мала, и данный препарат можно использовать. Другое дело, что даже в отсутствие приема бигуанида при сниженной КФ увеличивается риск лактат-ацидоза, и этот показатель нужно мониторировать у всех больных СД с нарушенной функцией почек вне зависимости от характера терапии [52].
Необходимо также различать понятия «сниженная КФ» и «нефропатия». О нефропатии говорят при наличии протеинурии. При этом не всегда наличие белка в моче сопровождается снижением скорости КФ и назначение метформина в этой ситуации не является противопоказанием.
Существуют различные рекомендации специалистов относительно использования метформина при нарушенной функции почек. Так, Британский национальный формуляр призывает докторов не назначать метформин даже при мягкой почечной дисфункции. Однако под мягкой дисфункцией понимается скорость КФ 20–50 мл/мин [12]. G. Jones с соавторами полагает, что абсолютным противопоказанием к назначению метформина является уровень креатинина выше 150 ммоль/л [43]. Канадская фармацевтическая ассоциация считает, что метформин противопоказан мужчинам при уровне сывороточного креатинина 136 ммоль/л и выше, женщинам — 124 ммоль/л [21]. Кроме того, в возрасте 80 лет и старше также не следует назначать данный препарат, даже без определения уровня креатинина. J. McCormack с соавторами считают, что уровень креатинина не имеет значения, нужно определять клиренс креатинина и при его величине меньше 60 мл/мин максимальную дозу необходимо уменьшить на 50 % [53]. При этом не указывается, при каком клиренсе креатинина метформин абсолютно противопоказан. J.C. Nisbet с соавторами указывают как абсолютное противопоказание к назначению метформина клиренс креатинина меньше 30 мл/мин и не исключают его осторожное использование при клиренсе креатинина 30–50 мл/мин [56]. Они также рекомендуют не использовать метформин, если состояние пациента расценивается как острое, или в течение 48 часов после проведения исследований с рентгенконтрастным веществом, то есть до получения доказательств, что функция почек не ухудшилась [56].
В 2008 году опубликованы рекомендации сотрудников Западного лондонского центра заболеваний почек и трансплантологии W.G. Herrington и J.B. Levy, в которых говорится о том, что [34]:
— основным фактором риска лактат-ацидоза является гипоксия, и вероятность его развития на фоне лечения метформином очень низкая;
— риск жизнеугрожающих осложнений (гипогликемии) выше при использовании небигуанидных препаратов;
— терапия метформином может продолжаться при мягкой (скорость КФ 60–90 мл/мин) и умеренной (скорость КФ 30–60 мл/мин) почечной дисфункции, но с определенными предосторожностями — доза и стартовая, и максимальная должны быть уменьшены в два раза при скорости КФ > 60 мл/мин и еще в два раза при снижении скорости меньше 60 мл/мин;
— сниженная функция почек требует более частой повторной ее оценки;
— при скорости КФ 30–60 мл/мин необходимо оценить риск и пользу дальнейшего использования метформина, но в настоящее время нет убедительных данных, на какой препарат нужно заменить метформин;
— не существует убедительных данных о большом вреде метформина при скорости КФ меньше 30 мл/мин, хотя такие пациенты могут иметь сопутствующие состояния (сепсис, ишемия конечностей), способствующие развитию гипоксии и, соответственно, увеличивающие риск негативного влияния метформина;
— при острых и хронических состояниях, предрасполагающих к гипоксии или ухудшению функции почек (инфаркт миокарда, сепсис, шок, операция), терапия метформином должна быть прекращена, как и при проведении рентгенконтрастных исследований;
— не следует назначать метформин при печеночной недостаточности, хроническом алкоголизме, беременности.
В исследовании E. Fisman с соавторами принимали участие 2275 пациентов с СД и установленным диагнозом ИБС: перенесенный инфаркт миокарда (в сроках от 6 мес. до 5 лет) или стабильная стенокардия напряжения (длительностью не менее 2 лет). Эти пациенты находились на диете или принимали метформин, или глибурид, или комбинацию «метформин + глибурид» [23]. Группу сравнения составили пациенты без СД. Срок наблюдения в среднем был 7,7 года. Оказалось, что частота развития смерти в группах терапии метформином (31,6 %) достоверно не отличалась от таковой в группе пациентов, находящихся на диете (26,3 %) или принимавших глибурид (34 %). При стандартизации по другим показателям установлено, что терапия метформином достоверно не увеличивала риск возникновения смерти от всех причин (OR = 1,19; CI 0,76–1,84) в отличие от терапии глибуридом (OR = 1,21; CI 1,02–1,44) и их комбинацией (OR = 1,53; CI 1,2–1,95) по сравнению с теми, кто лечился только диетой. В вышеупомянутом ретроспективном исследовании S. Inzucchi с соавторами метформин назначался пациентам с острым инфарктом миокарда и СД еще в период их пребывания в стационаре [39]. При годичном наблюдении не было отмечено отрицательного влияния (даже наблюдалось некоторое преимущество) метформина на частоту развития смерти, повторных госпитализаций, в том числе и по поводу СН, по сравнению с группой пациентов, леченных небигуанидными препаратами.
Таким образом, лечение метформином пациентов с ИБС, в том числе и после острого инфаркта миокарда, не ухудшает прогноз. Однако, безусловно, если инфаркт миокарда сопровождается выраженной гипоксией (острая СН, шок, гемодинамически значимые аритмии и др.), то с назначением метформина необходимо подождать до стабилизации состояния [64, 68].
Известно, что СД является риск-фактором относительно развития СН [55]. Частота выявления СН среди пациентов с СД 2-го типа в 2,5 раза выше, чем среди лиц без СД. Кроме того, частота неблагоприятного течения (смертность, госпитализации) СН также выше при наличии СД. СН обычно расценивается как противопоказание к назначению метформина. Данные последних исследований говорят о том, что это может быть не совсем правильно. Так, в исследовании D. Eurich с соавторами было выделено 2793 пациента с СД 2-го типа, которым был назначен метформин, препараты сульфонилмочевины или их комбинация и которые были госпитализированы с диагнозом СН за период с 1991 по 1996 год [21]. Из этой группы исключили тех, кто принимал инсулин или имел СН до назначения пероральных сахароснижающих препаратов. Оставшиеся 1833 пациента наблюдались от 1 года до 9 лет. Первичной конечной точкой исследования была смертность от всех причин. Вторичной — все причины госпитализации. К концу первого года приема назначенных гипогликемических препаратов отмечалось 200 (26 %) смертей в группе монотерапии сульфонилмочевиной, 29 (14 %) — в группе монотерапии метформином (относительный риск 0,52) и 97 (11 %) — в группе комбинированного лечения метформином и препаратами сульфонилмочевины. После стандартизации по всем основным показателям риск развития смерти на протяжении года у пациентов с СН в группе метформина был ниже на 36 %, в группе комбинированного лечения — на 46 %, чем в группе пациентов, которых лечили препаратами сульфонилмочевины. Такое же соотношение между группами оставалось к концу наблюдения: смертность составляла 33, 31 и 52 % в группах лечения метформином, комбинацией и препаратами сульфонилмочевины соответственно. Данное исследование имело некоторые ограничения: оно было наблюдательным, нерандомизированным, основанным на данных выписывания рецептов, не было указано степени тяжести СН (при более тяжелых формах существует вероятность нарушения функции почек), что могло повлиять на результаты.
Результаты наблюдения D. Eurich были подтверждены данными исследования F. Masoudi с соавторами, в котором оценивали влияние препаратов, повышающих чувствительность к инсулину (метформина и тиазолидиндиона), на частоту неблагоприятных событий у пациентов с СД 2-го типа и СН [50]. Смертность на протяжении первого года была ниже в группах получавших данные препараты (30,1 % в группе тиазолидиндиона, 24,7 % в группе метформина) по сравнению с группой, которая их не получала, — 36 % (Р = 0,001). После стандартизации относительный риск смерти на тиазолидиндионе составил 0,87 (на 13 % ниже), на метформине — 0,86 (на 14 % ниже). Не отмечено снижения смертности на препаратах сульфонилмочевины и инсулине.
В российском исследовании Ю.В. Лапина с соавторами была оценена безопасность терапии метформином и ее влияния на клинический, гемодинамический, функциональный и нейрогормональный статус у больных СН и СД 2-го типа [3]. Всего был обследован 81 пациент в возрасте от 18 до 80 лет с легкой и умеренной СН различной этиологии II–III функцио- нального класса (ФК) по классификации NYHA, с фракцией выброса (ФВ) левого желудочка < 45 % и наличием СД 2-го типа. Все пациенты получали базовую терапию СН (ингибиторы ангиотензинпревращающего фермента или антагонисты рецепторов ангиотензина II, мочегонные, бета-адреноблокаторы, при необходимости — антиагреганты, дигоксин). Больные были рандомизированы в две подгруппы: подгруппа 1А — активного лечения (n = 41) и подгруппа 1Б — обычного лечения СД (n = 40).
В подгруппе 1А активной терапии с достижением целевых уровней гликемии 24 (59 %) пациента находились на пероральной гипогликемической терапии, 17 (41 %) — получали инсулинотерапию. Аналогичное распределение проводилось и в подгруппе 1Б: пероральную гипогликемическую терапию получали 24 (60 %) пациента, инсулинотерапию — 16 (40 %). Разделение на группы было обусловлено необходимостью достижения жесткого контроля уровня гликемии в активной группе (уровень гликозилированного гемоглобина < 7 % у пациентов, принимающих пероральные гипогликемические препараты, и HbA1с < 6,5 % у пациентов, находящихся на инсулинотерапии). В подгруппе 1А при недостаточной эффективности лечения в процессе наблюдения добавляли метформин (Глюкофаж, представленный в России компанией Nycomed). Всего группу метформина составили 50 пациентов, контрольную — 22. Условием назначения метформина для всех больных была сохраненная концентрационная и азотовыделительная функция почек, что контролировалось уровнем креатинина в плазме крови (расчетная скорость клубочковой фильтрации > 45 мл/мин); компенсация явлений сердеч- ной недостаточности, а также индекс массы тела > 27 кг/м2. Титрование дозы метформина начинали с 500 мг/сут однократно вечером после еды. При хорошей переносимости препарата и необходимости дозу увеличивали в 2 раза в зависимости от уровня суточной гликемии до максимально переносимой у каждого пациента. Максимальная назначаемая доза составила 3000 мг/сут. Дозы исследуемого препарата повышали под тщательным медицинским контролем. Основными критериями являлись стабильные уровни лактата (концентрацию лактата в плазме крови определяли исходно, через 1, 3, 6, 9 и 12 мес., при необходимости чаще), значения показателей суточной гликемии, стабильность клинических симптомов ХСН, отсутствие побочных эффектов терапии. В случае значительного превышения нормальных уровней лактата (подтвержденного при неоднократных измерениях), появления гипогликемии, а также других признаков непереносимости препарата больному возвращали предыдущую дозу, которая считалась индивидуально подобранной для него.
Общая продолжительность лечения и наблюдения составила 12 мес. Контрольное обследование проводили перед рандомизацией, через 6 мес. лечения и в конце исследования. Оно включало оценку клинико-функционального статуса пациентов, определение нейрогормонального профиля и состояния углеводного обмена.
В результате за все время наблюдения не было выявлено ни одного случая лактат-ацидоза. Основными выводами исследования было то, что добавление метформина к гипогликемической терапии пациентов с легкой и умеренной СН и СД 2-го типа возможно и безопасно при условии компенсации и при отсутствии выраженных нарушений функции почек. Терапия метформином обусловливает необходимость периодического контроля уровня лактата в плазме крови. У больных с СН в сочетании с СД 2-го типа применение в комплексной терапии метформина позволяет существенно улучшить клинико-функциональный статус (улучшились показатели центральной гемодинамики, увеличились функциональные возможности, улучшилось качество жизни, уменьшилось количество случаев декомпенсации СН, снизилась степень активации симпатоадреналовой системы), несмотря на невысокую степень снижения уровня гликозилированного гемоглобина.
В 2011 году опубликованы результаты исследования D. Aguilar с соавторами. В нем изучалась возможность применения метформина у больных с СН и СД, которые лечились амбулаторно в Ветеранском центре [10]. Всего было включено 6185 пациентов, 1561 (25,2 %) из них принимал метформин. Ко 2-му году наблюдения умерли 15,8 % пациентов в группе метформина и 25,5 % в группе не принимавших его (P < 0,001). При проведении статистического анализа (n = 2874) оказалось, что риск возникновения смерти в группе метформина был на 24 % ниже (P < 0,01). По частоте госпитализаций по поводу СН, общей госпитализации группы достоверно не отличались. Авторы сделали вывод, что терапия метформином ассоциируется с более низкой смертностью пациентов с СН и СД 2-го типа, которые лечатся амбулаторно [10].
Таким образом, возрастающее число исследований свидетельствует о том, что монотерапия метформином обладает кардиоваскулярным протекторным действием и не приводит к развитию лактат-ацидоза без наличия сопутствующих факторов. В целом метформин такой же безопасный, как и другие гипогликемические агенты. Кроме того, оказывается, что лечение метформином пациентов, которым он как бы противопоказан, может, наоборот, иметь благоприятное воздействие. Возможно, наличие компенсированной (не требующей госпитализации) СН, острый неосложненный инфаркт миокарда, мягкая и умеренная дисфункция почек уже не могут считаться противопоказанием для назначения метформина. Поэтому вопрос о назначении или продолжении лечения метформином у больных с наличием противопоказаний должен решаться индивидуально.
1. Горбенко Н.И., Горшунская М.Ю. Метформин — средство выбора для предупреждения и уменьшения выраженности сердечно-сосудистой патологии у больных сахарным диабетом 2-го типа // Укр. мед. часопис. — 2005. — № 4. — С. 29-36.
2. Кармалита Е. Потребление гипогликемизирующих препаратов в Украине. Анализ рынка аптечных продаж за первые 5 мес. 2008 г. // http://www.apteka.ua/article/magazine/648
3. Лапина Ю.В., Нарусов О.Ю., Мареев В.Ю. и др. Эффективность и безопасность применения метформина у больных c хронической сердечной недостаточностью и сахарным диабетом 2 типа. Результаты исследования РЭМБО — СД ХСН (Рациональная Эффективная Многокомпонентная терапия в Борьбе с Сахарным Диабетом 2 типа) // Кардіологія. — 2008. — № 3. — С. 1-8.
4. Cіренко Ю.М., Радченко Г.Д., Марцовенко І.М. від імені учасників дослідження. Результати тримісячного спостереження за лікуванням пацієнтів з артеріальною гіпертензією лікарями загальної практики в Україні // Артеріальна гіпертензія. — 2009. — № 4. — С. 3-14.
5. Cіренко Ю.М., Радченко Г.Д., Марцовенко І.М. від імені учасників дослідження. Можливості контролю артеріального тиску у пацієнтів із цукровим діабетом лікарями загальної практики в Україні (Програма МЕКАТ — «Можливості ефективного контролю артеріального тиску за допомогою кардіологічних препаратів національної компанії «Фармак®» // Артеріальна гіпертензія. — 2009. — № 6. — С. 7-24.
6. Толкачева В.В., Виллевальде С.В., Кобалава Ж.Д. Применение метформина у пожилых пациентов, перенесших инфаркт миокарда // Фармакотерапия. — № 2. — 2010. — С. 16-23.
7. 2007–2009 National Health Interview Survey // http://www.cdc.gov/nchs/nhis.htm
8. A consensus statement of the American Diabetes Association and the European Association for the Study of Diabetes. Medical Management of Hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy // Dabetes Care. — 2009. — Vol. 32. — P. 1-11.
9. Abbasi F., Chu J.W., McLaughlin T. et al. Effect of metformin treatment on multiple cardiovascular disease risk factors in patients with type 2 diabetes mellitus // Metabolism. — 2004. — Vol. 53. — P. 159-164.
10. Aguilar D., Wenyaw Chan W., Bozkurt B. et al. Metformin Use and Mortality in Ambulatory Patients With Diabetes and Heart Failure // Circulation: Heart Failure. — 2011 — Vol. 4. — P. 53-58.
11. Alexander G., Sehgal N., Moloney R., Stafford R. National Trends in Treatment of Type 2 Diabetes Mellitus, 1994–2007 // Arch. Intern. Med. — 2008. — Vol. 168. — P. 2088-2094.
12. British National Formulary 51. British Medical Association and the Royal Pharmaceutical Society of Great Britain. 2006, London, England.
13. Brown J.B., Pedula K., Barzilay J., Herson M.K., Latare P. Lactic acidosis rates in type 2 diabetes // Diabetes Care. — 1998. — Vol. 21. — P. 1659-1663.
14. Calabrese A.T., Coley K.C., DaPos S.V., Swanson D., Rao R.H. Evaluation of prescribing practices: risk of lactic acidosis with metformin therapy // Arch. Intern. Med. — 2002. — Vol. 162. — P. 434-437.
15. Calles-Escandon J., Cipolla M. Diabetes and endothelial dysfunction: a clinical perspective // Endocr. Rev. — 2001. — Vol. 22(1). — P. 36-52.
16. Chakrabarti R., Hocking E.D., Fearnley G.R. Fibrinolytic effect of metformin in coronary-artery disease // Lancet. — 1965. — Vol. 19. — P. 256-259.
17. DeFronzo R.A., Goodman A.M. Efficacy of metformin in patients with non-insulin-dependent diabetes mellitus. The Multicenter Metformin Study Group // N. Engl. J. Med. — 1995. — Vol. 333 (9). — P. 541-549.
18. Ebert B.L., Firth J.D., Ratcliffe P.J. Hypoxia and mitochondrial inhibitors regulate expression of glucose transporter-1 via distinct Cis-acting sequences// J. Biol. Chem. — 1995. — Vol. 270. — P. 29083-29089.
19. El-Mir M.Y., Nogueira V., Fontaine E., Averet N., Rigoulet M., Leverve X. Dimethylbiguanide inhibits cell respiration via an indirect effect targeted on the respiratory chain complex I // J. Biol. Chem. — 2000. — Vol. 275. — P. 223-228.
20. Emslie-Smith A.M., Boyle D.I., Evans J.M., Sullivan F., Morris A.D. Contraindications to metformin therapy in patients with type 2 diabetes — a population-based study of adherence to prescribing guidelines // Diabet. Med. — 2001. — Vol. 18. — P. 483-8.
21. Eurich D.T., Majumdar S.R., McAlister F.A., Tsuyuki R.T., Johnson J.A. Improved clinical outcomes associated with metformin in patients with diabetes and heart failure // Diabetes Care. — 2005. — Vol. 28. — P. 2345-2351.
22. Evans J.M., Ogston S.A., Emslie-Smith A., Morris A. Risk of mortality and adverse cardiovascular outcomes in type 2 diabetes: a comparison of patients treated with sulphonylureas and metformin // Diabetologia. — 2006. — Vol.49. — P. 930-936.
23. Fisman E., Tenenbaum A., Boyko V. et al. Oral Antidiabetic Treatment in Patients with Coronary Disease: Time-Related Increased Mortality on Combined Glyburide Metformin Therapy over a 7.7-Year Follow-Up // Clin. Cardiol. — 2001. — Vol. 24. — P. 151-158.
24. Freisleben H.J., Furstenberger H.J., Deisinger S., Freisleben K.B., Wiernsperger N., Zimmer G. Interaction of glucose and metformin with isolated red cell membrane // Arzneimittelforschung. — 1996. — Vol. 46. — P. 773-778.
25. Garber A.J., Donovan D.S. Jr, Dandona P., Bruce S., Park J.S. Efficacy of glyburide/metformin tablets compared with initial monotherapy in type 2 diabetes // J. Clin. Endocrinol. Metab. — 2003. — Vol. 88. — P. 3598-3604.
26. Garber A.J., Larsen J., Schneider S.H. et al. Glyburide/Metformin Initial Therapy Study Group Simultaneous glyburide/metformin therapy is superior to component monotherapy as an initial pharmacological treatment for type 2 diabetes // Diabetes Obes. Metab. — 2002. — Vol. 4. — P. 201-208.
27. Gargiulo P., Caccese D., Pignatelli P. et al. Metformin decreases platelet superoxide anion production in diabetic patients // Diabetes Metab. Res. Rev. — 2002. — Vol. 18 (2). — P. 156-159.
28. Giugliano D., Quatraro A., Consoli G. et al. Metformin for obese, insulin-treated diabetic patients: improvement in glycaemic control and reduction of metabolic risk factors // Eur. J. Clin. Pharmacol. — 1993. — Vol. 44 (2). — P. 107-112.
29. Grant P.J. Beneficial effects of metformin on haemostasis and vascular function in man // Diabetes Metab. — 2003. — Vol. 29 — P. 6S44-6S52.
30. Gregorio F., Ambrosi F., Manfrini S. et al. Poorly controlled elderly Type 2 diabetic patients: the effects of increasing sulphonylurea dosages or adding metformin // Diabet. Med. — 1999. — Vol. 16. — P. 1016-1024.
31. Gudbjцrnsdottir S., Cederholm J., Eliasson B., Nilsson P. The Swedish National Diabetes Register 1996–2005 // www.ndr.nu
32. Gustafsson I., Brendorp B., Seibaek M., Burchardt H., Hildebrandt P., Kober L. et al. Influence of diabetes and diabetes-gender interaction on the risk of death in patients hospitalized with congestive heart failure // J. Am. Coll. Cardiol. — 2004. — Vol. 43. — P. 771-777.
33. Heikinheimo R. Metformin and fibrinolysis // Scand. J. Haematol. — 1969. — Vol. 6 (4). — P. 288-290.
34. Herrington W., Levy J.B.J.B. Metformin: effective and safe in renal disease? // Int. Urol. Nephrol. — 2008. — Vol. 40. — P. 411-417.
35. Hocking E.D., Chakrabarti R., Evans J., Fearnley G.R. Effect of biguanides and atromid on fibrinolysis // J. Atheroscler. Res. — 1967. — Vol. 7. — P. 121-130.
36. Holstein A., Nahrwold D., Hinze S., Egberts E.H. Contra-indications to metformin therapy are largely disregarded // Diabet. Med. — 1999. — Vol. 16. — P. 692-696.
37. Horlen C., Malone R., Bryant B., Dennis B., Carey T., Pignone M. et al. Frequency of inappropriate metformin prescriptions // JAMA. — 2002. — Vol. 287. — P. 2504-2505.
38. Innerfield R.J. Metformin-associated mortality in US studies // N. Engl. J. Med. — 1996. — Vol. 334. — P. 1611-1612.
39. Inzucchi S., Masoudi F., Wang Y. et al. Insulin-sensitizing antihyperglycemic drugs and mortality after acute myocardial infarction // Diabetes Care. — 2005. — Vol. 28. — P. 1680-1689.
40. Jeppesen J., Zhou M.Y., Chen Y.D., Reaven G.M. Effect of metformin on postprandial lipemia in patients with fairly to poorly controlled NIDDM // Diabetes Care. — 1994. — Vol. 17 (10). — P. 1093-1099.
41. Johnson J.A., Majumdar S.R., Simpson S.H., Toth E.L. Decreased mortality associated with the use of metformin compared with sulfonylurea monotherapy in type 2 diabetes // Diabetes Care. — 2002. — Vol. 25. — P. 2244-2248.
42. Johnson J.A., Simpson S.H., Toth E.L., Majumdar S.R. Reduced cardiovascular morbidity and mortality associated with metformin use in subjects with type 2 diabetes // Diabet. Med. — 2005. — Vol. 22. — P. 497-502.
43. Jones G.C. et al. Contraindications to the use of metformin // BMJ. — 2003. — Vol. 326. — P. 4-5.
44. Kahler K., Rajan M., Rhoads G. Impact of Oral Antihyperglycemic Therapy on All-Cause Mortality Among Patients with diabetes in the veterans health administration // Diabetes Care. — 2007. — Vol. 30. — P.1689-1693.
45. Kao J., Tobis J., McClelland R.L. et al. Relation of metformin treatment to clinical events in diabetic patients undergoing percutaneous intervention // Am. J. Cardiol. — 2004. — Vol. 93. — P. 1347-50.
46. Krentz A.J., Ferner R.E., Bailey C.J. Comparative tolerability profiles of oral antidiabetic agents // Drug Saf. — 1994. — Vol. 11 (4). — P. 223-241.
47. Kurukulasuriya R., Banerji M.A., Chaiken R., Lebovitz H. Selective decrease in visceral fat is associated with weight loss during metformin treatment in African Americans with type 2 diabetes [abstract] // Diabetes. — 1999. — Vol. 48. — P. A315.
48. Lalau J.D., Race J.M. Lactic acidosis in metformin-treated patients: prognostic value of arterial lactate levels and plasma metformin concentrations // Drug Saf. — 1999. — Vol. 20. — P. 377-384.
49. Marfella R., Acampora R., Verrazzo G. et al. Metformin improves hemodynamic and rheological responses to L-arginine in NIDDM patients // Diabetes Care. — 1996. — Vol. 19(9). — P. 934-939.
50. Masoudi F.A., Inzucchi S.E., Wang Y. et al. Thiazolidinediones, metformin, and outcomes in older patients with diabetes and heart failure: an observational study // Circulation. — 2005. — Vol. 111. — P. 583-590.
51. Mather K.J., Verma S., Anderson T.J. Improved endothelial function with metformin in type 2 diabetes mellitus // J. Am. Coll. Cardiol. — 2001. — Vol. 37 (5). — P. 1344-1350.
52. McAlister F.A., Ezekowitz J., Tonelli M., Armstrong P.W. Renal insufficiency and heart failure: prognostic and therapeutic implications from a prospective cohort study // Circulation. — 2004. — Vol. 109. — P. 1004-1009.
53. McCormack J. et al. Metformin’s contraindications should be contraindicated // CMAJ. — 2005. — Vol. 173. — P. 502-504.
54. Nagi D.K., Yudkin J.S. Effects of metformin on insulin resistance, risk factors for cardiovascular disease, and plasminogen activator inhibitor in NIDDM subjects. A study of two ethnic groups // Diabetes Care. — 1993. — Vol. 16 (4). — P. 621-629.
55. Nichols G.A., Gullion C.M., Koro C.E., Ephross S.A., Brown J.B. The incidence of congestive heart failure in type 2 diabetes: an update // Diabetes Care. — 2004. — Vol. 27. — P. 1879-1884.
56. Nisbet J.C. et al. Metformin and serious adverse effects // Med. J. Aust. — 2004. — Vol. 180. — P. 53-54.
57. Olsson J., Lindberg G., Gottsater M. et al. Increased mortality in type II diabetic patients using sulphonylurea and metformin in combination: a population-based observational study // Diabetologia. — 2000. — Vol. 43. — P. 558-560.
58. Pare A., Dumont M., Lemieux I. et al. Is the relationship between adipose tissue and waist girth altered by weight loss in obese men? // Obes. Res. — 2001. — Vol. 9 (9). — P. 526-534.
59. Rakovac I., Jeitler K., Gfrerer R.J., Habacher W., Seereiner S., Mrak P. et al. Patients with type 2 diabetes treated with metformin: prevalence of contraindications and their correlation with discontinuation // Diabet. Med. — 2005. — Vol. 22. — P. 662-664.
60. Renub Research report. The World Diabetes Market, 2007–2025: An analysis of Diabetes Drug and Insulin Market. — Noida: Renub Research, 2009. — 22 c.
61. Saenz A., Fernandez-Esteban I., Mataix A. et al. Metformin monotherapy for diabetes Mellitus // Cochrane Database Syst. Rev. — 2005. — Vol. 20 (3):CD002966.
62. Salpeter S., Greyber E., Pasternak G., Salpeter E. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus // Cochrane Database Syst Rev. — 2006. — 1:CD002967.
63. Scarpello J., Howlett H. Metformin therapy and clinical uses // Diabetes Vasc. Dis. Res. — 2008. — Vol. 5. — P. 157-167.
64. Sgambato S., Varricchio M., Tesauro P., Passariello N., Carbone L. L’utilisation de la metformin dans la cardiopathie ischemique // Clin. Ter. — 1980. — Vol. 94. — P. 77-85.
65. Stades A.M., Heikens J.T., Erkelens D.W., Holleman F., Hoekstra J.B. Metformin and lactic acidosis: cause or coincidence? A review of case reports // J. Intern. Med. — 2004. — Vol. 255. — P. 179-187.
66. Standeven K.F., Ariens R.A., Whitaker P. et al. The effect of dimethylbiguanide on thrombin activity, FXIII activation, fibrin polymerization, and fibrin clot formation // Diabetes. — 2002. — Vol. 51. — P. 189-197.
67. Stratton I.M., Adler A.I., Neil H.A., Matthews D.R., Manley S.E., Cull C.A. et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study // BMJ. — 2000. — Vol. 321. — P. 405-412.
68. Sulkin T.V., Bosman D., Krentz A.J. Contraindications to metformin therapy in patients with NIDDM // Diabetes Care. — 1997. — Vol. 20. — Р. 925-928.
69. Tahrani A., Varughese G., Scarpello J., Hanna F. Metformin, heart failure and lactic acidosis: is metformin absolutely contraindicated? // BMJ. — 2007. — Vol. 335. — P. 508-512.
70. Tenenbaum A., Motro M., Fisman E.Z., Leor J., Boyko V., Mandelzweig L., Behar S. Status of glucose metabolism in patients with heart failure secondary to coronary artery disease // Am. J. Cardiol. — 2002. — Vol. 90. — P. 529-532.
71. The Action to Control Cardiovascular Risk in Diabetes Study Group. Effects of Intensive Glucose Lowering in Type 2 Diabetes // N. Engl. J. Med. — 2008. — Vol. 358. — P. 2545-2559.
72. The ADVANCE Collaborative Group. Intensive Blood Glucose Control and Vascular Outcomes in Patients with type 2 diabetes // New Engl. J. Med. — 2008. — Vol. 358. — P. 2560-2572.
73. UK Prospective Diabetes Study (UKPDS) Group. Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34) // Lancet. — 1998. — Vol. 352. — P. 854-865.
74. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33) // Lancet. — 1998. — Vol. 352. — P. 837-853.
75. Vague P., Juhan-Vague I., Alessi M.C. et al. Metformin decreases the high plasminogen activator inhibition. Inhibition capacity, plasma insulin and triglyceride levels in non-diabetic obese subjects // Thromb. Haemost. — 1987. — Vol. 57. — P. 326-328.
76. Vinik A.I., Erbas T., Park T.S., Nolan R., Pittenger G.L. Platelet dysfunction in type 2 diabetes // Diabetes Care. — 2001. — Vol. 24 (8). — P. 1476-1485.
77. Winder W.W., Hardie D.G. AMP-activated protein kinase, a metabolic master switch: possible roles in type 2 diabetes // Am. J. Physiol. — 1999. — Vol. 277, Part 1. — P. E1-E10.
78. Wollen N., Bailey C.J. Inhibition of hepatic gluconeogenesis by metformin. Synergism with insulin // Biochem. Pharmacol. — 1988. — Vol. 37. — P. 4353-4358.
79. Yap W.S., Peterson G.M., Vial J.H., Randall C.T., Greenaway T.M. Review of management of type 2 diabetes mellitus // J. Clin. Pharm. Ther. — 1998. — Vol. 23. — P. 457-465.
80. Zhou G., Myers R., Li Y., Chen Y. et al. Role of AMP-activated protein kinase in mechanism of metformin action // J. Clin. Invest. — 2001. — Vol. 108. — P. 1167-1174.