Журнал «Травма» Том 11, №1, 2010
Вернуться к номеру
Результаты лечения переломов длинных костей нижних конечностей c применением принципов «биологического» остеосинтеза
Авторы: В. А. Маков, А.В. Маков - Городская клиническая больница № 8, Кривой Рог, Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Цель работы - изучение результатов применения аппаратов внешней фиксации в лечении переломов длинных костей. Авторы изучили последствия лечения у 173 из 217 пациентов с переломами бедра и голени в условиях городской клинической больницы №8 г. Кривого Рога в срок до 3 лет. Сделаны выводы, что использование аппаратов внешней фиксации за время с 2006 до 2008 года является рациональным и совпадает с рекомендациями Европейской ассоциации ортопедов и травматологов. Метод признан как «биологический», что соответствует современным требованиям лечения переломов длинных костей различной локализации, особенно в условиях политравмы.
Ціль роботи – вивчення наслідків застосування апаратів зовнішньої фіксації при лікуванні переломів довгих кісток нижніх кінцівок. Автори вивчили наслідки лікування 173 з 217 пацієнтів з переломами стегна та гомілки в умовах міської клінічної лікарні № 8 м. Кривого Рогу у термін до 3 років. Зроблено висновки, що використання апаратів зовнішньої фіксації за час з 2006 до 2008 року є раціональним та співпадає з рекомендаціями Європейської асоціації ортопедів та травматологів. Метод визнаний як «біологічний», що відповідає сучасним вимогам лікування переломів довгих кісток різноманітної локалізації, особливо в умовах політравми.
The aim of this article is to study the effects of external fixation for treatment of long bones fractures. The authors analised the effects of treatment in 173 of 217 patients with fractures of the femur and tibia in a city clinical hospital № 8 within 3 years. Thos been concluded that the use of external fixation devices from 2005 to 2007 is rational and coinsides with the recommen-dations of the European Association of Orthopedics and Traumatology. The method is recognized as «biological», which is in line with modern treatment of long bones fractures of of various localization especially in politrauma.
длинные кости, «биологический» остеосинтез, аппараты внешней фиксации
довгі кістки, "біологічний" остеосинтез, апарати зовнішньої фіксації
long bones, «biological» osteosynthesis, external fixation frame
Развитие высокотехнологических производств, увеличение количества транспортных средств создало условия для значительного роста количества травм, и в первую очередь политравм, вызванных агентами, обладающими значительной кинетической энергией.
Лечение переломов и повреждений диафизов длинных костей в медицинском аспекте и социально - экономическом плане, возвращение пострадавших к устоявшемуся активному укладу жизни, продуктивной производственной и творческой деятельности не теряет своей актуальности и требует развития в нынешнем тысячелетии.
Среди общего количества повреждений скелета переломы длинных костей составляют от 21,8% до 52,5%. Арсенал современных видов фиксирующих конструкций для их лечения достаточно широкий. Основные факторы удачного оперативного лечения переломов длинных трубчатых костей – безупречная стабилизация, прочная фиксация отломков повреждённых костей, что способствует их своевременному сращению и заживлению, совпадению периодов консолидации и реабилитации. Преимуществом пользуются методики лечения, которые обеспечивают малотравматичность, стабильную фиксацию и компрессию между отломками на весь период лечения, максимальное использование остаточной функции травмированного сегмента.
В настоящее время в мировой практике отмечается некоторый отход от выполнения стабильного остеосинтеза массивными жёсткими металлическими имплантатами и повышается интерес к упруго–стабильному остеосинтезу, позволяющему получать сращение путём периостального мозолеобразования [4,5]. Данные литературы, а также опыт биомеханических исследований устройств для остесинтеза, проведенных ранее в лаборатории биомеханики ИПХС АМН Украины, говорит в пользу того, что соотношение системы «фиксатор – кость», составляющая 40–60 % жёсткости интактной кости, является показателем достаточной прочности соединения костных отломков. Хотя проблема репаративной регенерации длинных костей, несмотря на достижения оперативной травматологии и ортопедии, актуальна и сегодня. В соответствии с данными Американской ассоциации ортопедов, из 2000000 переломов длинных костей, которые имеют место в США ежегодно, около 100000 (5%) заканчиваются несращением.
Так, при лечнии переломов диафизов большеберцовой кости путём репозиционного остеосинтеза нарушения остеорепарации возникали у 9% больных, при накостном остеосинтезе – у 11–12% пациентов, при использовании внеочаговых аппаратов – у 5,5% больных. Выделяют три основные группы факторов, которые влияют на регенерацию костной ткани при переломах. В первую группу отнесены травмы высокой интенсивности (high energy trauma) со значительным повреждением кости, мягких тканей и параоссальных структур; сочетанная и комбинированная травма; закрытые и открытые многооскольчатые переломы с малой площадью контакта между фрагментами; переломы со значительным посттравматическим отёком, который вызывает нарушение местного кровообращения и нарушение формирования первичной бластемы; костная и мягкотканная интерпозиция.
Факторы второй группы связаны с сопутствующей соматической патологией: остеопорозом, диабетом, онкологическими заболеваниями.
Факторы третьей группы – отсутствие надёжной иммобилизации сегмента, неоднократные закрытые репозиции, неблагоприятные угловые остаточные смещения отломков, при которых тангенциальные силовые нагрузки действуют под углом к оси кости, что приводит к формированию соединительнотканной прослойки с поперечным расположением волокон коллагена; многоразовые смены методов лечения, высокая травматичность оперативного вмешательства, чрезмерное скелетирование отломков, использование массивных металлических имплантатов, угнетающие процесс остеорепарации, приводящие к развитию местного остеопороза, металлоза, с последующим развитием нестабильности в системе «кость – имплантат». При лечении диафизарных переломов необходимо учитывать все возможные факторы развития дисрегенерации. В процессе срастания отломков сопротивление фиксатора мешает реализации физиологической нагрузки как стимулирующего фактора. Величина продольной осевой нагрузки, которая ограничивается моментом возникновения боли в месте перелома, уравновешивается несущей способностью системы аппарат – сегмент. Жёсткость фиксации непосредственно после травмы должна быть максимальной. По мере формирования и упрочнения регенерата она должна уменьшаться, обеспечивая нагрузки и деформации регенерата в стимулирующих границах, но не допуская его разрушения [6]. По анатомическому строению, кровоснабжению, срокам репаративной регенерации, выбору метода лечения диафизарные переломы разных сегментов на различных уровнях значительно различаются между собой [7]. В последнее время отмечается смена взглядов на основные принципы остеосинтеза при лечении диафизарных переломов костей. Сформировалось новое направление травматологии – так называемый «биологический» или малоивазивный остеосинтез. Его принципы обговаривались на II Европейском съезде травматологов в Давосе и на III съезде травматологов Центральной Европы в Амстердаме [9]. Основной задачей его является достижение фиксации отломков без нанесения дополнительной травмы мягким тканям в зоне перелома.
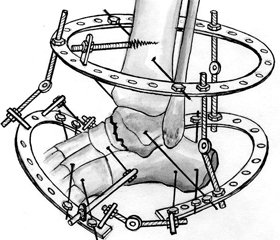
Один из способов его реализации – использование аппаратов внешней фиксации. Группа английских авторов проводили регистрацию смещения отломков голени при лечении АВФ Dinamik Axial Fixator, во время чего выяснилось, что присутствие перемещения отломков один относительно другого в пределах 0,85–1,25 мм не приводило к нарушению процесса сращения [8].
Максимальное сохранение целостности мягких тканей, иннервации, периостального кровоснабжения, время операции являются очень важными для оптимизации процесса заживления перелома и уменьшения вероятности возникновения осложнений [9].
Нарушение микроциркуляции оказывает неблагоприятное влияние на процесс репаративного остеогогенеза, особенно при значительном разрушении костных и мягкотканых структур с отслоением периоста, применением массивных имплантатов (интрамедуллярный остеосинтез, накостный остеосинтез полноконтактными пластинами). При уменьшении микроциркуляторного снабжения кислородом незрелого регенерата скелетогенная ткань дифференцируется в волокнистый или гиалиновый хрящ [9, 10].
Успех в лечении диафизарных переломов костей может обеспечить только правильное понимание сути процесса репаративного остеогенеза, механизмов действия на него факторов различных уровней, а также применения адекватной комплексной лечебной тактики с мониторингом процессов репарации до полного восстановления структурно функциональных характеристик костной ткани в зоне повреждения. Это доказывает наиболее правильную, патогенетически обоснованную травматологическую тактику лечения пострадавших с изучаемыми переломами [10, 11].
Отсутствие осевой нагрузки приводит к утрате костной массы и усилению процессов резорбции в связи с адаптивным ремоделированием костных структур, что можно рассматривать как один из механизмов развития остеопенических изменений в костях [12].
Материал и методы
За период с 2005 по 2007 год в отделении травматологии КП «Городская клиническая больница № 8» проходили лечение 217 пациентов с переломами длинных трубчатых костей нижних конечностей различной локализации и возникших в результате различных механизмов воздействия. Так, с переломами бедренной кости было 85 человек, костей голени - 133.
Открытые переломы длинных костей нижних конечностей за указанный период времени отмечены у 42 (19,4%) больных, закрытые - у 175 (80,6%). Подавляющее количество пострадавших - 141 человек - составили группу пациентов наиболее трудоспособного возраста (от 21 до 60 лет).
Результаты и обсуждение
Мужчин было 135 человек (62,2%), женщин 82 (37,8%). Левая сторона повреждалась в 116 случаях (53,5%), правая - в 101 (46,5%). Производственные травмы являлись причиной диафизарных переломов у 23 пострадавших, бытовые - у 117. ДТП стало причиной повреждения у 77 больных. У подавляющего числа пациентов, с учётом вышеизложенного, в сроки от 2 до 72 часов, применялся метод внеочаговой чрескостной фиксации отломков (133 больных (61,3%)). Интрамедуллярный остеосинтез переломов бедра являлся методом выбора в 5 случаях (2,3 %). Если применить АВФ не представлялось возможным, использовались традиционные методы лечения, такие как скелетное вытяжение или одномоментная ручная репозиция перелома с последующей гипсовой иммобилизацией сломанной конечности в соответствии с общепринятыми стандартами (36,4 %). Консолидация переломов явилась исходом лечения у всех пострадавших. Сроки фиксации в аппарате составили в среднем 118 дней при лечении переломов бедра и 98 дней при лечении переломов голени. Осложнения в виде замедления процессов остеорепарации отмечено у 12 больных. Локальные флеботромбозы голени имели место у 2 больных, компартмент-синдром - у 1. У него же имела место травматическая болезнь с осложнением - перфорацией острой язвы желудка, осложнившейся острым желудочно-кишечным кровотечением, которое удалось купировать после хирургического вмешательства. Травматический остеомиелит - у 2 пациентов. Неправильно консолидированный перелом голени наблюдался у 1 больного, бедра - у 7. I группа инвалидности была определена решением межрайонной МСЭК 2 пациентам с переломами обоих бедер и одной голени , II группа – 112-ти. Отдалённые результаты лечения изучены у 173 пациентов (79,7%). Исходы лечения переломов длинных костей нижних конечностей оценивались в соответствии с положениями приказа МОЗ Украины № 41 от 30.03.1994 г. Неудовлетворительными были признаны результаты у 7 (4%).
Выводы
Оптимальным методом фиксации переломов длинных костей нижних конечностей является использование аппаратов внешней фиксации. Наиболее логично применение его в кратчайшие сроки после травмы, что облегчает репозицию отломков и позволяет больным сохранять стереотип обычной нагрузки на повреждённый сегмент.
1. Пастернак В. Н., Оксимец В. М., Магомедов А. Ю., Винокуров С. А. Нарушение репаративной регенерации с позиций практики остеосинтеза // Травма.- Том 5, № 4.- С. 385-389.
2. Рубленик І. М., Стебліна К. В., Зінченко А. Т., Шайко-Шайковський О. Г. Експерементальні шляхи оцінки ефективності біотихнічних систем остеосинтезу // Травма.- 2006.- Том 7, № 3.- С. 411 – 415.
3. Ролик О. В., Засаднюк И. А. // Ортопедия, травматология и протезирование.- 2005.- № 2.- С. 61 – 64.
4. Тяжелов А. А., Михайлов С. Р., Суббота И. А., Рами М. А. Абу Хамди Самара Биомеханические исследования механических свойств жесткой и упруго – стабильной моделей остеосинтеза // Ортропедия, травматология и протезирование.- 2003.- № 2.- С.61 – 66.
5. Анкин Н. Л., Король С. А., Анкин Л. Н., Денисенко В. Н., Бурлука В. В. Лечение переломов бедренной кости у пострадавших с сочетанной травмой // Травма.- Том 4, № 2.- С.185- 188.
6. Бэц Г. В., Островерх С. А., Бэц В. Г. К вопросу о влиянии жёсткости внешней фиксации костных отломков на формирование и перестройку регенерата (концептуальная модел) // Ортропедия, травматология и протезирование.- 2001.- № 4.- С.91 – 92.
7. Бекчанов С. З., Назамхаджаев Ф. М., Мирджалилов Ф. Х. Некоторые современные аспекты ди агностики и лечения полифокальных и оскольчатых переломов длинных костей // Ортропедия, травматология и протезирование.- 2005.- № 1.- С. 130 – 133.
8. Попсуйшапка О. К., Дубас В. І. Рухомість відламків при функціональному лікуванні переломів кісток гомілки зовнішнім апаратом // Орттопедия, травматология и протезирование.-2001.- № 1.- С.36 – 39.
9. Корж Н. А., Горидова Л. Д., Дедух Н. В., Романенко К. К. Репаративная регенерация кости: современный взгляд на проблему. Медикаментозные препараты, оптимизирующие репаративный остеогенез // Ортопедия, травматология и протезирование.- 2006.- № 3.- С. 85 – 92.
10. Корж Н. А., Горидова Л. Д., Романенко К. К. Репаративная регенерация кости: современный взгляд на проблему. Локальные факторы, влияющие на заживление перелома // Ортопедия, травматология и протезирование.-2006.- № 3.- С. 99 – 105.
11. Климовицкий В. Г., Худобин В. Ю., Пастернак В. Н., Прудников Ю. В. Принцип оптимизации в лечении диафизарных переломов голени // Ортопедия, травматология и протезирование.-2002.- № 4.- С. 101 – 103.
12. Золотова–Гайдамака Н. В. Структурні перебудови в кістковій тканині й остеоцитах в умовах зниження опорного навантаження // Ортопедия, травматология и протезирование.-2008.- № 3.- С. 77 – 79.