Журнал «Травма» Том 11, №2, 2010
Вернуться к номеру
Місцеве хірургічне лікування гострого гематогенного остеомієліту та гнійного кокситу в дітей до трьох років
Авторы: О. Кулик - Львівський національний медичний університет імені Данила Галицького, Львів, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Для діагностики й моніторингу проведених лікувальних заходів при гострому гематогенному остеомієлите й кокситі в дітей важливе значення має пункція вогнища патологічного процесу з визначенням внутрішньокісткового (суглобного) тиску й обстеження пунктата. Критерієм тривалості місцевого лікування або видалення дренажу були клінічні, лабораторні й променеві тести інтенсивності або стабілізації й стихання запалення, також особливості цитології, бактеріології й біохімії, а так само характер промивного розчину, тривалість припухлості, контрактури суглоба, загальна й місцева температурна реакція.
Для диагностики и мониторинга проведенных лечебных мероприятий при остром гематогенном остеомиелите и коксите у детей важное значение имеет пункция очага патологического процесса с определением внутрикостного (суставного) давления и обследование пунктата. Критерием продолжительности местного лечения или удаления дренажа были клинические, лабораторные и лучевые тесты интенсивности или стабилизации и стихания воспаления, также особенности цитологии, бактериологии и биохимии, а так же характер промывного раствора, длительность припухлости, контрактуры сустава, общая и местная температурная реакция
For the diagnosis and treatment monitoring of acute hemateogenous osteomyelitis and coxitis in children punction of the center of infection is very important together with measurement of intra bone (joint) pressure and analysis of the punction material. Time criteria of local treatment or drain removal were clinical, laboratory and beam test of intensity, stabilization or abatement of in-flammation, also specification of cytology, bacteriology and biochemistry, and the chemical characteristic of irrigation solution, time of present swelling, joint contracture, body temperature or local temperature reaction.
гострий гематогенний остеомієліт, коксит, діагностика, пункція
острый гематогенный остеомиелит, коксит, диагностика, пункция
acute hemateogenous osteomyelitis, coxitis, diagnosis, punction
Надзвичайно важливе значення у верифікації діагнозу гострого гематогенного остеомієліту (ГГО) відіграє пункція вогнища патологічного процесу з визначенням внутрішньокісткового (суглобового) тиску та дослідження пунктату [1,3,6-8].
Вивчення внутрішньокісткового (ВКТ) та внутрішньосуглобового тиску (ВСТ) дозволяє виявити наявність запалення. Експрес-діагностика стану рН та його моніторинг є тестом наявності ГГО або кокситу і, у відомій мірі, активнoстi гнійно-запального процесу та ефективності своєчасного лікування [4,9].
Неоціниме значення має бактеріологічне дослідження та цитологія пунктату [5,7,8]. По- перше, цитологічний і бактеріологічний аналізи дозволяють диференціювати гнійний (ГК) і катаральний коксит (КК). Загальна клінічна, лабораторна і променева диференційна діагностика даних форм кокситу утруднена і недостатньо точна, а лікування відрізняється достатньо суттєво. По-друге, з врахуванням бактеріологічного дослідження проводиться антибактеріальна терапія препаратами, до яких є чутлива занесена мікрофлора. По-третьому, моніторинг вищевказаних тестів (клітинний склад, рН, мікрофлора) пунктату дозволяє оцінити в режимі реального часу ефективність терапії і таким чином, при необхідності, внести відповідні корективи.
Матеріал та методи
Під внутрішньовенною загальною анестезією каліпсолом або місцевим знеболенням у ділянці, в якій запідозрене гнійно-запальне ураження кістки (найбільш болюча при перкусії), під контролем УЗД вводили голку власної конструкції, подібну голці К.П.Алексюка [2] (кінець голки вводили в медіальну стінку протилежного кортикального шару, бокові отвори при цьому розташовувалися в кістково-мозковій порожнині). У випадках підозри на піднадкісний гнійний абсцес під контролем УЗД проводили пункцію саме цієї ділянки. Про наявність запального вогнища, стадії розвитку патологічного процесу судили за величиною внутрішньокісткового тиску та характером отриманого з голки вмісту. Якщо з голки, яка була введена у кістково-мозковий канал, отримували гній або мутний серозно - кров'янистий вміст під тиском, діагноз ГГО вважали верифікованим. Для визначення повноцінності декомпресії в кістковому вогнищі ВКТ вимірювали за допомогою раніше введеної голки та додаткових голок, введених дистальніше (проксимальніше), медіальніше (латеральніше) на 1 - 2 см від первинної, яка була введена в центр вогнища під контролем УЗД або рентгенографії з інтервалом перед та після пункції. Розташування та кількість голок (1 - 4) визначалися в залежності від первинної рентгенологічної картини, топіки вогнища, його величини та точності введення первинної голки в центр вогнища. Голка (або голки), з якої виділялася чиста кров, ВКТ не був підвищеним, була припустимою за межами внутрішньокісткового вогнища патологічного процесу. Якщо при пункції не було виявлено підвищення ВКТ та виділення вмісту, характерного для запального процесу, то діагностика уточнювалася на основі визначення рН, біохімічного, цитологічного та бактеріологічного досліджень пунктату. Дослідження пунктату проводилося завжди, оскільки воно має не тільки діагностичне, але й моніторингове значення, характеризує динаміку процесу та ефективність лікування, що проводилося. З урахуванням цих даних при необхідності коригували за кібернетичним принципом зворотного зв'язку.
Аналогічним чином здійснювали пункцію кульшового суглоба (КС). Однак тут пункція та контроль положення голки, повноти евакуації здійснювався УЗД (переднім доступом) та багатофакторний моніторинг пунктату мав важливе значення для проведення лікування. РН-метрію кісткового мозку проводили за методом Ніколаєвої – Бушанської [176]. Отриманий з кістки або суглоба пунктат у кількості 1,0-1,5 мл поміщали в конусну пробірку, центрифуговали при 3000 об/хв. протягом 10 хв. За допомогою автоматичних аналізаторів “ABL 330 Acid-Base-Laboratory” та “Clinitek-50” визначали рН отриманої центрифугатної рідини.
В залежності від особливостей місцевого лікування хворі були розподілені на дві групи.
У групі порівняння (149 хворих) лікування проводилося традиційно, період спостереження з 2001 по 2003 рік. Основним методом лікування була пункція голкою вогнища у кістці, пункція суглоба та введення антибіотиків. Локалізація вогнища визначалася на підставі рентгенографії. Виконання пункції було однотипним як у новонароджених так і дітей грудного та молодшого віку.
З 2003 року нами був застосований новий підхід до лікування, з використанням розробленої власної методики місцевого лікування, 228 хворих (дослідна група). При надходженні пункція м'яких тканин, метафіза ураженої кістки та суглоба проводилася всім хворим. Для вимірювання ВКТ та ВСТ ми використовували апарат для виміру підфасціального тиску “Stryker Intra-Compartmental Pressure Monitor System” (рис.1).
Результати та обговорення
При використанні вказаних автоматичних аналізаторів були отримані односпрямовані за динамікою показники рН центрифугатної рідини – при ГГО у всіх випадках спостерігався достовірний зсув рН у лужну сторону, який збільшувався з давністю патологічного процесу та зменшувався в процесі ефективного лікування.
Вже в ранній термін розвитку КК або ГК внаслідок внутрішньосуглобової гіпертензії розвивається болюча рефлекторна, а потім і артрогенна контрактура суглоба. Ми вважаємо, що болюча рефлекторна контрактура теж обумовлена саме підвищенням тиску, оскільки була доведена наявність у синовіальній оболонці барорецепторів. За нашими даними, ВСТ при гнійному кокситі відрізняється несуттєво і досягає 80-110 мм водн. ст, а при реактивному серозному – 80-100 мм водн. ст. Тиск залежить не від характеру внутрішньосуглобової рідини, а від її кількості та еластичності або ригідності капсули суглоба.
При гострому остеомієліті ВКТ коливався від 100 до 200 мм водн. стовпа, при нормальному ВКТ - до 60-80 мм водн. стовпа. Ми переконалися в вірогідності отриманих результатів у випадках, коли підозра на ГГО або КК (ГК) не підтвердилася в 11 дітей, які не увійшли, звичайно, у дане обстеження, тобто ми практично проводили пункцію здорової кістки. Тобто у цих 11 випадках пункція була діагностичною, а не лікувально-діагностичною, як у всіх інших випадках. Ми не проводили діагностичних пункцій здорового кульшового суглоба, оскільки клінічні й сонографічні симптоми артриту є достатньо яскравими та достовірними, та якщо їх не було, не було потреби проводити пункцію.
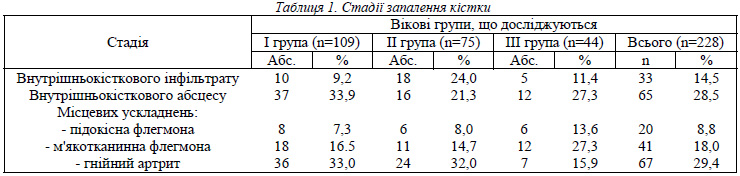
Вирішальне значення у виборі того або інакшого способу лікування мало визначення стадії запалення кістки (внутрішньокісткового інфільтрату або абсцесу) або наявність місцевих ускладнень, у тому числі КК або ГК (табл.1). Для новонароджених більш характерним було пізнє надходження у хірургічний стаціонар, ніж дітей у віці старше одного місяця й до 3-х років. Частіше за все діти надходили у стадії внутрішньокісткового абсцесу або навіть вторинного ГК. Це пояснюється тим, що вони лікувалися 5-15 діб у відділенні патології новонароджених або загальнопедіатричному і тільки за відсутності ефекту переводились у дитячі хірургічні відділення. Діти грудного віку та у віці до 3-х років надходили дещо раніше, близько третини – на стадії внутрішньокісткового інфільтрату.
Місцеве лікування диференціювалося також у залежності від ВКТ, характеру отриманого вмісту та визначення типу ураження та стадії запалення.
На стадії внутрішньокісткового інфільтрату, коли у пунктаті був відсутній гнійний вміст, ми обмежувалися евакуацією 0,5-1 мл серозногеморагічного вмісту з метою декомпресії та внутрішньокістково вводили разову дозу антибіотику.
При наявності реактивного серозно-фібринозного запального випоту та ВСТ більше 80 мм вод. стовпа в кульшовому суглобі після пункції з евакуацією та промиванням додатково у порожнину суглоба встановлювався дренажний катетер.
При наявності гнійного запалення у КС після евакуації вмісту аналогічним чином встановлювали у порожнину суглоба відкритий катетер-дренаж з наступним фракційним промиванням розчином антисептиків, рН-активних речовин та антибактеріальних препаратів. Звичайно, двічі на добу вимірювався ВСТ, один раз на 2 доби проводили визначення рН, мікроскопічне, бактеріоскопічне, біохімічне дослідження та посів випоту з визначенням чутливості до антибіотиків, УЗД КС, дослідження крові та сечі. У залежності від динаміки показників активності, стабілізації або прогресування гнійно - запального процесу вносилися корективи у місцеве лікування.
У дітей у віці старше 1-го року з ГГО ПКСК в як альтернатива використовувалася черезшкірна остеоперфорація метафіза з підведенням дренажної перфорованої трубки та наступним проточним або фракційним промиванням антибактеріальними речовинами.
При гострому остеомієліті на стадії місцевих гнійних ускладнень лікувальна тактика визначалася не тільки внутрішньокістковим вогнищем (вогнищами), але й гнійно-запальним процесом у м'яких тканинах, а головне - наявністю КК або ГК.
Слід відмітити, що коли запальний процес розповсюджується за межі метафіза (стадія підокісної флегмони, абсцесу або гнійного артриту зі сполученням кісткового вогнища з порожниною суглоба), ВКТ при пункції кістки був нижчим від 100 мм водн. стовпа. Це природно, оскільки гнійно-запальний процес вже не є локалізованим в обмеженому просторі. Тому до зниження ВКТ ми підходили дуже уважно в залежності від інших показників (клініка артриту, УЗД, лабораторні показники). Тобто зниження ВКТ могло свідчити як про зниження активності гнійно-запального процесу у вогнищі, так і про його розповсюдження з порушенням попередньої межі. Разом з тим слід пам'ятати, що вогнища бувають множинними і вихід у м'які тканини одного вогнища не знижує ВКТ у іншому та/або у КС, і тим більше не виключає можливість розповсюдження на суглоб. Ми спостерігали 3 таких випадки. Природно, місцево лікувати необхідно всі вогнища, і не завжди однаково, оскільки і їхні параметри, і локалізація різні, а головне - не завжди співпадає стадія. На стадії м'якотканинної або підокісної флегмони проводилося розсічення м'яких тканин з окістям та з окремого невеликого розрізу, розташованого дистальніше, проводилася дренажна трубка для внутрішньовогнищевого проточного або періодичного промивання та введення антибіотиків.
Дітям дослідної групи робилось черезшкірне проведення дренажної трубки спеціальною товстою голкою та здійснювався постійний лаваж. При високому ВКТ, вищому за 120 мм водн. стовпа, у стадії внутрішньокісткового абсцесу в ділянці метафіза наносилися частіше одне або декілька перфораційних отворів під контролем УЗД.
При реактивному серозно-фібринозному кокситі встановлювався дренаж для періодичного промивання.
На стадії вторинного гнійного кокситу в суглоб вводилася дренажна трубка з боковими отворами та налагоджувався постіний лаваж розчином антисептиків, рН-коригуючих та антибактеріальних речовин. При поєднанні гнійного кокситу та високого ВКТ в ділянці параартикулярного вогнища, який не прорвався в суглоб, про що свідчило збереження у ньому підвищеного тиску, операцію доповнювали введенням у вогнище метафіза кістки 2-х просвітної голки для фракційного або постійного лаважа кістки та попередження збільшення деструкції та “прорива” вогнища, що на час початку лікування було ізольованим від суглоба, тобто повторного інфікування суглоба.
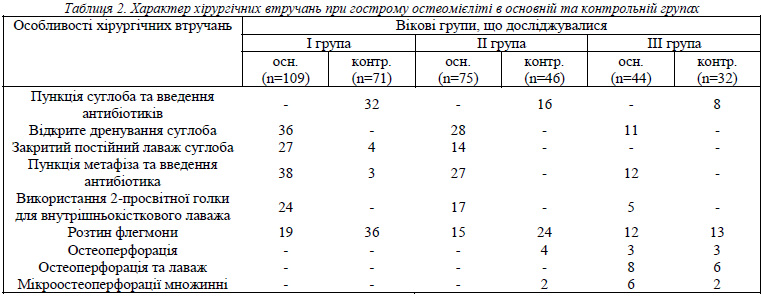
У таблиці 2 наведена характеристика методів хірургічного лікування гострого остеомієліту, яка застосовується нами, в залежності від вікової групи. У контрольній групі, особливо у новонароджених, найбільш часто застосовували комбіноване відкрите лікування вогнищ та артриту, рідше - пункцію суглоба з введенням антибіотиків, розкриття флегмон. У дослідній групі основними методами лікування були закриті пункції метафіза з введенням антибактеріальних препаратів та рання декомпресія суглоба та/або внутрішньокістковий та/або внутрішньосуглобовий лаваж.
Тривалість внутрішньовогнищевого промивання складала 5-8 діб.
Висновки
Критерієм тривалості місцевого лікування або видалення дренажу були клінічні, лабораторні та променеві тести інтенсивності або стабілізації та стихання запалення, також особливості цитології, бактеріології та біохімії й характер промивного розчину, тривалість набряку, контрактура суглоба, загальна та місцева температура.
- Абаев Ю.К. Гнойная хирургия детского возраста : меняющиеся переспективы / Ю.К. Абаев, А.А. Адарченко, М.М. Зафранская //Детcкая хирургия. - 2004. - №6.–С.4– 7.
- Алексюк К.П. Внутриочаговое введение антибиотиков в комплексном лечении острого гематогенного остеомиелита у детей: автореф. дис. на соискание уч. степени канд. мед. наук: спец. 14.00.35 “Детская хірургія” / К.П. Алексюк – Одесса, 1967. – 19 с.
- Барова Н.К. Острый гематогенный остеомиелит у детей (оптимизация диагностики и лечения) / Н.К. Барова, В.А Тараканов, А.Н. Луняка // Современные технологии в педиатрии и детской хирургии: IV Российский конгресс детских хирургов - Москва, 2005. - С. 403-404.
- Беляев М.К. К вопросу о выборе лечебной тактики при метафизарном остеомиелите у детей / М.К. Беляев, Ю.Д. Прокопенко, К.К. Федоров // Дет. хир.–2007.-№4.- С.27-29.
- Гайко Г.В. Віддалені результати лікування дисплазії кульшового суглоба у дітей та підлітків / Г.В.Гайко, Л.П. Кукуруза, В.П.Торчинський // Вісн. Він. нац. мед. уні-ту. – 2007. - №11. – С. 368.
- Диагностика и лечение септических артритов у новорожденных / Г.С. Ханес , И.С. Аксакова , С.И. Бидненко [и др.] // Вісник Вінницького національного медичного університету. – 2007. - №11. – С. 265-267.
- Кукуруза Ю.П. Роль пункційного методу в діагностиці та лікуванні гострого гематогенного остеомієліту кісток кульшового суглобу у дітей / Ю.П.Кукуруза, О.Г.Якименко, В.С. Конопліцький // Шпитальна хірургія. - 2001. - №2. - С. 179.
- Jensen A.G. Staphylococcus aureus bacteremia /A.G. Jensen // Dan. Med. Bull. - 2003. – V.50, №4. - Р. 423- 438.
- Tice A.D. Outcomes of osteomyelitis among patients treated with outpatient parenteral antimicrobial therapy /A.D. Tice, P.A. Hoaglund, D.A. Shoultz // Am. J. Med. - 2003. – V. 114, № 9. - Р. 723-728.
- Tice A.D. Risk factors and treatment outcomes in osteomyelitis / A.D. Tice, P.A. Hoaglund, D.A. Shoultz // J. Antimicrob. Chemother. - 2003. – V. 51, № 5. - Р. 1261-1268.