Журнал «Травма» Том 11, №3, 2010
Вернуться к номеру
Особенности лечения травматического остеомиелита длинных костей у больных после применения различных видов остеосинтеза
Авторы: А.К.Рушай - НИИ травматологии и ортопедии Донецкого национального медицинского
университета им. М. Горького, Донецк, Украина
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
На основе анализа лечения 187 больных с травматическим остеомиелитом выявлены особенности поражения в зависимости от вида остеосинтеза. Индивидуальные особенности являлись информационной базой, на основе анализа которой и вырабатывалась и осуществлялась лечебная (хирургическая и консервативная) тактика лечения.
На основі аналізу лікування 187 хворих з травматичним остеомієлітом виявлені особливості ураження залежно від остеосинтезу. Індивідуальні особливості були інформаційною базою, на основі аналізу якої і вироблялася і здійснювалася лікувальна (хірургічна і консер-вативна) тактика лікування.
On the basis of the analysis of treatment of 187 patients with a traumatic osteomyelitis are revealed features of defeat depending on an osteosynthesis kind. Specific features were information base on the basis of which analysis it was developed and carried out medical (surgical and conservative) treatment tactics.
травматический остеомиелит, лечение
травматичний остеомієліт, лікування
traumatic osteomyelitis, treatment
Проблема лечения травматического остеомиелита после применения различных видов остеосинтеза становится актуальной в последнее время. Бурное развитие травматологии, широкое внедрение новых методик ведет к развитию гнойно-некротических осложнений в высоком проценте случаев. Определение тактики лечения в этих случаях является не однозначным, общепринятым и носит ярко выраженный индивидуальный характер в каждом конкретном клиническом случае.
Целью является выработка оптимальной тактики лечения на основе систематизация особенностей развития гнойно-некротических осложнений при определенных видах остеосинтеза, группировка по основным признакам Задачами исследования является определения характерных особенностей характера воспалительных поражений у пострадавших после различных видов остеосинтеза, определение факторов выработки объема санирующей и пластической составляющих, консервативной терапии.
Материал и методы
Под нашим наблюдением находилось 187 больных с травматическим остеомиелитом, находящихся на лечении в отделении костно-гнойной хирургии Донецкой областной травматологической больницы, у которых ранее применялись различные виды остеосинтеза переломов. Пострадавшие были обследованы. Выявленный характер поражения, индивидуальные особенности являлись информационной базой, на основе анализа которой и вырабатывалась и осуществлялась лечебная (хирургическая и консервативная) тактика лечения.
Результаты и обсуждение
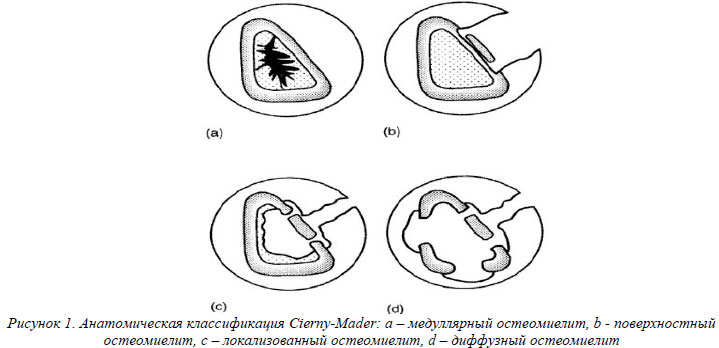
Остеосинтез – один из основных способов оптимизации репаративного процесса при переломах костей. Основными общепринятыми свойствами его должны быть устойчивая фиксация сопоставленных отломков, что делает возможным раннюю нагрузку на конечность. Широкое скелетирование отломков при проведении остеосинтеза ведет к нарушению их питания, травматизация мягких тканей создает условия для развития гнойной инфекции. При этом инфицирование области перелома может происходить не только экзогенно, но при наличии нарушений иммунитета – и экзогенно, из кишечника (транслокация). Все виды остеосинтеза имеют свои свойства и характеристики, показания к применению. Именно они и обуславливают особенности травматического остеомиелита после различных видов остеосинтеза. Общепринятой классификацией, наиболее удобной для характеристики посттравматического остеомиелита, является анатомическая классификация Cierny-Mader (рис.1).
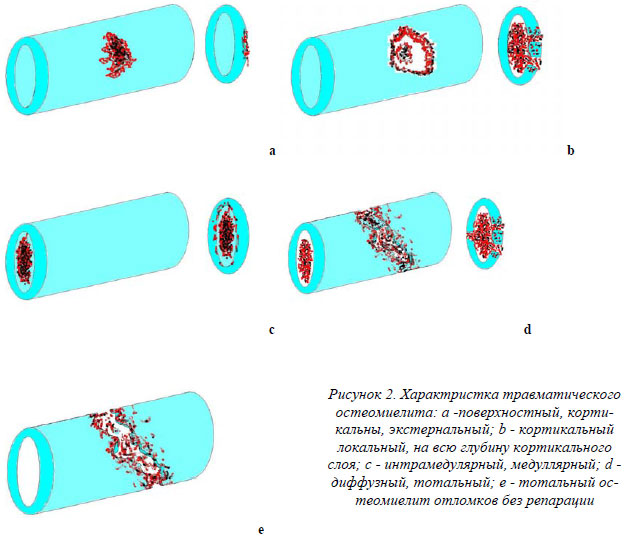
Хирургическим подходом в лечении травматического остеомиелита является радикальная санация, пластика дефектов и восстановление сегмента как органа опоры. В тоже время мы считаем, что при выборе объемов вмешательства в каждом конкретном случае большую роль имеет не только степень поражения кости гнойным процессом, но и перспектива восстановления функции конечности (выраженность репаративных процессов и риск повторного перелома). Предложенная нами характеристика посттравматического остеомиелита базируется на анатомических принципах – степени (распространенности) воспалительного процесса в кости и выраженности репаративных процессов при переломе кости (есть сращение или его нет), риск наступления рефрактур (рис.2).
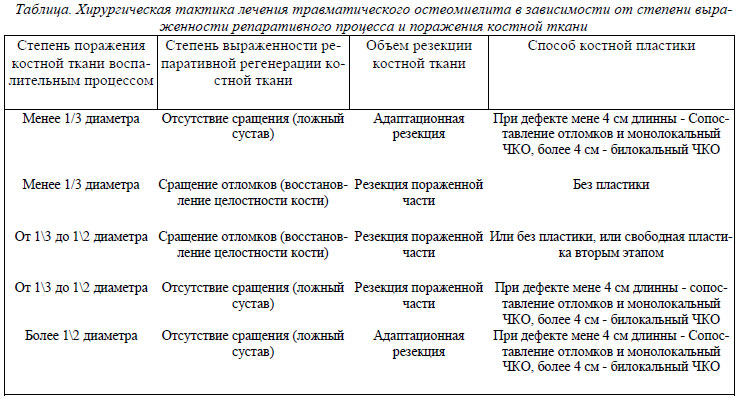
Предложенная характеристика лежит в основе выработки тактики хирургического лечения. Для упрощения и более удобного использования в практике были выделены следующие градации процессов. Степень поражения костной ткани травматическим остеомиелитом делилась на 3 группы: менее 1/3 диаметра, от 13 диаметра до 12 диаметра и более 12 диаметра. Степень репаративной регенерации костной ткани упрощенно делили на отсутствие сращения (ложный сустав) и сращение отломков (восстановление кости). Различные комбинации этих характеристик поражения и выработка хирургической тактики в упрощенном виде представлены в таблице.
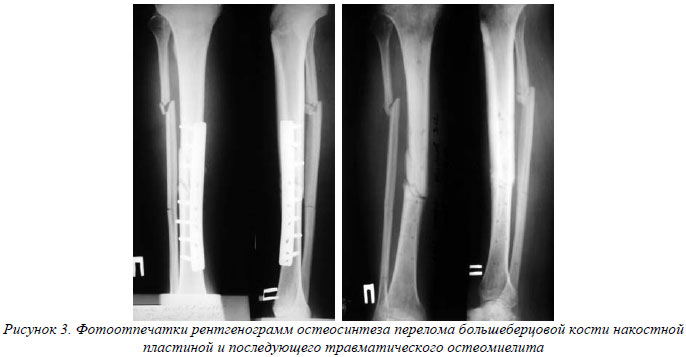
После накостного остеосинтеза воспалительный процесс в кости вызван широким скелетированием, давлением на кость пластины, контактом не всегда однородных металлов пластины и шурупа часто развивается медуллярный остеомиелит вдоль шурупов, зачастую присоединяется и диффузный (рис.3).
Малотравматичным, с редкими осложнениями, является блокируемый остеосинтез - БИОС. Однако выполнение всех технологических требований подразумевает использование специального оборудования и нередко трудно выполнимо в ургентных условиях. Проведение блокируемого интрамедуллярного остеосинтеза после накостного остеосинтеза или внеочаговго чрескостного остеосинтеза (ВЧКО) и развития ложных суставов подразумевает в подавляющем большинстве случаев широкое скелетирование костных отломков, что резко повышает риск развития травматического остеомиелита.
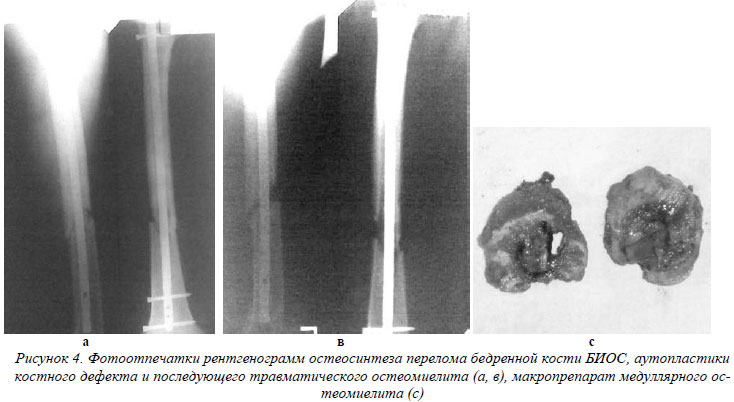
После БИОС остеомиелит зачастую носит характер медуллярного, в области стояния шурупов – локального. При открытом остеосинтезе возможно поражение концов отломков (рис.4).
В 2 случаях остеомиелит развился после аутопластики и в 2 случаях после пластики аллографтом тутопластом. В 1 случае остеомиелит диагностирован после того, как свободно лежащий отломок фиксировался шурупом, еще в одном – серкляжной проволокой.
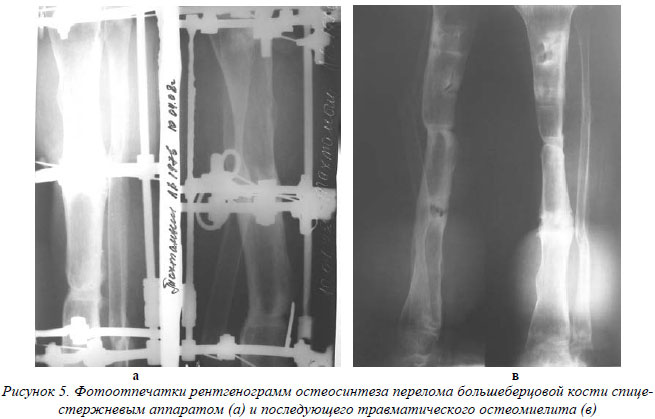
Эти данные дают нам основание говорить о том, что пластика костных дефектов, фиксация костных отломков дополнительными методами при проведении БИОС является достаточно опасной и с высокой долей вероятности может привести к септическому поражению костной ткани. Менее опасным является проведение закрытого штифтования. Остеомиелит после ВЧКО характеризуется локальным (спицевым остеомиелитом), реже остеомиелит концов отломков.
Следует отметить, что помимо вида остеосинтеза характер остеомиелитического процесса был обусловлен и видом перелома (тяжесть повреждения костной и мягких тканей, всего сегмента), а также сочетанными повреждениями и сопутствующими заболеваниями. При одинаковых условиях наиболее травматичным видом остеосинтеза, вызывающим тяжелые формы остеомиелита, является накостный. Самой щадящей является внеочаговая фиксация, в случаях открытых переломов с массивным поражением тканей, тяжелым общим состоянием и при сочетанных повреждениях предпочтительным мы считаем использование спице-стержневых аппаратов.
Направления противовоспалительной терапии и обеспечение репаратиных потребностей осуществлялось следующим образом:
- предшествующая мультимодальная анестезия (спинномозговая анестезия (СМА) Маркаин или проводниковая анестезия, династата (40 мг) с целью премедикации и обезболивания в ближайшем прослеоперационном периоде (через 12 часов);
- антибактериальная терапия в соответствии с выявленной чувситвительностью флоры (сульбактимные антибиотики сульперазон, уназин; фторхинолоны);
- эндотелиопротекторы (пентоксифилин, ГЭКи рефортан, стабизол);
- обеспечение пластических и энергетических потребностей (аминокислоты инфезол, раствор глюкозы, СаД3Никомед форте, поливитамины нейробион, берлитион);
- улучшение реологии, профилактика микротромбозов (цибор, целебрекс);
- детоксикация, десенсибилизация;
- иммуномодуляция (лавомакс).
Выводы
- Наиболее существенными факторами, определяющими объем резекции, а затем и выбор способа костной пластики, является степень поражения костной ткани воспалительным процессом (классификация Cierny-Mader), а так же степень выраженности репаративного процесса.
- Основой комплексной консервативной терапии явилось понимание травматического остеомиелита как синдрома системного воспалительного процесса.
- Использование предложенных подходов позволило достичь положительных результатов у 157 (87,9%) больных с травматическим остеомиелитом.
- Гарячий Є. В. Лікування хронічного травматичного остеомієліту з корекцією тіреоїдного статусу: Дис. ... канд. мед. наук. – К., 2000. – 19 с.
- Никитин Г. Д., Рак А. В., Линник С. А. Хирургическое лечение остеомиелита. – СПб, 2000. – 287 с.
- Cierny G 3rd, Mader JT. Adult chronic osteomyelitis. Orthopedics.1984; 7:1557 -64.
- Зайцев А. Б. Реконструктивно-восстановительное лечение больных стеомиелитом голени \ Автореферат диссертации на соискание ученой степени доктора медицинских наук. Нижний Новгород – 2009, 32 С.
- Urbaán F., Benkő I., Sánta S., Fekete K. Effects of antibiotics useful in osteomyelitis on the granulocyte-macrophag progenitor cells // 6-th European Trauma Congress (Abstracts). – May 16–19, 2004. – Р. 92.
- Schmidt H. Komplikationsmanagement der chronischen Knocheninfektion. – 17 Workshop "Good Clinical Practice" "Septische Chirurgie", 16–17 Dezember 2005, Langenbeck-Virchow-Haus, Berlin und der Aesculap Akademie. – Р. 10.