Журнал «Травма» Том 11, №5, 2010
Вернуться к номеру
Відновна хірургія при порушеннях статико-динамічних функцій шийного відділу і цервікобрахіальних синдромах
Авторы: С.В. Дибкалюк, Г.І. Герцен, В.Ю. Зоргач - Національна медичнаї академія післядипломної освіти імені П.Л. Шупика, Київська міська клінічна лікарня № 8, Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
В роботі проводиться аналіз клінічного перебігу, діагностики і лікування 275 хворих з дегенеративними захворюваннями шийного відділу хребта. За клінічною ознакою хворі були розподілені в залежності від цервікобрахіального синдрому, що домінує. Серед вертебральних та екстравертебральних синдромів найчастішим виявився синдром хребцевої артерії, який мав найбільш несприятливий клінічний перебіг. Для визначення лікувальної тактики найвагоміше значення мали: ультразвукова доплерографія (УЗДГ) судин шиї з ортопедичними пробами, магнітно-резонансна ангіографія (МРТ- ангіографія). Основним методом хірургічного лікування обрана екстравазальна декомпресія хребцевої артерії на певному рівні, який вираховувався за допомогою УЗДГ. Використання мікрохірургічної техніки та прицільної діагностики дало можливість впровадження малоінвазивних способів вертеброгенної екстравазальної декомпресії.
В работе проводится анализ клинического течения, диагностики и лечения 275 больных с дегенеративными заболеваниями шейного отдела позвоночника. По клиническим признакам больные были распределены в зависимости от доминирующего цервикобрахиального синдрома. Среди вертебральных и экстравертебральных синдромов чаще определялся синдром позвоночной артерии, который имел наиболее неблагоприятное клиническое течение. Для определения лечебной тактики наиболее важными инструментальными методами диагностики являлись: ультразвуковая допплерография (УЗДГ) сосудов шеи с ортопедическими пробами, магнитно-резонансная ангиография (МРТ-ангиография). Основным методом хирургического лечения выбрана экстравазальная декомпрессия позвоночной артерии на определенном уровне, который высчитывался с помощью УЗДГ. Использование микрохирургической техники и прицельной диагностики дало возможность внедрения малоинвазивных способов вертеброгенной экстравазальной декомпрессии.
The analysis of clinical manifestations, diagnostics and treatment of 275 patients with degenerative pathology of cervical spine was performed in this work. Based on clinical signs, patients were divided due to main dominant cervico-brahial syn- drome. Among vertebral and exstravertebral syndromes, the vertebral artery syndrome was the most frequent and had not propitious course. The main important diagnostic methods, necessary for definition of indications for surgery, were: ultra- sound dopplerography (USD) of cervical vessels with orthopedic probes, magneto-resonance angiography (MRJ- angiogra- phy). The main surgical method was extravessel decompression of vertebral artery on necessary level, which was calculated with the help ob USD. Using of microsurgical techniques and the target diagnostics, we created the possibility to establish the minimally invasive methods for vertebrogenic extravessel decompression.
хребцева артерія, цервікобрахіальний синдром, доплерографія, шийний відділ хребта.
позвоночная артерия, цервикобрахиальный синдром, допплерография, шейный отдел позвоночника.
vertebral artery, cervico-brahial syndrome, dopplerography, cervical spine.
В боротьбі сучасної медицини за покращення якості життя все більша увага прикута до лікування патології опорно- рухового апарату (ОРА). Всесвітня організація охорони здоров'я оголосила 2000-2010 роки десятиріччям боротьби з кістково-суглобовою патологією, серед якої на рівні з остеопорозом та проблемами вертеброгенного больового синдрому найважливіше місце посідають порушення статико-динамічних функцій ОРА з причини їх високої розповсюдженості та інвалідності [1,4-6].
У структурі первинної інвалідності серед населення України захворювання ОРА посідають 3-тє місце, причому показник цієї інвалідності має тенденцію до зростання [4,6]. Захворювання ОРА перш за все призводять до виникнення неадекватного рухового стереотипу. Оскільки зміни рухового стереотипу спостерігаються в усіх ланках біокінематичного ланцюга "хребет- кінцівки", то ускладнення можуть локалізуватись в її самих різних відділах, іноді на значній відстані від ураженого відділу хребта [1, 5]. Первинний вихід на інвалідність у хворих з вертеброгенною патологією становить 71-74%. Це дорівнює 15-17% від усіх хворих, які визнані інвалідами [4].
Дегенеративні захворювання шийного відділу хребта, які треба виділити серед захворювань ОРА, безпосередньо сприяють виникненню гемодинамічних порушень у вертебро-базилярному басейні в разі екстравазальної компресії у вертебро- базилярній системі [10, 12, 13]. На сьогоднішній день найбільш вивченим є синдром хребцевої артерії, що зустрічається в 42-50 % випадків остеохондрозу шийного відділу хребта. Роль вертеброгенних розладів артеріального і венозного мозкового та спінального кровотоку в походженні, перебігу патології ОРА тривалий час недооцінювалось і до теперішнього часу ці порушення часто не розпізнаються [3, 8, 9, 11, 13].
Мета - визначити патогенетично обґрунтований підхід в діагностиці та хірургічному лікуванні хворих з клінічно підтвердженими цервікобрахіальними синдромами остеохондрозу шийного відділу хребта і позиційною компресією хребцевої артерії внаслідок порушень ОРА.
Матеріал і методи
В роботі проведений клінічний аналіз результатів діагностики і хірургічного лікування 275 хворих віком від 32 до 67 років (138 чоловіків, 137 жінок) з клінічно підтвердженими цервікобрахіальними синдромами остеохондрозу шийного відділу хребта. Всі хворі пройшли клініко- неврологічне та ортопедичне обстеження безпосередньо після звернення і в динаміці, на тлі консервативного лікування, перед і після хірургічного втручання, після виписки із стаціонару, через 3, 6 міс., 1-2 роки. Інструментальне обстеження включало наступні методи:
- рентгенографія шийного відділу хребта з функціональними пробами та виведенням міжхребцевих отворів з метою визначення форамінальної компресії (275 хворих);
- електронейроміографія (ЕНМГ) плечового сплетіння, надлопаткового, променевого, ліктьового, серединного нервів, східчастих, дельтоподібних, надосних, трапецієподібних, малих грудних м’язів у хворих з цервікомембранальними (рефлекторними, компресійними), нейротрофічними, вторинними компресійними синдромами (95 хворих);
- магнітно-резонансна томографія (МРТ) голови, шийного відділу хребта з метою визначення структурних змін головного мозку, викликаних хронічним порушенням мозкового кровообігу, та наявності стенозу хребетного каналу або диск-радикулярного конфлікту (275 хворих);
- ультразвукова доплерографія (УЗДГ) судин шиї в триплексному режимі з функціонально-динамічними пробами з метою визначення позиційних змін кровотоку в брахіоцефальних артеріях, викликаних порушенням ОРА (275 хворих);
- ультразвукова діагностика (УЗД) м'язів шиї в ділянці позиційної компресії хребцевої артерії з метою визначення ролі м’язового фактора в тунельній позиційній компресії хребцевих артерій у хворих з цервікобрахіальним нейроваскуляторним синдромом хребцевої артерії (126 хворих);
- магнітно-резонансна ангіографія (МРА) судин шиї з метою визначення аномалій відходження хребцевих артерій та особливостей входження в канал поперечних відростків (126 хворих з дистонічним синдромом хребцевої артерії);
- мультизрізова спіральна комп'ютерна томографія (МСКТ) шийного відділу хребта, включаючи обстеження судин шиї та кістково-м'язового апарату шийного відділу хребта (проводилась у 51 хворого з синдромами східчастих м’язів, синдромом малого грудного м’яза та лопатково- реберним синдромом) з метою визначення можливої компресії підключичних артерій, особливостей розташування І ребра, додаткових ребер (при наявності);
- мультизрізова спіральна комп'ютерна томографія (МСКТ) внутрішньочерепних судин, що утворюють вілізієве коло (анастомотичне коло магістральних артерій в основі головного мозку) з метою визначення сторони з мінімальними компенсаторними можливостями кровотоку у вертебробазилярній системі при позиційній компресії хребцевих артерій (126 хворих з синдромом хребцевої артерії).
Спондилограми шийного відділу хребта виконувались в косих (45°) і напівкосих проекціях. Спондилограми в 3/4 проекціях проводилися за встановленою методикою [2], виконувались на однаковій від трубки відстані (100 см).
Рентгенограми піддавалися рентгенометричному дослідженню за відомою методикою та методикою, запропонованою колективом авторів інституту патології хребта і суглобів ім. професора М.І. Сітенка АМН України (м. Харків) [7]. Оцінювались: форма заднього краю півмісяцевого відростка, індекс висоти заднього краю півмісяцевого відростка, що дорівнює відношенню висоти заднього краю півмісяцевого відростка до висоти міжхребцевого отвору, остеофіти суглобового відростка, остеофіти півмісяцевого відростка, поперечний розмір міжхребцевого отвору, поперечний розмір верхнього і нижнього поверху міжхребцевого отвору, вертикальний розмір міжхребцевого отвору.
УЗДГ судин шиї в триплексному режимі проводилась лінійним датчиком з частотою 7,5 МГц в прямому положенні голови, обертанні, нахилі, різних функціональних положеннях верхніх кінцівок. Обстеження проводили додатково перед хірургічним втручанням за умови неефективності консервативного лікування і перебігу клініки вертебро-базилярної недостатності, що прогресує.
При виконанні УЗД м'язів намагалися вирішити такі завдання: наявність або відсутність пошкоджень м'язів, наявність або відсутність зон перебудови м'язів (фіброз, некроз, жирова перебудова), визначення амплітуди скорочення м'язів за реєстрацією переміщення зони сухожильно-м'язового переходу. Як відомо, скелетні м'язи мають фіброзно-адипозну сітку між м'язовими волокнами, яка при УЗД проявляється ехогенними лініями. Ехогенність м'язів зменшується під час їх ізометричного скорочення. На поперечному зображенні перетин перимізія дає картину ніжних точкових ехосигналів, розкиданих на всій ділянці гіпоехогенної основи. Під час скорочення м'яза УЗД демонструє зміни форми м'яза і реорієнтацію волокон на поздовжніх зображеннях [8]. УЗД підлягали передні східчасті м'язи як найбільш доступні для обстеження та які мають відношення до міотеногенної компресії хребцевої артерії, рівень якої визначався за допомогою УЗД судин шиї в триплексному режимі.
Інструментальні обстеження проводились безпосередньо після надходження хворих з остеохондрозом шийного відділу хребта і наявністю цервікобрахіальних синдромів, а також в динаміці - через 3, 6 місяців, 1 рік.
Хірургічні втручання проводились за умови неефективності консервативного лікування в разі прогресуючого клінічного перебігу захворювання протягом 6-8 місяців після надходження в залежності від швидкості посилення клініки вертебро- базилярних порушень. Операції проводились під мікроскопом із збільшенням у 3-5 разів, використанням мікрохірургічної техніки. Поперечний відросток виділявся на рівні максимальної компресії, визначеному за допомогою ультразвукового триплексного сканування. Якщо рентгенологічно, на цьому рівні був відзначений остеофіт унковертебрального сполучення, операція полягала в резекції медіальної ділянки поперечного відростка та видаленні унковертебрального екзостозу за допомогою долота і кусачок Smith-Ferris-Kerrison з товщиною нижньої губи 1 мм. Якщо рентгенологічно, на рівні компресії хребцевої артерії спостерігалися явища міжсуглобового артрозу з екзостозом в бік поперечного каналу, операція полягала в резекції переднього горбка поперечного відростка та кістки, що утворює бокову стінку поперечного отвору, після чого проводилась резекція екзостозу на задній стінці поперечного отвору. Термін спостереження хворих – 1-2 роки після хірургічного лікування.
Статистичну обробку результатів хірургічних втручань проводили з використанням стандартних методів варіаційної статистики.
Для цього за результатами клінічного перебігу та змін об’ємного кровотоку в динаміці післяопераційного періоду хворі були розподілені на три групи:
І – хворі, у яких відзначений регрес позиційної динамічної компресії хребцевих артерій та основної клініки у вигляді цервікобрахіальних синдромів остеохондрозу шийного відділу хребта в термін до 3 місяців;
ІІ – хворі з терміном регресу до 1 року; ІІІ- хворі з відсутністю повного регресу.
При визначенні ефективності хірургічних втручань в кожній з трьох груп хворих вимірювались показники об’ємного кровотоку в хребцевій артерії на боці максимальної компресії в прямому положенні голови, коли об’ємний кровотік в артерії найбільший (Vmax), та після повороту голови, коли показники об’ємного кровотоку зменшуються (Vmin). Оцінка показників проводилась на тлі консервативного лікування та через 3 місяці після операції. Різниця (Vmax–Vmin) між показниками об’ємного кровотоку в прямому положенні та при обертанні голови визначена як коливання об’ємного кровотоку (∆V). Зменшення величини ∆V(%) в післяопераційному періоді свідчило про ефективність хірургічного втручання.
Результати та обговорення
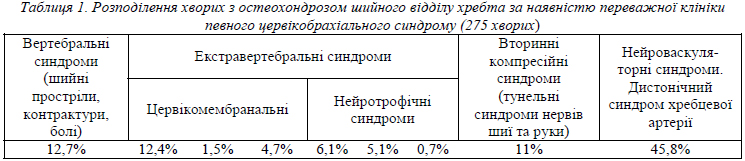
В результаті ортопедичного та неврологічного обстеження хворі були розподілені в залежності від переважної клініки того чи іншого цервікобрахіального синдрому. Слід зазначити, що розподілення хворих за клінічною ознакою мало відносний характер, оскільки ознаки декількох умовних цервікобрахіальних синдромів могли спостерігатись у одного хворого. Крім того, всі хворі мали ті чи інші прояви синдрому хребцевої артерії. За наявністю переважної клінічної картині певного цервікобрахіального синдрому хворі були розподілені наступним чином:
І. Вертебральні синдроми:
- шийні простріли,
- болі,
- контрактури (всього 35 хворих).
ІІ. Екстравертебральні синдроми:
- Цервікомембранальні (рефлекторні, компресійні):
- синдром переднього, середнього східчатого м'яза (34 хворих),
- синдром малого грудного м'яза (4 хворих),
- лопатково-реберний синдром (13 хворих).
- Нейротрофічні синдроми:
- синдром плече-лопаткового періартрозу (адгезивного капсуліту плечового суглоба), в т.ч. тендиноз сухожилка надосного м'яза (17 хворих),
- синдром "плече-кисть" (14 хворих),
- епікондильоз, стилоїдоз ( 2 хворих).
- Вторинні компресійні (тунельні синдроми нервів шиї та руки):
- синдром великого потиличного нерва (19 хворих),
- синдром надлопаткового нерва (5 хворих),
- пронаторно-медіанусний синдром (2 хворих),
- ліктьовий компресійний синдром (1 хворий),
-компресійний синдром променевого нерва на передпліччі (2 хворих),
- синдром зап'ясткового канала (1 хворий),
-зап'ястковий синдром компресії глибокої долонної гілки ліктьового нерва у гороховидної кістки (хворих не було).
- Нейроваскуляторні синдроми:
- дистонічний синдром хребцевої артерії (126 хворих) (табл. 1).
Різноманітні клінічні прояви порушень ОРА, що спостерігались у наших хворих, були обумовлені щільною анатомічною та фізіологічною близькістю вертебральних артерій з рухливими кістково-м'язово- фасціальними структурами шийного відділу хребта, спільною іннервацією дисків, суглобів та самої артерії, наявністю широкої наявності на цервікальному рівні симпатичних утворень, включаючи шийний симпатичний ланцюг, хребцевий нерв та періартеріальне сплетіння. Іритація паравертебральних симпатичних структур може супроводжуватись вазоспазмом не тільки в вертебро-базилярному, але й у каротидному басейні, що значно поширює поліморфізм клінічного синдрому, який прийнято позначати терміном "синдром хребцевої артерії".
При проведенні УЗДГ судин шиї в триплексному режимі відзначені 3-10- кратні зміни показників об'ємної швидкості кровотоку в хребцевих артеріях в залежності від положення голови та верхніх кінцівок, у 82,2 % хворих. Серед них можна виділити хворих з переважною клінікою вертебральних та екстравертебральних (цервікомембранальних та нейроваскуляторних) синдромів (212 хворих 77,1%) та хворих з синдромом "плече-кисть" (14 хворих – 5,1%).
У хворих з нейротрофічними синдромами адгезивного капсуліту плечового суглоба (17 хворих – 6,2%) та епікондиліту (2 хворих – 0,7%), з вторинними компресійними синдромами (11 хворих – 4%) при проведенні УЗДГ в триплексному режимі і одномоментних ортопедичних пробах спостерігалось зниження кровотоку в іпсілатеральній (щодо ураженої кінцівки) хребцевій артерії при 2-3- кратних змінах об’ємного кровотоку в залежності від положення голови і верхніх кінцівок.
Спостерігались наступні варіанти змін об’ємного кровотоку:
- покращення кровоплину в одній та погіршення в іншій хребцевій артерії при повороті голови (46 хворих – 16,7%);
- погіршення кровотоку в обох хребцевих артеріях при повороті голови (126 хворих – 45,8%);
- погіршення кровотоку в одній хребцевій артерії при відсутності змін кровотоку в іншій при повороті голови (58 хворих – 21,1%);
- низький кровотік в одній з хребцевих артерій на межі 3-12 мл/хв. при коливаннях кровотоку в інший при обертанні голови (26 хворих – 9,5%).
Наявність позиційної компресії хребцевих артерій методом УЗДГ визначена в 256 хворих (93,1%).
МРТ-ангіографія у хворих з переважним синдромом хребцевої артерії виявила різні варіанти недорозвинутості артеріального вілізієва кола головного мозку. Відзначено, що клініка цервікобрахіального синдрому хребцевої артерії розвивається переважно на тому боці, де реєструється недорозвинутисть вілізієва кола, незалежно від того, яка саме хребцева артерія випробовує позиційну компресію.
У хворих з цервікомембранальними синдромами східчатих м’язів та нейротрофічним синдромом "плече-кисть" відзначались зміни кровотоку при ортопедичних пробах як у хребцевій, так і у підключичній артеріях, але якщо при синдромі східчатих м’язів сумарний об’ємний кровотік у хребцевій та підключичній артеріях залишався постійним, то при синдромі "плече-кисть" сумарний об’ємний кровотік змінювався в різних положеннях голови і верхніх кінцівок.
Показання до хірургічного або консервативного лікування, в основному, ґрунтувались на даних МРТ шийного відділу хребта, МРТ-ангіографії та УЗДГ судин шиї в триплексному режимі з функціонально-динамічними пробами, з урахуванням особливостей клінічного перебігу цервікобрахіальних синдромів та ефективності консервативного лікування.
Серед наших хворих консервативне лікування виявилось неефективним при наявності переважної клініки синдрому хребцевої артерії (126 хворих), синдрому "плече-кисть" (4 з 14 хворих), синдрому плече-лопаткового періартрозу (5 з 17 хворих), лопатково-реберного синдрому (4 з 13 хворих), синдрому східчастих м’язів (12 з 34 хворих), вертебральних синдромів (15 з 35 хворих). Метою хірургічного втручання було досягнення достатньої екстравазальної декомпресії хребцевої артерії, виключення можливості її позиційної компресії, тим самим покращення трофіки спинного мозку і корінців, зв’язково-суглобового апарату хребта і паравертебральних м’язів.
Рівень компресії хребцевої артерії для кожного хворого визначався при вимірюванні діаметра хребцевої артерії на кожному хребетному сегменті в поперечному каналі. Це дало можливість планувати цілеспрямоване малоінвазивне оперативне втручання задля усунення екстравазальної компресії хребцевої артерії в поперечному каналі.
В усіх випадках завдяки застосуванню мікрохірургічної техніки вдалося запобігати травмування спінальних нервів на виході з хребетного каналу та великих вен паравертебрального венозного сплетіння як в поперечному каналі, так і в проекції виходу нервів через міжхребцеві отвори, вздовж поперечного відростка та за межами поперечного каналу.
Результати хірургічного лікування оцінювались за допомогою ультрасонографії хребцевих артерій в триплексному режимі при порівнянні цих даних з даними клінічного обстеження. Ультрасонографія хребцевих артерій проводилась одразу ж після операції, через 1-3 місяця та через 1 рік. Прооперовано 166 хворих, які пройшли контрольне обстеження одразу та через 1-3 місяця після операції. 124 хворих обстежені через 1 рік. Серед них виділені наступні групи хворих (n = 124):
- повний регрес позиційної динамічної компресії за даними ультрасонографії з регресом основної клініки цервікобрахіальних синдромів в термін до 3 місяців (28 хворих);
- збереження незначних змін об'ємного кровотоку по хребцевій артерії (до 1,5 разів) із регресом основної клінічної симптоматики в термін до 1 року (82 хворих);
- зміни об'ємного кровотоку при динамічних пробах становили 1,5-2 рази в проекції сегмента, на якому проводилась екстравазальна декомпресія хребцевої артерії (14 хворих), у цих хворих відзначено клінічне покращення, але тривалий час (до 1 року) зберігалась симптоматика вертебро- базилярних порушень.
В першій групі хворих (І, n=28) через 3 місяці після хірургічного лікування відзначено вірогідне зменшення коливання об’ємного кровотоку в хребцевій артерії на боці компресії (∆V) після зміни положення голови (67,5%, p<0,001 (табл. 2).
Зміна показників вірогідна p<0,001.
В другій групі хворих (ІІ, n = 82) через 3 місяці після хірургічного лікування відзначено вірогідне зменшення коливання
об’ємного кровотоку в хребцевій артерії на боці компресії (∆V) після зміни положення голови (25%, p<0,001 (табл. 3).
Зміна показників вірогідна p<0,001.
В третій групі хворих (ІІІ, n = 14) через 3 місяці після хірургічного лікування відзначено вірогідне зменшення коливання об’ємного кровотоку в хребцевій артерії на боці компресії (∆V) після зміни положення голови (23,5%, p<0,001 (табл. 4).
Зміна показників вірогідна p<0,001.
Найбільш ефективними визначені операції трансверзотомії, ункотомії (резекції унковертебральних екзостозів). Серед прооперованих у такий спосіб хворих 22 увійшли в І групу, 67 - у II та 4 - у III.
Висновки
- При дегенеративних захворюваннях шийного відділу хребта серед цервікобрахіальних синдромів найчастіше зустрічається нейроваскуляторний дистонічний синдром хребцевої артерії (45,8%).
- Для визначення лікувальної тактики при наявності цервікобрахіальних синдромів одним з найважливіших методів інструментальної діагностики є УЗДГ судин шиї в триплексному режимі з функціонально-динамічними пробами, діагностична цінність якого склала 93,1%.
- Серед малоінвазивних методів хірургічного лікування цервікобрахіальних синдромів остеохондрозу шийного відділу хребта патогенетично обґрунтованим являється екстравазальна декомпресія хребцевої артерії на певному рівні з застосуванням мікрохірургічної техніки, який дозволяє вірогідно зменшити коливання об’ємного кровотоку в хребцевих артеріях під час рухів у шийному відділі хребта та верхніх кінцівок (від 23,5% до 65%, p<0,001).
Перспективи наукового пошуку: визначення алгоритмів діагностики і тактики лікування хворих з дегенеративними захворюваннями шийного відділу хребта та стенотичними ураженнями брахіоцефальних артерій.
- Герцен, Г.І. Травматологія літнього віку [Текст] : Книга ІІІ / Г.І. Герцен, С.В. Дибкалюк, М.П. Остапчук ; ред. Г.Й. Вишнепольський. – К. : "Друкар", 2006. – 240 с. – ISBN 966-391-003-8.
- Кишковский, А.Н. Атлас осложнений при рентгенологических исследованиях [Текст] : пособие для студентов и врачей / А.Н. Кишковский, Л.А. Тютин, Г.Н. Есиновска. – Ленінград : Медицина, 1987. – С. 242-246. 3.Луцик, А.А. Компрессионные синдромы остеохондроза шейного отдела позвоночника [Текст] / А.А. Луцик. – Новосибирск : Издатель, 2000. – 400 с. – ISBN 5-88399- 113-0.
- Оцінка соціального статусу та медико-експертна характеристика інвалідів з дегенеративно-дистрофічними захворюваннями хребта [Текст] / Л.О. Стожук [та ін.] / Матеріали науково-практичної конференції з міжнародною участю «Медико-соціальна експертиза і реабілітація хворих внаслідок травм і захворювань опорно-рухового апарату». – Дніпропетровськ, 2008. – С. 46-48.
- Полищук, Н.Е. Хирургическое лечение дискогенных радикуломиелопатий шейного отдела позвоночника [Текст] / Н.Е. Полищук, Е.И. Слынько, Н.Н Хотейт ; АМН Украины, НИИ нейрохирургии им. А.П. Ромоданова. – К. : Книга плюс, 2004. – 144 с. – ISBN 966-7619-46-Х.
- Попелянский, Я. Ю. Ортопедическая неврология [Текст] : Руководство для врачей. / Яков Юрьевис Попелянский ; ред. О.Г. Коган. – М. : Медпресс-информ, 2003. – 672 с.
- Попсуйшапка, К.О. Особливості рентгенанатомії міжхребцевого отвору при форамінальному стенозі шийного відділу хребта. [Текст] / К.О. Попсуйшапка, А.І. Попов, А.Г. Скіданов // Науковий вісник Ужгородського університету, серія "Медицина". – 2007. – Вип. 32. – С 147-149.
- Huard Johnny. Muscle injuries and repair: current trends in research [Text] / Johnny Huard, Yong Ні, Freddie H. Fu // J. Bone Jt Surg. – 2002. – Vol. 84-A, № 5. – P. 822-832.
- Kashima, M. The transverse process, intertransverse space, vertebral artery in anterior approaches to the Lower cervical spine [Text] / M. Kashima, N. Tanriover, A. Rhoton, T. Matsushima // J. Neurosurg. (Spine 2). – 2003. – № 98. – P. 188-194.
- Kimura, T. Bow Hunter's Stroke caused by simultaneous occlusion of both vertebral arteries [Text] / T. Kimura, K. Sako, Y. Tohyama, A. Hodozuka // Acta Neurochir (Wien). – 1999. – Vol. 141, № 8. – P. 895-896.
- Nemecek, A. Transient rotational compression of the vertebral artery caused by herniated cervical disc [Text] / A. Nemecek, D. Nemell, R. Goodkin // J. Neurosurg. (Spine 1). – 2003. – № 98. – P. 80-83.
- Tho Hae-Dong. Failed anterior cervical foraminotomy [Text] / Hae-Dong Tho // J. Neurosurg. (Spine 2). – 2003. – № 98. – P. 121-125.
- Vates, G. Bow hunter stroke caused by cervical disc herniation [Text] : Case report. / G. Vates, K.Wang, D. Bonovich, C .Dowd, M. Lawton // J. Neurosurg. (Spine 1). – 2002. – № 96. – P. 90-93.