Журнал «Травма» Том 11, №5, 2010
Вернуться к номеру
Результаты лечения первичных злокачественных опухолей длинных костей конечностей
Авторы: Ю.А. Гребенюк - Донецкий национальный медицинский университет им. М. Горького, Донецк, Украина
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
В работе дан статистический анализ частоты поражений отдельных сегментов опорно- двигательного аппарата первичными злокачественными новообразованиями, обобщен опыт хирургического лечения опухолей длинных костей. Причинами рецидивов и неудовлетворительных результатов, частота которых по нозологиям колеблется от 16% до 50%, явились ошибки диагностики, неправильная оценка степени агрессивности опухоли, дефекты оперативной техники.
У роботі даний статистичний аналіз частоти уражень окремих сегментів опорно-рухового апарату первинними злоякісними новоутвореннями, узагальнений досвід хірургічного лікування пухлин довгих кісток. Причинами рецидивів і незадовільних результатів, частота яких по нозологіях коливається від 16% до 50%, стали помилки діагностики, неправильна оцінка ступеня агресивності пухлини, дефекти оперативної техніки.
The statistical analysis of frequency of defeats of separate segments of locomotorium is in-process given by primary malignant new formations, experience of surgical treatment of tumours of long bones is generalized. Reasons of relapses and unsatisfactory results frequency of which on nosologies hesitates from 16 to 50% were errors of diagnostics, wrong estimation of degree of aggressiveness of tumour, defects of operative technique.
длинная кость, злокачественная опухоль, лечебная тактика, рецидивы.
довга кістка, злоякісна пухлина, лікувальна тактика, рецидиви.
long bone, malignant tumour, medical tactic, relapses.
Первичные опухоли костей встречаются сравнительно редко и составляют 1-4% в общей структуре всех онкологических заболеваний человека, но по тяжести патологии это один из трудных в диагностическом и лечебном плане разделов клинической онкоортопедии. Чаще всего они возникают у детей и лиц трудоспособного возраста. Это придает данной проблеме особую актуальность.
Опухоли пояса верхней конечности и длинных ее костей в структуре таковых опорно-двигательного аппарата составляют 21%.
Сегодня заболеваемость остеогенной саркомой в странах Европы составляет 0,3 случая на 100 000 населения в год. Пик ее приходится на подростковый возраст с медианой 16 лет. В 65% случаев опухоль поражает верхние и нижние конечности, другие локализации чаще наблюдаются в более старшем возрасте. Смертность в настоящее время составляет около 0,15 случая на 100 000 населения.
С учетом специфики существующего популяционного канцер-регистра, сегодня в Украине, злокачественные опухоли костей регистрируются вместе с опухолями соединительной ткани. В этой связи заболеваемость у нас в стране в 2004 году составила 3,9 на 100 тысяч населения, а смертность соответственно 2,5. Причем и в том, и в другом случае мужское население преобладает. Анализ стандартизованных показателей показывает, что существенной их динамики за последние пять лет не происходит. Так, одногодичная летальность составляет 39,4% всех впервые зарегистрированных случаев, морфологически диагноз удается верифицировать только у 80% больных (гистологически – у 70%). Такая высокая одногодичная летальность связана с тем, что только у 10,8% больных при первичном обращении была выставлена І-ІІ стадии заболевания, а у 70,3% обратившихся за медицинской помощью она не была установлена вообще.
При профилактических осмотрах в 2004 году было выявлено только 7,9% больных с указанной патологией. Значительный интерес представляет также показатель охвата больных специальным лечением. В Украине он составляет около 65%. Причем только хирургическое лечение получили 33% пациентов, комбинированное и комплексное соответственно немногим больше 30%.
Органосохраняющие операции - это новое и передовое научно-практическое направление в современной онкологии и ортопедии. В них тесно взаимосвязано решение задач ликвидации патологического процесса и адекватного замещения образующегося после операции дефекта кости для обеспечения функции конечности. В сообщении Winkler et al. (1997) по изучению остеосаркомы указывается, что число калечащих операций уменьшилось с 90% до 34% в последние годы. В большинстве случаев при этих операциях используются эндопротезы, особенно при опухолях бедра, большеберцовой кости и плеча.
Несмотря на успехи в оперативной технике сохраняющих конечность вмешательств, решающее значение в конечном успехе лечения имеет комплексный подход к нему.
До настоящего времени не существует единой концепции в выборе лечебных мероприятий, не устранены разногласия между ортопедами и радиологами относительно возможности и целесообразности применения послеоперационного лучевого воздействия на ткани, окружающие имплантаты, особенно металлические.
Цель исследования - определение причин рецидивов и неудовлетворительных исходов лечения первичных злокачественных опухолей длинных костей.
Материал и методы
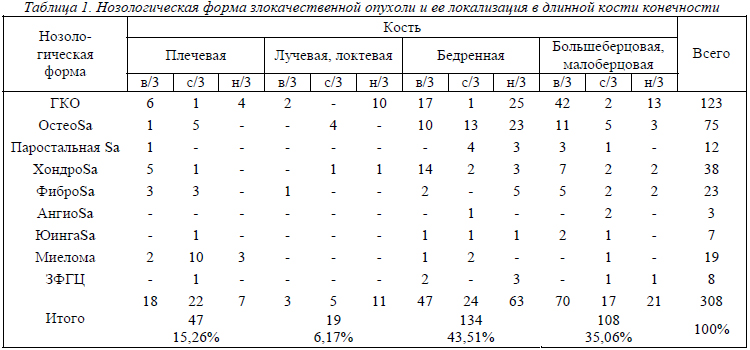
Первичные злокачественные опухоли длинных костей конечностей в 75% случаев наблюдались нами в бедренной и костях голени и только в 25% - в плечевой и костях предплечья. Наиболее частой локализацией является эпиметафизарные зоны, и только миелома (13 из 19) чаще обнаруживалась в диафизарных отделах длинных костей. Среди метаэпифизарных зон преобладали опухоли в костях, образующих коленный сустав (155 наблюдений).
Рассматривая локализацию опухоли в длинной кости (табл.1), нужно сделать заключение, что она поражала чаще проксимальную часть ее, и только в костях предплечья (лучевой и локтевой) ее расположение было чаще в дистальных отделах. Это же следует сказать и о тенденции роста опухоли преимущественно проксимально в плечевой, бедренной и костях голени и дистально – в костях предплечья. Данную особенность следует учитывать при удалении опухолевого очага.
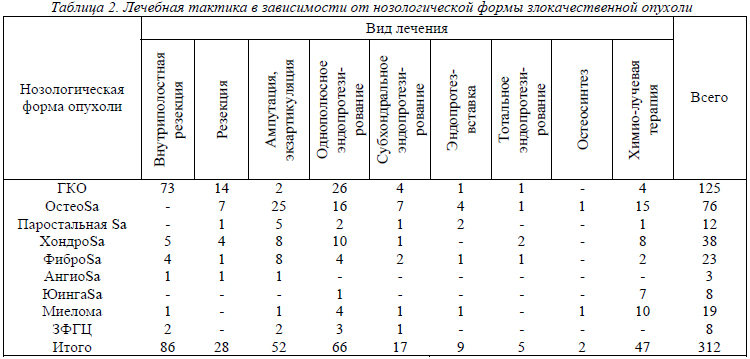
Основным видом лечения являлась органосохраняющая операция с последующей химио- и (или) лучевой терапией. При этом степень агрессивности опухоли определяла объем удаляемых тканей и границы резекции опухолевого очага (табл.2).
Запущенные случаи болезни при наличии отдаленных метастазов или терминальных стадиях развития первичного очага склоняли выбор в пользу симптоматического лечения или калечащей операции.
Результаты и обсуждение
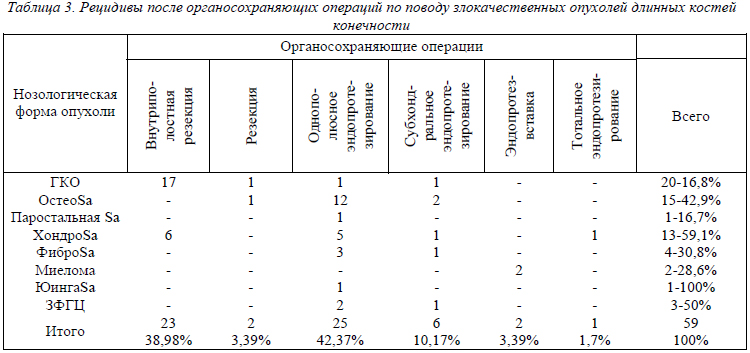
Наиболее частыми осложнениями органосохраняющего оперативного лечения злокачественных опухолей были рецидивы или продолженный рост опухоли после ее удаления (табл.3).
Анализ результатов лечения, в частности, показал, что после удаления гигантоклеточной опухоли путем внутриполостной резекции и замещения дефекта ауто-, аллотрансплантатом рецидив отмечен у 17 больных в основном в течение первого года, у троих - позже 1,5 лет. В эти же сроки возник рецидив после замещения дефекта металлополимерным эндопротезом (1), субхондрального эндопротезирования (1) и после резекции головки малоберцовой кости (1).
Гигантоклеточная опухоль встречалась в метафизарных отделах всех длинных костей, но только в 4 наблюдениях из 123 гистологическое исследование удаленного материала подтвердило диафизарную ее локализацию в плечевой (1), бедренной (1) и большеберцовой (2) костях.
Изучение причин рецидива остеокластомы показало, что во всех случаях опухоль была весьма агрессивной. От первых клинических проявлений до операции прошло не более 6 месяцев. Как правило, имел место ятрогенный путь активизации опухолевого роста в виде физиотерапевтического лечения с применением парафина, грязей, электрофореза. Не уделялось должного внимания факту значительного истончения коркового слоя кости на значительном протяжении, что, вероятно, свидетельствовало о прорастании в него опухоли. Имели место погрешности в санации пострезекционной полости в виде пренебрежения средствами механической, термической и химической обработки.
Рецидивы остеогенной саркомы после сегментарных резекций и эндопротезирования были обусловлены не только нерадикальным удалением опухолевого очага, но и агрессивностью опухоли в каждом конкретном случае. У больных с высокодифференцированной остеогенной саркомой (низкая степень агрессивности) рецидивов на месте операции мы не наблюдали при условии соблюдения принципов зональности и футлярности.
При низкодифференцированной остеогенной саркоме II степени, несмотря на кажущуюся радикальность операции, в течение первого года (от 2 до 6 месяцев) нами наблюдались рецидивы, как правило, в окружающих эндопротез мягких тканях, причиной чему явилось наличие «прыгающих метастазов».
Подобным же образом ведет себя низкоагрессивная паростальная саркома. Только в одном случае мы имели рецидив опухоли через 10 лет после операции внутриполостной резекции плечевой кости в проксимальном отделе. Однако после повторной резекции проксимального отдела плечевой кости и однополюсного протезирования рецидив наблюдался уже через 3 месяца. Последовавшие затем этапные операции (в силу отказа пациентки от межлопаточно-грудной ампутации) привели к появлению отдаленных метастзов.
Данное наблюдение свидетельствует о том, что рецидив ведет себя более агрессивно, что предполагает расширение объема резекции при повторной операции.
По частоте рецидивов после сохранных операций хондросаркома занимает ведущее положение (59,1%), что мы связываем с тем, что большинство опухолей имели III степень злокачественности. Рецидивы наблюдались в течение первого года после операции. И только в 2 случаях рецидивы имели место через 1,5 и 3 года после операции по поводу хондромаркомы I-II степени злокачественности. Объем удаляемых тканей соответствовал таковому при остеосаркомах. Как правило, во время макроисследования удаленного сегмента по поводу рецидива имело место разрушение как сохраненной кости, так и сочленяющихся с ней (коленный, тазобедренный сустав).
Рецидивы фибросаркомы имели место у 4 из 13 оперированных больных. Следует отметить при этом, что у 3 пациентов произошло изменение гистологического диагноза в пользу синовиальной саркомы. Всем пациентам была осуществлена операция однополюсного эндопротезирования (плечевой сустав – 2, коленный – 2) после удаления пораженного суставного конца длинной кости.
Два рецидива миеломной болезни с поражением плечевой кости были связаны с ошибкой в определении истинных границ разрушения на рентгенограммах. Характер роста и развития миеломы, а также саркомы Юинга как костномозговых опухолей предполагает поражение на значительно большем протяжении по длиннику кости. В связи с этим особое значение здесь должно придаваться химиотерапии и лучевому воздействию.
Злокачественная фиброзная гистиоцитома – одна из трудноудаляемых опухолей. Во-первых, трудно установить истинные границы, во-вторых, даже псевдокапсулы, как правило, не образует. В связи с чем опухоль легко повреждается во время операции. В случаях же наступления патологического перелома абластичное удаление сегмента практически невозможно.
Количество рецидивов составило 50%, их клинические проявления отчетливо видны в первые шесть месяцев после операции. На аутопсии в основном имело место поражение окружающих эндопротез мягких тканей, частично опила кости в месте соединения с эндопротезом.
Выводы
В 75% наблюдений первичные злокачественные опухоли поражают длинные кости нижних конечностей. Излюбленным местом их локализации являются суставные поверхности костей, образующих коленный сустав.
Основным видом лечения первичных злокачественных опухолей костей являются органосохраяющие операции с применением средств химио- и лучевого воздействия на опухоль. Выбор способа хирургического лечения и объема резекции зависит от локализации очага, нозологической формы и степени агрессивности опухоли.
Частота рецидивов составляет от 16 до 50% в зависимости от нозологической формы. Причинами рецидивов, как правило, являются ошибки диагностического поиска, неадекватная оценка степени агрессивности опухолевого процесса, ошибки и погрешности в хирургической технике.
- Бабоша В.А., Гребенюк Ю.А. Хирургия опухолей длинных костей конечностей/ Практическое руководство - Донецк, 2008.
- Зацепин С.Т. Костная патология взрослых. М.: Медицина, 2001.
- Кондратьева А.П. Роль аредии в лечении остеоли- тических метастазов злокачественных опухолей в кости. Современная онкология. 2000; Т.2, №3, С. 90-91.
- Махсон А.Н., Махсон Н.Е. Адекватная хирургия опухолей конечностей. М.: Реальное время, 2001.
- Махсон А.Н., Махсон Н.Е. Хирургия при метастати- ческих опухолях костей. М.: Реальное время, 2002.
- Махсон А.Н. Об адекватной хирургии в костной онкологии. Ортопедия и травматология, 1991, №2, С. 53- 57.