Журнал «Травма» Том 10, №2, 2009
Вернуться к номеру
Клиническое использование продольной остеотомии отломков кости при лечении псевдоартрозов длинных костей
Авторы: Ю.А. Барабаш, Н.В. Тишков, В.Д. Балаян, О.А. Кауц - ФГУ «Саратовский научно-исследовательский институт травматологии и ортопедии Росмедтехнологий», Саратов, ФГУ «Институт травматологии и ортопедии НЦРВХ ВСНЦ СО РАМН», Иркутск, Россия
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Лечение псевдоартрозов длинных костей наряду со стабильной фикскацией отломков сопровождается биологической стимуляцией регенераторного процесса отломков. Наряду с общепризнанными, мы используем продольную Х-образную остеотомию концов отломков. Формирование четырех васкуляризированных аутотрансплантатов способствует более раннему сращению псевдоартрозов. Приведены сравнительные данные сроков лечения, в зависимости от применяемого метода фиксации.
Лікування псевдоартрозу довгих кісток, разом із стабільною фіксацією відламків, супроводжується біологічною стимуляцією регенераторного процесу відламків. Разом із загальновизнаними, ми використовуємо подовжню Х-образну остеотомію. Формування чотирьох васкуляризованих аутотрансплантатів сприяє більш ранньому зрощен-ню псевдоартрозу. Наведені порівняльні дані термінів лікування залежно від вживаного методу фіксації.
Treatment of pseudoarthrosis of long bones, along with rigid fixation of fragments is accompanied by biological stimulation of regenerative process of fragments. Equally with universally recognized techniques, we use longitudinal X-shaped osteotomy. Formation of four vascularized autotransplants promotes earlier pseudoarthrosis union. The comparative data of treatment terms, depending on an applied fixation technique are cited.
псевдоартроз, длинные кости, чрескостный остеосинтез, продольная остеотомия
псевдоартроз, довгі кістки, черезкістковий остеосинтез, поздовжня остеотомія
pseudoarthrosis, long bones, external fixation, longitudinal osteotomy
Со второй половины ХХ века, ввиду разработки новых средств и способов фиксации костных отломков, приоритет отдается оперативным методам лечения повреждений длинных костей. По характеру взаимодействия с костью различают внутренний (накостный и интрамедуллярный) и наружный (внешний): вне- и чрезочаговый остеосинтезы, а также разнообразные сочетания и комбинации типов костных скрепителей на поврежденном сегменте, чрескостных элементов, материалов, из которых они изготовлены, и динамически изменяемого состояния между отломками. Рекомендации по выбору метода лечения достаточно противоречивы, в особенности при сложных повреждениях. Неудовлетворительные исходы лечения переломов встречаются при использовании как одного, так и другого методов. Например, при консервативном лечении перелома плеча они встречаются в 50% случаев, а при оперативном – в 57,1% . Однако в процессе лечения допускаются ошибки, приводящие к развитию осложнений (до 47%), и до 30% выхода пациентов на инвалидность[2]. По нашим данным, основной причиной инвалидизации пострадавших с переломами длинных костей является нарушение костеобразования.
Лечение больных с последствиями травм длинных костей любого происхождения мы относим к восстановительной хирургии, где основополагающими принципами лечения являются: 1) анатомическое восстановление утраченных структур, 2) функции и 3) физиологии конечности как органа, по возможности, одновременно.
Для достижения сращения в зоне псевдоартроза длинных костей ведущим среди оперативных методов является компрессионный остеосинтез в аппарате внешней фиксации (АВФ). В тех случаях, когда используется внеочаговый остеосинтез компрессионно-дистракционными аппаратами, обнажение, замещение костных фрагментов и костная пластика необязательны. Если же применяется остеосинтез ложного сустава погружным фиксатором, то операция должна включать следующие элементы: освежение костных концов в месте перелома, плотное соединение отломков в правильном положении, биологическая стимуляция регенерации с помощью костной пластики (ауто- и аллотрансплантатом), синтетическими материалами (коллапан и др.), остеоперфорация. Наряду с общепринятыми методами биологической стимуляции остеогенеза использовалась продольная Х-образная остеотомия концов отломков [3].
Профилактику осложнений, совмещение этапов лечения (сращение перелома) и реабилитации (разработка смежных суставов) удается реализовывать с использованием перспективного направления – комбинированного чрескостного остеосинтеза, при котором фиксационные контрактуры сведены до 5 %. Воспаления мягких тканей не превышают 7-16% [4].
В связи с этим целью нашего исследования является сокращение сроков реабилитации пациентов путем применения методов биологической стимуляции остеогенеза при стабильном остеосинтезе зоны псевдоартроза длинных костей.
Материал и методы
В СарНИИТО за период 2006- 2008 гг. в процессе лечения 63 пациентов (от 23 до 66 лет) с псевдоартрозами длинных костей различных сегментов и локализаций нормо- и гиперпластического типа использовались следующие методы стимуляции репаративного остеогенеза: реваскуляризующая остеоперфорация, костная пластика в сочетании с фиксацией отломков накостным остеосинтезом, аппаратом внешней фиксации, интрамедуллярным остеосинтезом с блокированием винтами (БИОС) и внутрикостным стержнем Fixion.
Техника комбинированного чрескостного остеосинтеза при лечении ложных суставов длинных костей, на примере сегмента голени, была следующей [1]. В местах наименьшего смещения мягких тканей по кондукторам проводят перекрещивающиеся спицы в метафизарной области проксимального отломка. Накладывают аппарат внешней фиксации из четырех внешних опор (колец), после чего спицы с натяжением фиксируют к проксимальной базовой опоре.
В метафизарной области дистального отломка аналогично проводятся две перекрещивающиеся спицы, которые с натяжением фиксируются к четвертому кольцу (дистальной базовой опоре). Выполнялась предварительная репозиция отломков в аппарате. Проекционно отпустя на 5-6 см от дистального конца проксимального отломка по переднее-внутренней поверхности голени сверлом делается сквозное отверстие параллельно planum tibia в наружном и внутреннем кортикальном слое большеберцовой кости, параллельно зоне псевдоартроза. В проксимальный отломок вводится винтовой стержень и крепится ко второму (промежуточному кольцу) с помощью дырчатых приставок без хвостовика (из набора аппарата Илизарова) или в репозиционное устройство из аппарата А.П. Барабаша (патент РФ № 2068241). Аналогично вводится винтовой стержень в дистальный отломок и крепится к третьему кольцу.
После завершения монтажа аппарата внешней фиксации выполняется окончательная репозиция за счет перемещения стержневых чрескостных элементов по резьбовой нарезке «вверх- вниз» в месте прикрепления к кронштейну. Боковое смещение устраняется путем перемещения репозиционного узла. В послеоперационном периоде выполняется поддерживающая компрессия до клинико-рентгенологических признаков сращения.
Остальные оперативные методы лечения (накосного и внутрикостного) не отличались от прототипов фирм производителей конструкций.
Продольная Х-образная остеотомия (патент РФ №2181267) для биологической стимуляции репаративного остеогенеза использовалась в 32 случаях c применением следующих методов фиксации: накостный остеосинтез – 4 человека, комбинированный чрескостный остеосинтез – 16, интрамедуллярный остеосинтез с блокированием (БИОС) – 12 человек.
Без использования продольной остеотомии (19 человек) были применены следующие методы фиксации: накостный остеосинтез – 3 человека, комбинированный чрескостный остеосинтез – 8, интрамедуллярный остеосинтез с блокированием – 8 человек.
В послеоперационном периоде проводился курс антибактериальной, противовоспалительной и физиофункциональной терапии, пациенты передвигались с дополнительной опорой на костыли. Дозированная физическая нагрузка на оперированную конечность разрешалась: у пациентов с накостной фиксацией через 1,5- 2,5 месяца после операции, с фиксацией в АВФ – на 2-3-и сутки после операции, у пациентов с БИОС – на 7-8-е сутки после операции, а с применением внутрикостного стержня Fixion – на 5-6-е сутки дозированно, с возрастанием до полной физической нагрузки при прекращении болевого синдрома. Динамизация при БИОС выполнялась через 2 месяца.
Результаты и обсуждение
При псевдоартрозах в настоящее время применение внеочагового компрессионно-дистракционного остеосинтеза имеет преимущества по сравнению с другими методами остеосинтеза, так как позволяет достигнуть сращения без оперативного вмешательства на ложном суставе, особенно при хронических травматических остеомиелитах в анамнезе, ликвидировать воспалительный процесс. Средняя длительность фиксации при внеочаговом компрессионно-дистракционном остеосинтезе аппаратом внешней фиксации, по А.П. Барабашу с соавторами, составляет 115 ±12 дней, после демонтажа аппарата внешней фиксации требуется гипсовая иммобилизация конечности сроком на 3 недели. Полная нагрузка на конечность достигается через 2-3 месяца после операции. С использованием продольной остеотомии для биологической стимуляции регенераторного процесса в зоне псевдоартроза (16 чел.) период фиксации конечности в аппарате внешней фиксации по методике А.П. Барабаша составил 85±12 дней, уменьшились и сроки иммобилизации конечности в гипсовой лонгете после демонтажа аппарата внешней фиксации до 2 недель. Подтверждением возможностей компрессионно-дистракционного остеосинтеза при использовании в лечении псевдоартрозов, степени жесткости фиксации отломков и низкой вероятности воспалительных осложнений вокруг мест выхода спиц может служить следующий клинический пример.
Больной С., история болезни № 49806, 1966 года рождения, водитель по профессии. После производственной травмы - закрытого оскольчатого перелома средней трети правой голени - в дежурной городской больнице наложено скелетное вытяжение.
За 24 дня репозиции отломков достичь не удалось. Затем выполнен накостный остеосинтез пластиной АО, рана зажила первичным натяжением. Через 2 недели сняты швы, наложена гипсовая повязка на 2,5 месяца. Перелом не сросся. Через 7 месяцев с момента операции сформировался ложный сустав в средней трети голени, укорочение конечности – 1 см. Деформация голени увеличилась до 25° .
Через год после травмы больной обратился в клинику травматологии НИИТО. Диагноз при поступлении: несостоятельный накостный металлоостеосинтез. Дефект - псевдоартроз правой большеберцовой кости на границе средней и нижней трети с укорочением 1 см и варусной деформацией голени 25°. Стойкая контрактура правого голеностопного сустава. Нейропатия малоберцового нерва. На рентгенограмме правой большеберцовой кости на границе средней и нижней трети определяется щелевидный межотломковый диастаз. На концах отломков булавовидные утолщения до 1 см. Ось голени имела варусную деформацию 25 градусов.
Отломки большеберцовой кости фиксированы пластиной длиной 8,5 см с тремя шурупами в каждом отломке (рис. 1 а). Отек голени + 3 см, движения в коленном суставе в полном объеме, в голеностопном – 10/0/0. Тугая патологическая подвижность в зоне псевдоартроза – 5 градусов. Ходил с помощью костылей, нагрузка на конечность – до 50 процентов. При увеличении нагрузки возникал болевой синдром.
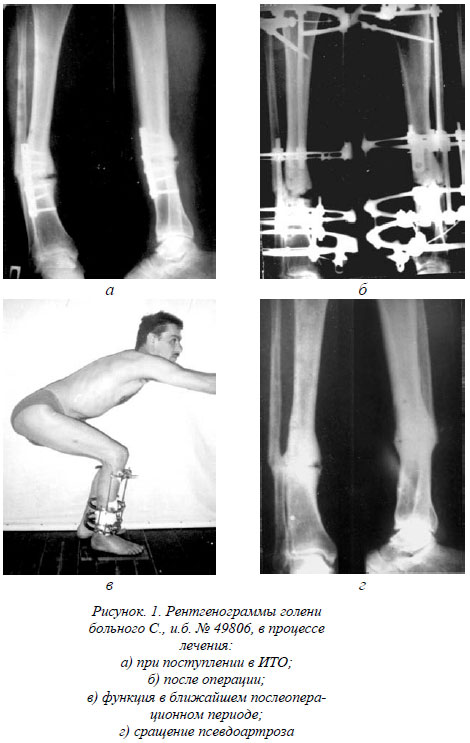
Нами выполнена операция: комбинированный чрескостный остеосинтез костей правой голени. Пластина АО удалена из разреза 10 см. Подвижность в зоне псевдоартроза увеличилась до 15°. Для обеспечения сближения отломков большеберцовой кости произведена остеотомия малоберцовой кости на границе средней и нижней трети. Деформация голени устранена одномоментно.
Для стимуляции регенерации выполнена продольная Х-образная остеотомия концов отломков большеберцовой кости на протяжении 2,5 см в двух взаимно перпендикулярных плоскостях. В послеоперационном периоде создана компрессия зоны псевдоартроза в аппарате внешней фиксации темпом 1 мм в сутки дробно в течение 11 дней. На контрольной рентгенограмме – стояние отломков правильное (рис.1 б).
Нагрузка на конечность полная, через месяц после операции ходил без вспомогательных средств опоры. На 71-е сутки фиксации произведена клиническая проба – отмечено сращение. Планировалось снятие аппарата. По семейным обстоятельствам (смерть отца) период фиксации по просьбе больного был продолжен до 99 суток, после чего аппарат был демонтирован. Иммобилизацию гипсовой шиной не производили. Псевдоартроз сросся (рис. 1 г). Укорочение голени 1 см. Движения в голеностопном суставе 20/0/0. Результат лечения – хороший.
Применение в качестве фиксатора интрамедуллярного стержня с блокированием винтами (БИОС) сопровождается повышенной травматичностью операции на фоне нарушенного кровоснабжения сегмента и исключением из регенераторного процесса внутрикосного кровоснабжения кости. Однако пациенты в течение месяца после операции начинали адаптироваться к нагрузке на конечность. Использование продольной остеотомии, как нам представляется, стимулировало развитие периостальной гиперемии и периостально-медуллярных анастомозов. Рентгенологический срок сращения определялся к 8-му месяцу после операции. Удаление фиксатора проводили не ранее 1 года после операции.
Выводы
Исходя из опыта клинического наблюдения за пациентами при лечении дефект-псевдоартрозов длинных костей, при использовании комбинированного чрескостного остеосинтеза можно отметить хорошую адаптацию пациента к аппарату внешней фиксации, снижение воспалительных осложнений в местах проведения чрескостных элементов, более ранние нагрузки на конечность, сокращение периода фиксации в аппарате и общего срока нетрудоспособности. Использование интрамедуллярного остеосинтеза с блокированием сопряжено с высокой травматизацией репаративных тканей, повторными оперативными вмешательствами (динамизация и удаление стержня).
- Лечение больных с диафизарными переломами костей голени по новой технологии репозиции и фиксации отломков / А.П. Барабаш, Ю.А. Барабаш, А.Г. Русанов [и др.] // Современные технологии в травматологии и ортопедии: ошибки и осложнения - профилактика, лечение: материалы Междунар. конгр. – М., 2005. – С. 84-85.
- Ортопедия: национальное руководство/Под ред С.П. Миронова, Г.П. Котельникова.– М.: ГЭОТАР-Медиа, 2008.– 832с.
- Пат. № 2181267 РФ, МКИ6 А 61 В 17/56. Способ лечения длительно срастающихся переломов и ложных суставов длинных костей/ Барабаш Ю.А., Барабаш А.П. (РФ); заявитель и патентообладатель – государственное учреждение институт травматологии и ортопедии НЦ РВХ ВСНЦ СО РАМН.– № 99105382, заявл. 18.03.99. опубл. 20.04.2002, Бюл. № 11.
- Основы чрескостного остеосинтеза аппаратом Г.А. Илизарова/ Л.Н. Соломин.– СПб.: «МОРСАР АВ», 2005.– 544 с.