Журнал «Травма» Том 10, №2, 2009
Вернуться к номеру
Опыт лечения переломов пяточной кости
Авторы: С.Н. Кривенко, А.И. Бодня, Н.Н. Шпаченко - НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького, Донецк, Одесский медицинский институт, Одесса, Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Переломы пяточной кости имеют относительно постоянный удельный вес – от 0,75% до 3% всех перело-мов костей скелета и от 12% до 28,6% среди переломов костей стопы. За период с 1994 по 2002 год на лечении находились 177 больных с переломами пяточной кости. Лечение переломов пяточной кости осуществлялось, предложенным нами устройством для репозиции и фиксации переломов. Разработанная технология чрескостного остеосинтеза переломов пяточной кости позволила с помощью предложенного устройства получить положительный результат в 92% случаев.
Переломи п’яткової кыстки мають відносно постійну питому вагу – від 0,75% до 3% всіх переломів кісток скелета та від 12% до 28,6% серед переломів кісток стопи. За період з 1994 по 2002 рік на лікуванні перебували 177 хворих з переломами п’яткової кістки. Лікування переломів п’яткової кістки здійснювалося запропонованим нами пристроєм для репозиції та фіксації переломів. Розроблена технологія черезкісткового остеосинтезу переломів п’яткової кістки дозволила за допомогою запропонованого пристрою одержати позитивний результат у 92% випадків.
Fractures of a calcaneal bone occupy rather constant relative density – from 0,75 % to 3 % of all fractures of bones of a skeleton and from 12 % to 28,6 % among fractures of bones of foot. From 1994 for 2002 on treatment there were 177 pa-tients with fractures of a calcaneal bone. Treatment of fractures of a calcaneal bone was carried out, the device offered by us for reposition and fixings of fractures. The developed technology of osteosynthesis of fractures of a calcaneal bone has al-lowed by means of offered device to receive positive result in 92 % of cases.
перелом, пяточная кость
перелом, п’яткова кістка
fractures, calcaneal bone
В структуре различных повреждений опорно–двигательной системы переломы пяточной кости занимают относительно постоянный удельный вес – от 0,75% до 3% всех переломов костей скелета [1-3] и от 12% до 28,6% среди переломов костей стопы [4-6]. У мужчин переломы пяточной кости встречаются в 3-11 раз чаще, чем у женщин [7-9]. На долю открытых переломов приходится от 1,5% до 30% всех повреждений пяточной кости [10]. Переломы обеих пяточных костей наблюдаются в 11,7-20,7% случаев, а их сочетание с другими повреждениями опорно–двигательного аппарата - в 35,4%. Основной причиной переломов пяточной кости в подавляющем большинстве случаев является прямое воздействие травмирующей силы на пятку. М.Б. Каплан [11] считает, что падение на ноги закономерно и оправдано при координированном падении. Падение на ноги встречается в 15,9% от общего количества падений с высоты, а возникающие при этом переломы отдельных костей предплюсны распределяются следующим образом: пяточная – 72%, таранная – 28%. По данным В.А. Яралов–Яралянца [12], основной причиной переломов пяточной кости было падение с высоты на ноги – 83,8%, сдавление между двумя предметами – 5,4%, удар тяжёлым предметом по пятке – 10,8%.
Концепция механогенеза переломов пяточной кости, предложенная Essex–Lopresti [13], до настоящего времени признаётся многими авторами лучшей. Он разделил переломы пяточной кости на внесуставные и внутрисуставные, описав две основные модели внутрисуставных переломов пяточной кости с характерным для них видом смещения. Диагноз перелома пяточной кости устанавливается на основании анамнеза и данных клинико–рентгенологического исследования, позволяющих достаточно точно и полно определить локализацию, тип перелома и степень смещения отломков [14]. Клинически отмечается нарастающий отёк тканей с возникновением эпидермальных пузырей, кровоподтёки, уплощение продольного свода стопы, расширение пятки в поперечнике (симптом Б.К. Бабича,1952 и Я.Г. Дуброва,1973), низкое стояние лодыжек (симптом П.И. Тихова,1909), вальгусная или варусная деформация заднего отдела стопы и болезненное ограничение движений в голеностопном и подтаранном суставах. Несмотря на то что симптомы переломов пяточной кости чрезвычайно характерны, диагностика перелома в остром периоде травмы при первичном осмотре без рентгеновского исследования бывает сложна. Главным затруднением при распознавании переломов пяточной кости, особенно без смещения, является невозможность определения крепитации и подвижности отломков при ощупывании. Нередко из-за этого переломы трактуют как ушибы, растяжения или разрыв связок. А.В. Лукин [15] отметил, что случаи запоздалой диагностики переломов пяточной кости встречаются довольно часто – до 20%.
Материал и методы
Наши исследования основаны на материалах областной клинической травматологической больницы и травматологического отделения ЦГБ №14 г.Донецка. За период с 1994 по 2002 год на лечении находилось 177 больных с переломами пяточной кости в возрасте от 15 до 74 лет, что составило 1% от всех переломов костей. У 158(89,3%) больных были внутрисуставные переломы 180 пяточных костей. Внутрисуставные переломы пяточной кости чаще наблюдались у мужчин – 133(84,18%), чем у женщин – 25(15,82%). 89,88% больных были в трудоспособном возрасте от 21 до 60 лет, что объясняется активным образом жизни этой категории пострадавших, об этом свидетельствует анализ социального и профессионального состава больных. Прямой механизм повреждений пяточной кости в основном связан с кататравмой. Среди её причин мы выделили: 1) неосторожность при выполнении работ в быту (падение с дерева, крыши, сарая, лестницы, балкона, подоконника, со стола или стульев, в ямы и т.д.) – таких наблюдений было 93(64,58%); 2) несчастные случаи на производстве, связанные с нарушением техники безопасности (падение на стройплощадке, с этажа, в канализационные или смотровые люки и т.д.) составили 45(31,25%); 3) падения с высоты, обусловленные нарушениями психики (шизофрения, алкогольный делирий, депрессивные состояния и т.д.) – 6(4,17%). Сбор информации о больных с переломами пяточной кости проводился с помощью ПК на базе процессора Intel Celeron 1700 MHz, видеокамеры SONY, слайд-сканера MUSTEK 1200, цифровой камеры Canon, лазерного принтера Samsung ML-1210. Обработка информации осуществлялась с помощью программ Microsoft Office XP, базы данных многопрофильного стационара TherDep 4S и Adobe Photoshop 6.0.
Результаты и обсуждение
Лечение переломов пяточной кости осуществлялось, предложенным нами устройством для репозиции и фиксации переломов этой кости. (рис.1).

В основу конструкции устройства (Декларационный патент Украины № 29275 А от 16.10.2000 г.) вошли детали аппарата Илизарова и ²Остеомеханик², разработанного в ДНИИТО. Устройство представляет собой раму для стопы замкнутой формы, состоящую из двух опор: передней (стабилизирующей) и задней (репонирующей). С целью применения устройства в собраном виде при различных размерах стопы использовали данные И.А. Полиевктова и Д.А. Ярёменко по измерению длины стопы и ширины её переднего отдела для установления оптимальных размеров конструкции. Согласно этих данных, внутренняя длина конструкции от задней поверхности пятки (с учётом промежутка в 10 мм между рамой и поверхностью кожи) до головок плюсневых костей составила 215±6 мм, а ширина – 117±3 мм. Стабилизирующую опору мы выполнили в виде рамки из четырёх опорных балок длиной 148 мм, расположенных вдоль плюсневых костей. Опорные балки 1 соединены между собой П-образными планками с внутренней резьбой на концах 2 и резьбовыми штангами 3, 4. Репонирующая опора состоит из двух полуколец с внутренним Ж 120 мм 5 , 6 вокруг пяточной области стопы, соединённых вертикальными резьбовыми штангами 7. Стабилизирующая и репонирующая опоры соединены между собой шарнирами, образованными посредством кронштейнов 8, 9 на резьбовых штангах 10, 11. Опорная площадка 12, находящаяся в заднем отделе стабилизирующей опоры, придаёт конструкции дополнительную жёсткость и предназначена для дозированной осевой нагрузки на конечность путём переноса точки опоры с пяточного бугра на ладьевидную и кубовидную кости. Операцию выполняют в положении больного на спине под проводниковой анестезией. Грубое смещение отломков во фронтальной плоскости и угловую деформацию (вальгусную или варусную) устраняется одномоментно ручной репозицией до наложения аппарата, поскольку применение спиц с упорными площадками приводит к миграции их через тонкий кортикальный слой. Методика наложения аппарата заключалась в следующем. После обработки операционного поля дважды кутасептом или 0,5% спиртовым раствором хлоргексидина повреждённую стопу отграничивали стерильным материалом. Проведение спиц осуществляли с помощью электрической дрели на малых оборотах во избежание ожога кости и мягких тканей. Вводили спицы с внутренней координатной сетки поверхности стопы, причём продвижение через мягкие ткани осуществляли путём прокола, а в пределах кости только вращением.
Репонирующие спицы или их комбинацию со стержнем проводили через отмеченные заранее с помощью координатной сетки оптимальные точки и в натянутом состоянии фиксировали в полукольцах репонирующей опоры. Последовательность, а также направление проведения спиц и репонирующих усилий в аппарате зависит от типа переломов пяточной кости. Перед репозицией сгибают повреждённую конечность в коленном суставе и придают подошвенное сгибание стопе с целью расслабить мышцы голени. Это служит профилактикой прорезывания спицами кортикального слоя и мягких тканей, а также снижает сопротивление ахиллова сухожилия при создании репонирующих усилий в аппарате во время низведения пяточного бугра. Перемещением верхнего полукольца вверх по вертикальным резьбовым штангам устраняют смещение отломков по высоте при переломах пяточной кости по типу центрального вдавления. Верхнее полукольцо используют также для устранения смещения отломков в сагиттальной плоскости при язычковых переломах, используя резьбовой стержень (1 этап репозиции отломков).
Восстановление угла Bohler¢а (2 этап) в аппарате осуществляют перемещением кронштейнов по верхним горизонтальным резьбовым штангам, что изменяет угол наклона репонирующей опоры относительно стабилизирующей. Это позволяет произвести расколачивание отломков пяточной кости с последующим ротационным низведением пяточного бугра. Перемещением кронштейнов по нижним горизонтальным резьбовым штангам завершают репозицию, производя компрессию отломков пяточной кости. После завершения репозиции производили контрольную рентгенографию на операционном столе и при необходимости дополнительно корригируют отломки (дистракция, компрессия, увеличение бугорно–суставного угла), затем стабилизируют аппарат (3 этап). Места проведения спиц закрывают марлевыми шариками, смоченными в 70° спирте, которые фиксировали затем с помощью резиновых пробок, предварительно нанизанных на спицы аппарата.
Результаты и обсуждение
Иллюстрация клинического применения предложенного нами устройства для репозиции и фиксации переломов пяточной кости.
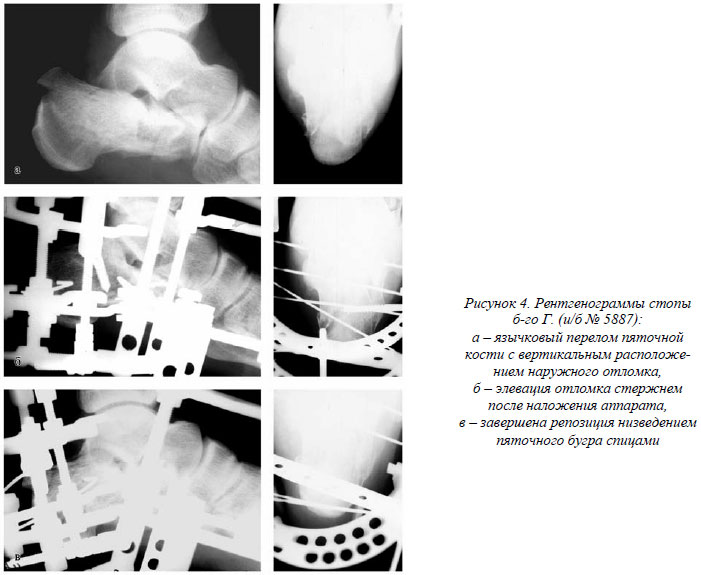
Больной Г., 24 лет, и/б № 5887, электрик, доставлен бригадой скорой помощи через 1 час после травмы. Травму получил на производстве – упал со строительных лесов (высота около 2 м). При поступлении установлены признаки переломов пяточной кости с вертикализацией (а,б) и горизонтализацией (в) наружного отломка.
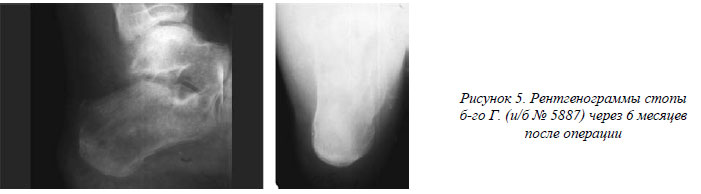
На рентгенограммах стопы (рис. 4) определяется язычковый перелом пяточной кости с вертикальным расположением наружного отломка, отрицательный угол Bohler¢а 13° (на здоровой стороне 25°), высота снижена на 12 мм. В ургентном порядке произведена операция – чрескостный остеосинтез пяточной кости разработанным устройством и левого предплечья спице-стержневым аппаратом. Для репозиции вдавленного фрагмента, несущего наружную часть задней суставной фасетки, мы использовали стержень, которым произвели дезимпакцию и элевацию отломка (восстановлена высота пяточной кости и конгруэнтность таранно–пяточного сустава). Стабилизировали отломок и завершили репозицию низведением пяточного бугра с помощью дополнительно проведенных спиц. С 3-го дня после операции разрешены движения в суставах стопы. Аппарат снят через 12 недель после операции. К труду по профессии приступил через 4 месяца. На рентгенограммах стопы (рис.5) через 6 месяцев после травмы консолидация пяточной кости, бугорно–суставной угол 25°, высота – 42 мм. При осмотре через 1 год пациент жалоб не предъявлял, движения в голеностопном и подтараном суставах в полном объёме.
В послеоперационном периоде больные соблюдали постельный режим до 2 дней. Оперированной конечности придавали возвышенное положение на ортопедической подушке. Продолжали антибиотикотерапию в течение 3–5 дней. Ежедневно обрабатывали салфетки вокруг спиц 70-96° спиртом. Меняли повязки 1–2 раза в неделю. Рекомендовали больным покрывать аппарат чехлом из хлопчатобумажной ткани и периодически подвергать её термической обработке. Контрольный осмотр больных осуществляли 1 раз в месяц.
Изучение результатов лечения переломов пяточной кости показало, что оперативные методы эффективнее консервативных на 44,3% (р<0,1%). Они позволяют сократить сроки нетрудоспособности пострадавших в среднем на 25% и снизить инвалидность на 57,14%. Неблагоприятные исходы лечения были обусловлены ошибками (диагностические – 18,3%, тактические – 45,7%, технические – 6,3%) и развившимися осложнениями (поздние – 81,88%, ранние – 18,12%), которые отмечены в 76,09% при консервативном лечении и в 23,91% – при оперативном. Достоверно оценить анатомо–функциональные результаты лечения позволяет усовершенствованная нами схема оценки Э.Р. Маттиса. Разработанная технология чрескостного остеосинтеза переломов пяточной кости позволяет с помощью предложенного устройства получить положительный результат в 92% случаев.
Выводы
Лечение переломов пяточной кости показало, что в зависимости от типа перелома и степени смещения отломков может применяться тот или иной метод. Разработанное и применённое нами в клинике устройство для чрескостного остеосинтеза переломов пяточной кости позволяет управлять отломками пяточной кости, фиксировать их в течение всего периода сращения, разгружать подтаранный сустав и совершать ранние движения в суставах повреждённой конечности в сочетании с возрастающей функциональной нагрузкой. Разработанная и внедрённая в клиническую практику технология чрескостного остеосинтеза переломов пяточной кости биомеханически обоснована, доступна и позволяет обеспечить более высокие положительные анатомо–функциональные исходы, о чём свидетельствуют полученные результаты.
- Ерецкая М.Ф. Лечение переломов пяточной кости: Автореф. дис... докт. мед. наук. – Л., 1967. – 23с.
- Тазабеков К.Т. Переломы пяточной кости и их лечение: Автореф. дис... канд. мед. наук. – Фрунзе, 1965. – 16с.
- Черкес–Заде Д.И., Каменев Ю.Ф. Хирургия стопы. –М.: Медицина, 1995. –288с.
- Богданов Ф.Р. Хирургическое лечение повреждений и заболеваний стопы. –М.:Медгиз,1953.– 223с.
- Каплан А.В. Повреждение костей и суставов. – М.: Медицина, 1979. – 568 с.
- Giannestras N.J., Sammarco G.J. Fractures and dislocation in the foot // Fractures. – 1975. – Vol.2. – P.1400-1443.
- Ардашев И.П., Старых В.С., Плотников Г.А. Некоторые вопросы диагностики и лечения переломов пяточной кости // Повреждения и заболевания стопы. – Л., 1979, Вып.4. – С.9-12.
- Таптыхлы Д.Х. Лечение и реабилитация при переломах пяточной кости: Автореф. дис... канд. мед. наук. – Тбилиси, 1988. – 20 с.
- Stone M.L. Intra-articular calcaneal fractures. Current concepts // Clinics in Podiatric Medicine & Surgery. – 1995. – Vol.12, №4. – P.551-564.
- Mohovich F., Palombi D., Zanlungo U. Thalamic fractures of the calcaneus. The authors’ experience // Putti di Chirurgia Degli Organi di Movimento. – 1990. – Vol.38, №2. – P.423-437.
- Каплан М.Б. Характеристика повреждений при падении с высоты // Ортопедия, травматология и протезирование. – 1986. – №2. – С.21-24.
- Яралов–Яралянц В.А. Переломы и вывихи костей стопы. – Киев: Здоров’я, 1969. – 196 с.
- Essex-Lopresti P. The mechanism, reduction technique and results in fractures of the os calcis // British Journal Surgery. – 1952. – Vol.39. – P.395-419.
- Giannestras N.J., Sammarco G.J. Fractures and dislocation in the foot // Fractures. – 1975. – Vol.2. – P.1400-1443.
- Лукин А.В. О некоторых диагностических ошибках при лечении переломов в травмпункте // Вестник хирургии. – 1980. – №5. – С.118-120.