Журнал «Травма» Том 12, №3, 2011
Вернуться к номеру
Використання інтрамедулярного блокуючого остеосинтезу в лікуванні навколо- та внутрішньосуглобових переломів дистального відділу стегнової кістки
Авторы: Голка Г.Г., Гримайло М.С., Литовченко В.О., Григорук В.В., Харківський національний медичний університет, Комунальний заклад охорони здоров’я «Обласна клінічна лікарня — Центр екстреної медичної допомоги та медицини катастроф», м. Харків
Рубрики: Травматология и ортопедия
Версия для печати
Блокуючий остеосинтез при лікуванні навколо- та внутрішньосуглобових переломів дистального відділу стегнової кістки дозволяє в більш ранні строки активізувати хворих. Обґрунтоване застосування блокуючого остеосинтезу для оптимізації консолідації.
Блокуючий інтрамедулярний остеосинтез, дистальний відділ стегнової кістки.
Актуальність теми
Інтрамедулярний остеосинтез по праву вважається золотим стандартом лікування діафізарних переломів [1–3]. Дані про його застосування у випадках навколосуглобових та внутрішньосуглобових переломів обмежені й суперечливі [3].
У структурі всіх переломів кісток людини від 4 до 7 % [1, 2] припадає на переломи дистального кінця стегна. Переломи дистального відділу стегна становлять від 6 до 25 % усіх переломів стегна, за даними різних авторів, та належать до найбільш тяжких для лікування ушкоджень [7]. Серед внутрішньосуглобових переломів колінного суглоба переломи дистального відділу стегна становлять 13 %, з яких до переломів типу С належать 50 % [1, 2, 5].
У людей молодого віку їхньою причиною найчастіше є високоенергетична травма (наїзд автомобіля, падіння з великої висоти, різноманітні виробничі травми). Цей факт пояснює переважання при такому механізмі травми множинних кісткових та поєднаних ушкоджень. У хворих літнього й старечого віку вони походять від випадкових падінь на тлі вираженого остеопорозу [6, 9].
За останні роки виявляється чітка тенденція до зменшення кількості хворих з ізольованою та зростання на 10–15 % постраждалих із тяжкою поєднаною травмою. У таких хворих спостерігається більш тривалий період одужання, високий ризик розвитку жирової емболії, тромбозів, гіподинамичних, неврологічних та інших численних ускладнень [2].
Незважаючи на вдосконалення хірургічної техніки та імплантів, останнім часом спостерігається ріст інвалідності від травм взагалі та від переломів дистального відділу стегна зокрема, питома вага яких становить 25 % серед внутрішньосуглобових переломів [5].
Мета дослідження — покращити результати лікування постраждалих із переломами дистального відділу стегнової кістки та підвищити якість життя на весь період реабілітації.
Матеріали та методи дослідження
Нами була вивчена можливість застосування інтрамедулярного блокуючого остеосинтезу при навколо- та внутрішньосуглобових переломах дистального відділу стегнової кістки. У період з 2006 по 2009 рік під нашим наглядом було 28 хворих із переломами дистального відділу стегна віком від 18 до 82 років, у середньому 43 роки. Серед них чоловіків було 15 (53,57 %), жінок — 13 (46,43 %).
За характером перелому, відповідно до класифікації АО, пошкодження дистального відділу стегна (33–) розподілені таким чином: переломи А1.2 та А1.3 (метафізарні переломи прості) — 4 (14,28 %) хворі; А2 (метафізарні переломи уламкові) — 3 хворі (10,7 %); А3 (метафізарні переломи багатоуламкові, що переходять на діафіз) — 10 (35,71 %); B1 — 3 хворі (10,7 %); групи С (метаепіфізарні переломи): С1 — 3 хворі (10,7 %), С2 — 5 хворих (17,85 %). При переломах типу В2–3 та С3 цей метод остеосинтезу не використовувався. Для діагностики пошкоджень використовувалась поліпроекційна рентгенографія, рентгенокомп’ютерна томографія.
Всім хворим був виконаний інтрамедулярний остеосинтез. Ми використовували інтрамедулярні блокуючі стрижні ChM (рис. 1а), що надають змогу компресійного блокування, та «Мотор Січ» (рис. 1б), що дозволяє виконати поліаксіальну фіксацію у проксимальному відділі та фіксацію 4 гвинтами у дистальному відділі.

У 23 (82,14 %) випадках переломи були закриті, у 5 (17,85 %) — відкриті. 19 (67,85 %) хворим був виконаний ретроградний остеосинтез, 9 (32,14 %) хворим (з переломами групи А) — антеградний.
Техніка операції. Положення хворого на операційному столі на спині з зігнутими в колінних суглобах ногах. Ми використовували ретроградний доступ із медіальним парапателярним доступом із метою якомога меншого пошкодження власної зв’язки надколінка. Стрижень вводили через міжвиросткову заглибину точно посередині на 1 см наперед від передньої хрестоподібної зв’язки. Введення провідника та проведення по ньому стрижня виконували за стандартною методикою. Канал не розсвердлювали. Блокування стрижнів проводили під контролем спиці-провідника та ЕОП. Дистальну фіксацію проводили 2–4 блокуючими гвинтами (рис. 2, 3). При внутрішньосуглобових переломах кісткові фрагменти анатомічно репонували та виконували фіксацію болтом-стяжкою через отвори в стрижні, одночасно блокуючи стрижень. При дефектах стінки уламка використовувалась техніка poller-спиць.
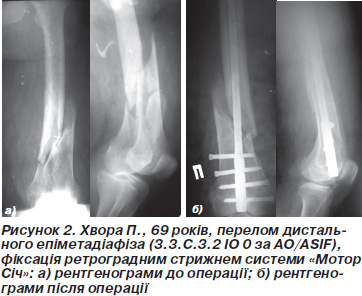
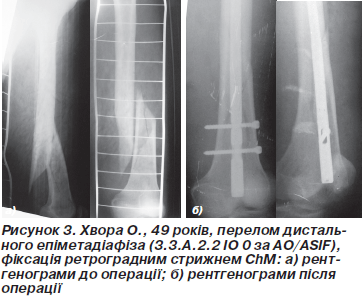
У разі проходження зони перелому близько до міжвиросткової заглибини місце введення стрижня формували шляхом просвердлювання, щоб не роз’єднати виростки.
Активні рухи хворим дозволялися на наступний день після операції. Ходити на милицях без навантажень на прооперовану кінцівку дозволяли з 2–5-ї доби після операції. Навантаження починали давати з 7–14-ї доби після операції. Всім хворим проводили первинну профілактику ТЕЛА (еластичне бинтування нижніх кінцівок, прийом антикоагулянтів) та профілактику жирової емболії (ессенціале 5,0 мл 2 рази на добу).
Під час операцій не намагалися відтворити ідеальну репозицію відламків, що відповідає сучасній стратегії АО, щодо максимального збереження всіх сприятливих до найшвидшого зрощення відламків факторів у міжвідламковій зоні.
Остеосинтез внутрішньосуглобових пошкоджень виконувався при переломах типу B та С без зміщення; при можливості виконати закриту анатомічну репозицію суглобової поверхні.
При неможливості анатомічної репозиції суглобової поверхні вдавалися до відкритої репозиції, фіксацію виконували в режимі статичного блокування та за допомогою болтів-стяжок. Всього закрито проведено 17 (60,71 %) операцій, відкрито виконано 11 (39,28 %) операцій.
Динамізація стрижня проводилась у строки 8–10 тижнів.
Використання стрижнів різних виробників визначило вимоги до імпланту. Для адекватної фіксації інтра- та періартикулярних переломів потрібні штифти з максимально дистальним розміщенням отворів.
Результати лікування та обговорення
Клініко-рентгенологічний аналіз результатів лікування проводився за модифікованою шкалою оцінки результатів лікування Neer — Grantham — Shelton (1967).
При вивченні результатів лікування були отримані такі дані: відмінний результат отриманий у 17 (70,83 %) хворих, задовільний — у 7 (29,17 %) хворих. Незадовільних результатів не було.
Оцінка результатів проводиться до 6 місяців, від 6 місяців до 1 року та після 1 року з моменту операції. Повна консолідація перелому в строк 1 рік після травми була виявлена у всіх пацієнтів, незрощень не відмічено. Інфекційних ускладнень не було. Середній об’єм рухів у строк 1 рік після операції становив 115° (80–145°), добрі та відмінні результати згідно з Neer-score становили 100 %.
При застосуванні ранньої стабілізації фрагментів за допомогою методик блокуючого остеосинтезу процеси реабілітації хворих проходили більш жваво, термін перебування у стаціонарі скорочувався до 12–14 діб.
Наш досвід застосування блокуючого інтрамедулярного остеосинтезу для лікування переломів дистального відділу стегна показав високий процент добрих та відмінних результатів та, на наш погляд, може бути методом вибору в лікуванні таких переломів.
Висновки
1. Інтрамедулярний остеосинтез ретроградними блокуючими стрижнями показаний для поза- та внутрішньосуглобових переломів дистального відділу стегнової кістки. Блокуючі стрижні вводяться без втручання в місце перелому з мінімальною травматизацією м’яких тканин.
2. Метод забезпечує стабільну фіксацію, дозволяє ранню мобілізацію суглоба та ранню функцію з навантаженням, що призводить до додаткової компресії та мікрорухомості зони перелому та сприятливо впливає на зростання уламків.
3. Використовувані імпланти повинні мати максимально дистальне положення отворів, можливість проведення компресійних болтів-стяжок.
4. При переломах дистального епіметафіза стегнової кістки інтрамедулярний компресійний остеосинтез показаний у випадках можливості «переводу» переломів типу С1 у перелом типу А шляхом остеосинтезу дистального епіметафіза болтами-стяжками з відновленням анатомії суглобової поверхні.
Виноградский А.Е. Закрытый интрамедуллярный остеосинтез в лечении переломов дистального отдела бедренной кости [Текст] / А.Е. Виноградский, А.Н. Челноков // Травма. — 2007. — Т. 8, № 1. — С. 93-97.
Гиршин С.Г. Клинические лекции по неотложной травматологии. — М.: Издательский дом Азбука, 2004. — 544 с.
Гиршин С.Г., Лазишвили Г.Д. Коленный сустав (повреждение и болевые синдромы). — М.: НЦССХ им. А.Н. Бакулева РАМН, 2007. — 352 с.
Денисюк Б.С., Касянчук В.М., Златів В.П. Стабільно-функціональний остеосинтез в лікуванні діафізарних переломів стегнової кістки // Тези доповідей XIV з’їзду ортопедів-травматологів України, 21–23 вересня. Одеса, 2006. — С. 18.
Ситник А.А. Интрамедуллярный блокируемый остеосинтез длинных трубчатых костей. Современный уровень развития // Медицинский журнал. — 2007. — № 4. — С. 22-25.
Травматология и ортопедия: Руководство для врачей / Под ред. Н.В. Корнилова: В 4 томах. — СПб.: Гиппократ, 2004. — Т. 3: Травмы и заболевания нижней конечности / Под ред. Н.В. Корнилова и Э.Г. Грязнухина. —СПб.: Гиппократ, 2006. — 896 с.
Cherkes-Zade’ D., Monesi М., Causero A., Marcolini М. Хирургическое лечение переломов дистального отдела бедренной кости с использованием системы LISS // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2003. — № 3. — С. 36-42.
Rademakers M.V., Gino M.M. Marti R.K. Intra-Articular Fractures of the Distal Femur // J. Orthop. Trauma. — 2004. — Vol. 18. — P. 213-219.
