Журнал «Травма» Том 12, №3, 2011
Вернуться к номеру
Позавогнищева фіксація як метод лікувально-транспортної іммобілізації при переломах гомілки у потерпілих із політравмою
Авторы: Ринденко С.В., Харківська медична академія післядипломної освіти, Копитчак І.Р., Тернопільський державний медичний університет ім. І.Я. Горбачевського
Рубрики: Травматология и ортопедия
Версия для печати
У статті наведено результати аналізу лікування переломів кісток гомілки у потерпілих із політравмою. Зроблено висновок про доцільність використання для лікування переломів гомілки апаратів зовнішньої фіксації на основі стрижнів.
Політравма, переломи гомілки, тактика лікування.
Одним із найчастіших видів скелетної травми є переломи кісток гомілки, частота яких сягає 36,6 %. Серед відкритих переломів трубчастих кісток діафізарні переломи гомілки становлять від 64,3 до 77,8 % [2]. Діафізарні переломи кісток гомілки практично завжди (понад 80 % випадків) супроводжуються зміщенням відламків, тимчасова непрацездатність коливається від 3–4 до 9–10 міс., а частота первинної інвалідності — від 5,1 до 39,9 %, що пояснюється великою кількістю ускладнень [3]. Особливо це стосується переломів гомілки під впливом високоенергетичної травми внаслідок ДТП або кататравми. Для цього виду ушкоджень притаманними є відкритий характер перелому, масивність травми м’яких тканин, бактеріальна контамінація, ушкодження судин та нервів, а в післятравматичному періоді — розвиток компартмент-синдрому, гнійно-запальних ускладнень, жирової емболії та ін. [1, 4]. Розвиток медичної науки сприяв розробці та впровадженню оперативних методів лікування, включаючи методи зовнішньої фіксації та заглибленого остеосинтезу. Однак дискусії серед прихильників тієї чи іншої тактики лікування тривають і досі. Зберігаються розбіжності з приводу як методів лікування, так і терміну виконання оперативних втручань.
Метою даного дослідження було вивчення особливостей лікувальної тактики у потерпілих з переломами кісток гомілки в умовах спеціалізованого відділення політравми.
Матеріал та методи дослідження
Проаналізовані історії хвороб 241 потерпілого з переломом кісток гомілки, що знаходились у відділенні політравми Харківської міської клінічної лікарні швидкої та невідкладної медичної допомоги ім. проф. О.І. Мещанінова. Для аналізу відібрано історії хвороб потерпілих, що відповідали наступним критеріям:
— наявність перелому (переломів) гомілки;
— наявність поєднаних або множинних ушкоджень.
В аналіз не увійшли потерпілі з тривалістю життя після травми менше 3 діб.
При аналізі результатів лікування оцінювали структуру ушкоджень, частоту та структуру місцевих та загальних ускладнень. Обробку даних виконано з використанням стандартного офісного пакета Microsoft Office 2003 та пакету статистичних програм SPSS 13,0.
Результати дослідження та їх обговорення
Серед потерпілих (241 особа) було 63 (26,1 %) жінки та 178 (73,9 %) чоловіків. Переважна більшість потерпілих були працездатного віку, їхній середній вік становив 39,4 ± 16,1 року (від 16 до 85 років). Осіб молодого (до 30 років), зрілого (від 30 до 45 років) і середнього (45–59 років) віку було відповідно 84 (34,9 %), 76 (31,5 %) і 44 (18,3 %). Переважним механізмом травми були ДТП; серед потерпілих 166 (68,9 %) — пішоходи, 24 (10,0 %) — водії, 7 (2,9 %) — пасажири, мототравма — у 7 (2,9 %) постраждалих. У 28 (11,6 %) ушкодження отримане в результаті кататравми.
Переломи правої гомілки спостерігалися у 150 (62,2 %) хворих; лівої гомілки — у 142 (58,9 %) хворих. У 52 (21,6 %) хворих двосторонні переломи гомілки. З урахуванням двосторонніх переломів усього аналізу піддані результати лікування 292 випадків переломів гомілки. Закриті переломи були в 187 (64,0 %) випадках, відкриті І ст. — у 32 (11,0 %), ІІ ст. — у 51 (17,5 %), ІІІ ст. — у 21 (7,2 %), ІV ст. — в 1 (0,3 %).
Переломи діафіза великогомілкової кістки діагностовано у 203 випадках: прості (тип А) — у 43 (21,2 %); осколкові (тип В) — у 136 (67,0 %) випадках, складні (тип С) — у 23 (11,3 %) випадках. При їх лікуванні були використані такі методи (табл. 1).
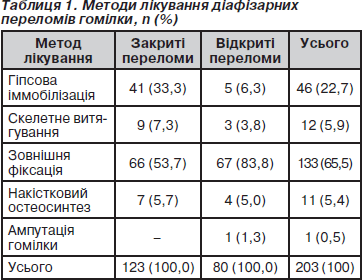
Як видно з наведених даних, переважним методом лікування при діафізарних переломах гомілки була зовнішня фіксація, виконана в 133 (65,5 %) випадках, причому при відкритих переломах даний метод використаний у 67 (83,8 %) із 80 випадків.
Переломи проксимального та/або дистального метаепіфіза діагностовано в 93 випадках: позасуглобові (тип А) — в 20 (21,5 %) випадках, неповні внутрішньосуглобові (тип В) — в 21 (22,6 %) випадку, повні внутрішньосуглобові (тип С) — в 52 (55,9 %) випадках. Методи їх лікування наведено в табл. 2.
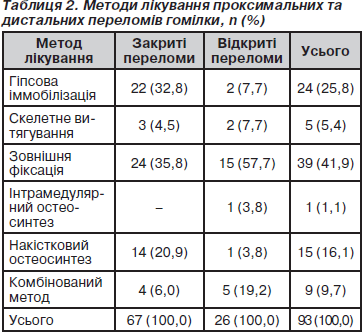
Переважним методом лікування переломів проксимальних і дистальних відділів гомілки також були методи зовнішньої фіксації, які були використані в 39 (41,9 %) потерпілих. Однак при даній локалізації більш часто, ніж при діафізарних переломах, використовувався накістковий остеосинтез і комбіновані методи оперативного лікування.
Усвідомлений вибір на користь зовнішньої фіксації пояснюється декількома причинами. Апарати зовнішньої фіксації, як апарат Ілізарова, так і різні апарати на основі стрижнів, мають фіксаційні можливості для забезпечення іммобілізації перелому, як у найближчий посттравматичний період, так і в процесі реабілітації потерпілого. Позавогнищеві апарати дозволяють здійснити контроль за станом м’яких тканин гомілки, що особливо важливо при відкритих переломах, а також при «бамперних» переломах, що супроводжуються великими внутрішніми ушкодженнями м’яких тканин; дозволяють використовувати в комплексі медикаментозної терапії місцеве протизапальне й протинабрякове лікування. У потерпілих із політравмою позавогнищева фіксація забезпечує мобільність пацієнта, що є однією із провідних умов для сприятливого перебігу посттравматичного періоду, а також дозволяє забезпечити проведення додаткових методів обстеження і лікування, які вимагають перекладання потерпілого.
В ургентних умовах, коли дефіцит часу є одним із провідних факторів для вибору методу лікування, віддається перевага фіксації апаратами на основі стрижнів. Слабкі репозиційні можливості стрижневих апаратів з успіхом компенсуються їх перевагами:
— швидкість накладання;
— незначна додаткова травматизація м’яких тканин і кістки;
— надійна стабілізація перелому.
Ідеальна репозиція в ургентних умовах завжди бажана, але не завжди обов’язкова. Будучи протишоковою операцією, позавогнищева фіксація може бути використано для лікувально-транспортної іммобілізації.
Істотною особливістю перебігу найближчого посттравматичного періоду в потерпілих із політравмою є можливість виникнення вираженого психомоторного порушення, що може бути викликане як черепно-мозковою травмою, так і алкогольним або посттравматичним психозом. У такій ситуації може настати дестабілізація апарата через порушення фіксації в сегменті «стрижень — кістка», особливо при метафізарних переломах і стандартному однобічному введенні стрижнів на одній виносній опорі.
З огляду на цей факт поряд із класичною схемою монтажу апарата, коли чотири стрижні, проведені у різних площинах, фіксуються на одній опорі, у відділенні впроваджена в клінічну практику система «рамкової» фіксації. Остання має значні переваги при багатоосколкових переломах діафіза, а також при метафізарних переломах. Накладання рамкового стрижневого апарата можливе у двох варіантах. При першому однобічне введення стрижнів (від 4 до 6) фіксується на двох-трьох зовнішніх опорах, які з’єднуються між собою спеціальними сполучними елементами, наприклад, можуть бути використані стандартні стрижнеутримувачі, з’єднані різьбовими штангами від апарата Ілізарова. При другому варіанті основою для рамкового апарата служать так звані транссегментарні, або наскрізні, стрижні (за типом цвяхів Штеймана) з різьбовою середньою частиною. У цьому випадку наскрізні стрижні проводяться через дистальні та проксимальні метаепіфізи, закріплюються на двох зовнішніх опорах, до яких фіксуються стрижні, проведені в максимально можливій близькості до місця перелому.
У 26 випадках діафізарних переломів гомілки спостерігалися такі ускладнення: невправлення — у 2 (1,0 %) випадках; неякісний остеосинтез — у 4 (2,0 %); гнійні ускладнення — у 5 (2,5 %); компартмент-синдром — у 7 (3,4 %), гангрена — в 1 (0,5 %), некроз шкіри — у 6 (3,0 %), незрощення — в 1 (0,5 %) випадку. При проксимальних та дистальних переломах гомілки ускладнення спостерігалися у 8 потерпілих, у тому числі у 2 (2,2 %) — невправлення; в 1 (1,1 %) випадку — нагноєння; у 4 (4,3 %) — компартмент-синдром та в 1 (1,1 %) випадку — некроз шкіри.
Таким чином, досвід використання апаратів зовнішньої фіксації на основі стрижнів, особливо рамкової конструкції, в лікуванні діафізарних переломів гомілки у хворих із множинною та поєднаною травмою показав їх високу ефективність і дозволяє рекомендувати метод як один із провідних у потерпілих із політравмою.
Висновки
1. Серед переломів гомілки у потерпілих із політравмою переважають тяжкі ушкодження (типу В та С відповідно до класифікації АО).
2. Оптимальним методом лікування переломів гомілки у потерпілих із політравмою є позавогнищева фіксація, що забезпечує іммобілізацію перелому, не впливаючи на мобільність потерпілого, та дозволяє здійснювати контроль за станом м’яких тканин гомілки.
3. Методом вибору зовнішньої фіксації переломів кісток гомілки у потерпілих із політравмою є застосування апаратів на основі стрижнів.
Климовицкий В.Г., Калинкин О.Г. Травматическая болезнь с позиций современных представлений о системном ответе на травму // Травма. — 2003. — Том 4, № 2. — С. 123-130.
Ключевский В.В. Хирургия повреждений: Руководство для фельдшеров, хирургов и травматологов районных больниц. — 2-е изд. — Рыбинск: Изд-во ОАО «Рыбинский дом печати», 2004. — С. 350.
Травматология и ортопедия / Руководство для врачей: В 3 томах / Под ред. Ю.Г. Шапошникова. — М.: Медицина, 1997. — Том 2. — С. 310-313.
Tejwani N.C., Achan P. Staged management of high energy proximal tibia fractures // Bulletin. Hosp. for Joint Diseases. — 2004. — Vol. 62, № 1–2. — P. 62-66.
