Журнал «Медицина неотложных состояний» 7-8 (38-39) 2011
Вернуться к номеру
Возможности допплерографии в выборе тактики нефропротекции при остром повреждении почек различной этиологии
Авторы: Шраменко Е.К., Шкарбун Л.И. Донецкий национальный медицинский университет им. М. Горького, ДОКТМО
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
В работе приводятся данные комплексного ультразвукового исследования почек с допплеровским сканированием сосудов у 78 пациентов с острым повреждением почек (ОПП) в динамике, при поступлении (в стадии олигоанурии) и в стадии восстановления диуреза. Это исследование позволяет уточнить причину ОПП, назначить адекватную нефропротективную терапию, прогнозировать тяжесть ОПП уже при поступлении, диагностировать трансформацию ОПП в хроническую почечную недостаточность.
Острое повреждение почек, нефропротекция, допплерография сосудов почек.
Актуальность
В последние годы увеличилось количество больных с острым повреждением почек (ОПП), которые нуждаются в лечении гемодиализом. В отделения интенсивной терапии поступает все больше больных с ОПП на фоне хронической болезни почек (ХБП). Нередко развитие тяжелой острой почечной недостаточности (ОПН) можно предотвратить, особенно на стадии Risk и Injury (согласно классификации RIFLE) [5]. В связи с этим чрезвычайно важно выявление пациентов группы риска и проведение нефропротективной терапии. Нефропротекция — терапия, направленная на защиту нефрона и поддержание работы почек в условиях их повреждения. В нашем центре ведется работа по совершенствованию тактики нефропротекции у этой категории больных [4]. Предложен следующий алгоритм: первичная нефропротекция (не допустить повреждения канальцев); вторичная нефропротекция (уменьшить повреждение уже пострадавших канальцев, ускорить регенерацию эпителия). Первичная нефропротекция — предупреждение тяжелого повреждения канальцев, поддержание адекватного притока и оттока крови по почечным артериям и венам, что возможно на стадиях Risk (R), Injury (I) и в первые часы стадии Failure (F) по классификации RIFLE, — предусматривает: устранение причины; поддержание адекватного сердечного выброса; поддержание нормоволемии; поддержание адекватной вентиляции легких (коррекция гипоксии); коррекция гипертензии и гипотензии, клинически значимой аритмии; коррекция анемии; противовоспалительная терапия; адекватная антибактериальная терапия; удаление или адекватное дренирование очага интоксикации (гнойного очага). Вторичная нефропротекция возможна на стадиях F, Loss (L) (медикаментозная терапия + диализные технологии + другие эфферентные методы). По характеру проведения можно выделить медикаментозную и немедикаментозную нефропротекцию. Медикаментозная нефропротекция: в первую очередь поддержание объема циркулирующей крови адекватными инфузионными средами, введение препаратов, улучшающих почечный кровоток и стимулирующих диурез, ощелачивание плазмы при необходимости, антибактериальная терапия, адекватная аналгезия и т.д. Немедикаментозная нефропротекция направлена: на скорейшее восстановление пассажа мочи (стентирование, нефростомия, удаление камней, опухолей и др.); инструментальное улучшение системного кровотока (контрапульсация при кардиогенном шоке, пункция перикарда при тампонаде и тяжелом экссудативном перикардите, стентирование и баллонизация почечной артерии при тромбозе или стенозе и др.); раннее устранение или дренирование очага интоксикации; охлаждение, эластическое бинтование в дистальном направлении, иммобилизация, щадящая транспортировка при синдроме длительного сдавления. Общий принцип нефропротекции: исключить введение нефротоксичных препаратов (антибиотики, НПВС, рентгенконтрастные вещества, диуретики длительно и в запредельных дозировках), строгий контроль инфузионной терапии и других поступлений жидкости, использование альтернативных путей детоксикации (гастроинтестинальный лаваж, лечебная диарея и др.), дренирование, санация, ликвидация очага интоксикации. Тактика нефропротекции зависит от этиологии ОПП (преренальная, ренальная, субренальная или на фоне хронической почечной недостаточности (ХПН)) и стадии (олигурии, восстановления диуреза, реабилитации).
Цель работы — оценить возможности комплексного ультразвукового исследования (УЗИ) почек с допплеровским сканированием почечных сосудов в выборе тактики нефропротекции у больных с ОПП.
Материал и методы
За период с января 2009 по сентябрь 2011 года на базе отделения реанимации ДОКТМО обследовано 78 больных с ОПН. Из них 45 мужчин и 33 женщины. Возраст больных составил от 24 до 73 лет. В зависимости от этиологического фактора все больные были разделены на 4 группы: 1-я — 15 больных с преренальной ОПН; 2-я — 22 больных с ренальной ОПН; 3-я — 13 больных с субренальной ОПН;. 4-я — 28 больных с ОПН на фоне хронической почечной недостаточности. Всем пациентам выполнялись общеклинические, биохимические исследования, электрокардиограмма, части из них — эхокардиограмма, компьютерная томография и УЗИ органов брюшной полости и забрюшинного пространства. Дополнительно всем больным было проведено допплеровское сканирование сосудов почек (цветовое допплеровское картирование и импульсно-волновая допплерография) на аппарате экспертного класса HDI-500 (Philips, Голландия) в динамике [1–3]. Проводилась допплерография брюшного отдела аорты. Изучались анатомические особенности сосудов для исключения деформаций. В автоматическом режиме определяли пиковую систолическую (Vps), конечную диастолическую (Ved) скорость кровотока и индекс резистентности (RI) на уровне основной почечной артерии и ее сегментов (дуговых, междолевых и сегментарных сосудов). Каждому больному было проведено минимум 2 комплексных ультразвуковых исследования в стадии олигоанурии (ОА) и восстановления диуреза (в фазе полиурии). После уточнения причины и характера почечной недостаточности назначали ренопротективную терапию (улучшение почечного кровотока, стимуляция диуреза, улучшение проходимости канальцев, восстановление пассажа мочи и др.); 73 больным проводилось гемодиализное лечение (386 сеансов) на аппаратах АК-90, АК-200 (Gambro), Tina (Baxter), диализаторы — Alwal GFE, GFS, Poluflux (Gambro), F-5 (Fresenius); 5 больным выполнена продленная вено-венозная гемодиафильтрация на аппарате Prisma (Gambro). Сосудистый доступ обеспечивали формированием артериовенозного шунта на предплечье или установкой двуходового катетера в крупный сосуд, чаще в подключичную вену. Гипокоагуляцию проводили нефракционированным или низкомолекулярным гепарином (клексан, бемипарин, фраксипарин и др.).
Результаты
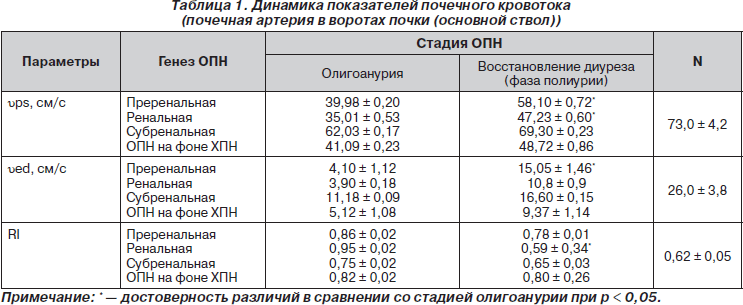
В стадии олигоанурии у 74 больных были выявлены гемодинамически значимые нарушения почечного кровотока, что проявлялось снижением линейных скоростей в основном стволе почечных артерий, а также в сегментарных, междолевых и дуговых артериях (табл. 1).
У 95 % пациентов было выявлено снижение кровотока в брюшном отделе аорты, при этом структурные ее изменения (аневризма супра- и инфраренального отделов) были выявлены лишь у трех пациентов. У четырех пациентов был выявлен тромбоз основной почечной артерии единственной функционирующей почки. В четырех случаях, несмотря на существенное повышение уровня мочевины и в меньшей степени креатинина в плазме крови, скорости кровотока в почечных сосудах были в пределах нормальных значений. Индексы резистентности были повышены у 74 больных. Четверо больных с нормальными RI «разрешились» при проведении консервативной терапии. Был проведен корреляционный анализ между RI и длительностью стадии ОА, выявлена сильная положительная связь. Чем выше был индекс резистентности при поступлении, тем большей оказывалась длительность ОА. Мы получили следующие данные: при RI в стволе основной почечной артерии > 0,78 длительность стадии олигоанурии составила более 3 недель; при показателе RI в стволе основной почечной артерии от 0,70 до 0,78 длительность стадии олигоанурии составила от 2 до 3 недель; при RI в стволе основной почечной артерии < 0,70 длительность олигоанурии была менее 1 недели. Таким образом, уже при поступлении больных можно было говорить о тяжести ОПН. При показателе индекса резистентности > 0,78 ОПН оценивали как тяжелую, при значениях индекса резистентности от 0,70 до 0,78 диагностировали среднюю степень тяжести ОПН, а при индексе резистентности < 0,70 — ОПН легкой степени. Выявлены особенности изменения размеров и структуры почек в группах с ОПН различного генеза. Во всех группах больных отмечалось достоверное увеличение объема почек в стадии олигоанурии с последующим уменьшением в стадии восстановления диуреза. Морфологическим субстратом увеличения размеров почек и их структурных элементов являлся выраженный отек. При сравнительной оценке толщины коркового слоя достоверных различий между группами ОПН различного генеза не выявлено. Эхогенность коркового слоя паренхимы почек была достоверно повышена у всех исследуемых больных, наиболее выражена при токсическом интерстициальном нефрите. У 39 % пациентов паренхима почек была утолщена до 2,6 см и более, пирамидки жидкостные. Эти изменения сочетались с картиной «влажного легкого», у 3 пациентов — с альвеолярным отеком легких. Таким образом, повышение RI при ОПН в стадии ОА в определенной мере было связано с отеком паренхимы почек и инфильтрацией интерстициальной ткани. В стадии полиурии RI приближались к нормальным значениям, линейные скорости кровотока увеличивались, начиная с дуговых артерий, что свидетельствовало об улучшении внутрипочечной гемодинамики с дальнейшим восстановлением почечных функций. При трансформации ОПН в ХПН в стадии восстановления диуреза значения RI оставались высокими, а линейные скорости кровотока низкими, несмотря на восстановление диуреза, снижение уровня мочевины и креатинина плазмы крови. Более того, у 5 пациентов RI увеличился, что объясняется формированием нефросклероза при ХБП. Двое из них продолжили гемодиализное лечение в условиях отделений хронического гемодиализа. При визуальной оценке почечного кровотока по данным цветового допплеровского картирования и импульсной допплерографии (дуплексное сканирование) в стадии олигоанурии выявлены: 1) признаки его обеднения в корковом слое паренхимы почек на уровне дуговых и междолевых артерий, слабые сигналы; 2) снижение диастолического потока, вплоть до полного его отсутствия; 3) увеличение скорости венозного потока за счет шунтирования; 4) у 3 пациентов наличие реверсивного кровотока в диастолу; 5) у 2 больных полное отсутствие кровотока. После проведенного лечения в стадии восстановления диуреза наблюдали: 1) восстановление кровотока, начиная с дуговых и междолевых артерий; 2) нормализацию формы допплерографической кривой; 3) уменьшение эхогенности и толщины паренхимы, восстановление размеров почек и кортикомедуллярной дифференциации.
Выводы
Выполнение комплексного УЗИ почек с дуплексным сканированием сосудов позволяет:
— уточнить причину ОПП;
— назначить нефропротективную терапию с учетом причины и предотвратить развитие полиорганных нарушений и необратимых изменений в почках;
— оценить тяжесть ОПП уже при поступлении в отделение;
— оценить эффективность проводимой терапии;
— диагностировать трансформацию ОПП в ХПН в процессе лечения.
1. Бакстер Г.М., Сидху П.С. Ультразвуковые исследования мочевыделительной системы: Пер. с англ. / Под ред. А.В. Зубарева, Л.М. Гумина, М.А. Васильевой. — М.: Медпресс-информ, 2008. — 243 c.
2. Дуган И.В., Медведев В.Е. Цветная допплерография в диагностике заболеваний почек. Принципы и практические рекомендации по применению: Учебное пособие. — К.: Изд-во ВБО «Украинский Допплеровский Клуб», 2008. — 138 с.
3. Назаренко Г.И., Хитрова А.Н., Краснова Т.В. Допплерографические исследования в уронефрологии. — М.: Медицина, 2002. — 152 с.
4. Шраменко Е.К., Кузнецова И.В., Шкарбун Л.И., Логвиненко Л.В., Прокопенко Б.Б. Патогенетическое обоснование тактики ренопротекции у больных с острой почечной недостаточностью // Біль, знеболювання й інтенсивна терапія. — 2010. — № 2. — С. 287-288.
5. Bellomo R., Ronco C., Kellum J., Mehta R. and all. Acute renal failure definition, outcome measures, animal models, fluid therapy and information technology needs: the Second International Consensus Conference of Acute Dialysis Quality Initiative (ADQI) Group // Critical Care. — 2004. — 8. — 204-212.