Журнал «Медицина неотложных состояний» 7-8 (38-39) 2011
Вернуться к номеру
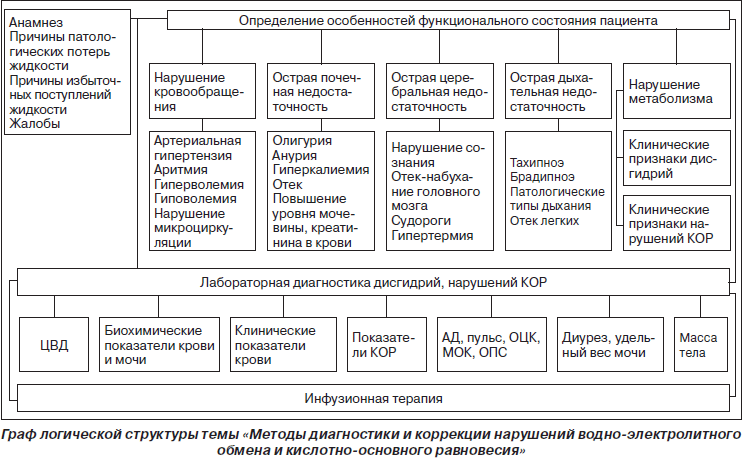
Симпозиум «Методы диагностики и коррекции нарушений водно-электролитного обмена и кислотно-основного равновесия»
Авторы: Думанский Ю.В., чл.-корр. НАМН Украины, д.м.н., профессор Кабанова Н.В., д.м.н., профессор кафедры анестезиологии и интенсивной терапии ДонНМУ им. М. Горького Верхулецкий И.Е., зав. кафедрой хирургических болезней № 1 факультета интернатуры и последипломного образования ДонНМУ им. М. Горького, д.м.н., профессор Синепупов Н.А., доцент кафедры хирургических болезней № 1 факультета интернатуры и последипломного образования ДонНМУ им. М. Горького, к.м.н. Осипов А.Г., доцент кафедры хирургических болезней № 1 факультета интернатуры и последипломного образования ДонНМУ им. М. Горького, к.м.н. Синепупов Д.Н., ассистент кафедры хирургических болезней № 1 факультета интернатуры и последипломного образования ДонНМУ им. М. Горького
Рубрики: Семейная медицина/Терапия, Медицина неотложных состояний
Версия для печати
Проводит: Донецкий национальный медицинский университет им. М. Горького.
Рекомендован: хирургам, реаниматологам, врачам скорой помощи, травматологам.
Актуальность
Предупреждение и коррекция водно-электролитных и метаболических нарушений являются одними из задач инфузионной терапии наряду с восстановлением внутрисосудистого объема. Субстратами развивающихся при критических состояниях неспецифических системных реакций и органных нарушений являются глубокие функциональные изменения систем, регулирующих эндокринно-вегетативное равновесие, что обусловливает расстройства метаболизма. При этом компенсаторные возможности организма направлены на поддержание метаболических процессов, обеспечивающих восстановление расстроенных биологических констант. Применительно к водно-электролитному равновесию такими константами являются объем водных секторов, осмолярность, рН плазмы и интерстициальной жидкости.
Осмолярность имеет сложную многоуровневую нейрогуморальную регуляцию, ведущую роль в которой играют эндокринная и выделительная системы. Нарушения водно-солевого баланса встречаются у всех без исключения реанимационных пациентов. Они вызываются либо внешней патологической потерей жидкости и электролитов, либо их патологическим перемещением в организме. Одновременно с этим нарушается состояние регуляторных механизмов, отдельные звенья которых могут вовлекаться в патогенез критического состояния. Кислотоно-основное равновесие (КОР) является одним из важнейших показателей гомеостаза — постоянства внутренней среды организма. В силу своей общей распространенности и скудности клинических симптомов отклонений КОР нарушения КОР часто пропускают и выявляют лишь в далеко зашедших стадиях, когда ситуация приближается к критической. Поддержание нормального КОР имеет важнейшее значение для функции ферментов и стабильности мембран. Любой значительный сдвиг рН может привести к тяжелой патологии, включая дыхательную недостаточность, кому и смерть. Поэтому у человека сформировались сложные механизмы защиты против нарушений КОР: быстрое восстановление КОР после нагрузки кислотой или щелочью достигается при участии внутри- и внеклеточных буферных систем, тогда как постепенная регуляция рН достигается посредством двух механизмов элиминации: выведением угольной кислоты легкими и выведением других кислот почками. Для успешной диагностики различных расстройств КОР в интенсивной терапии необходимо иметь ясное понимание его физиологических механизмов.
Цель занятия общая: диагностировать у пациентов острые нарушения водно-солевого обмена и кислотно-основного равновесия и проводить интенсивную терапию у пациентов с острыми нарушениями водно-солевого обмена и кислотно-основного равновесия.
Теоретические вопросы
1. Физиологические механизмы поддержания внутренней среды организма, методы его контроля. Патофизиология водно-электролитного обмена и кислотно-основного состояния (КОС). Понятие о гомеостатичной функциональной системе, молярности, осмолярности.
Виды нарушений обмена воды, их причины и методы диагностики и коррекции. Обмен основных электролитов — натрия, калия, хлора и кальция, причины возможных нарушений, методы коррекции.
2. Физиологические и буферные системы регуляции КОС. Виды нарушений кислотно-основного состояния, методы лабораторной диагностики и интенсивной терапии метаболического ацидоза, метаболического алкалоза, респираторного ацидоза и респираторного алкалоза.
3. Особенности регуляции активной реакции организма у детей и людей пожилого возраста.
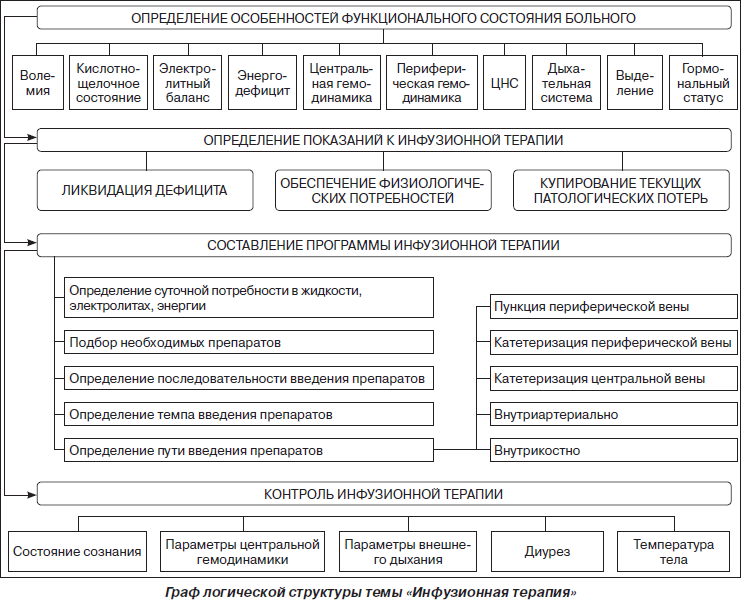
4. Методы определения дефицита объема циркулирующей крови (ОЦК). Характеристика препаратов-гемокорректоров, показания и противопоказания к их применению. Пути введения инфузионных сред, правила проведения инфузионной терапии. Особенности инфузионной терапии у детей и людей пожилого возраста. Осложнения инфузионной терапии.
5. Основы парентерального питания. Характеристика препаратов, правила проведения парентерального питания и контроль его эффективности. Особенности парентерального питания у детей и людей пожилого возраста.
Основные термины и их определения
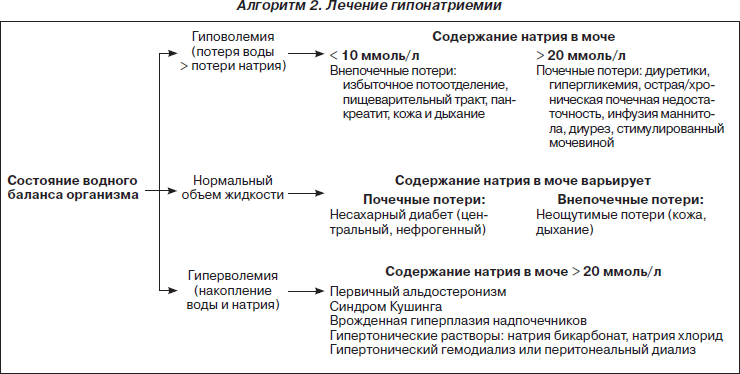
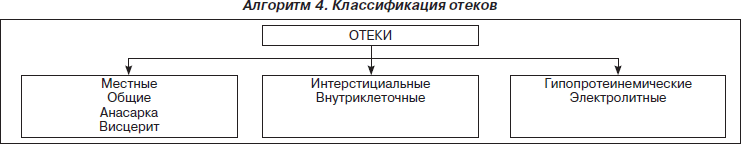
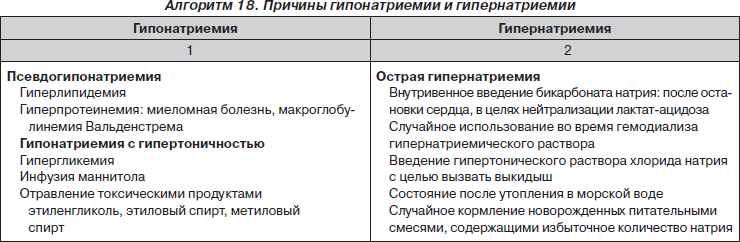
Наблюдающиеся у реанимационных пациентов отклонения в содержании и распределении в организме воды и электролитов называют дисгидриями и дизосмиями. Впервые термин «дисгидрия» был предложен R. Mach в 1938 году на французском медицинском конгрессе для характеристики внеклеточной дегидратации. В дальнейшем он стал применяться для обозначения водных расстройств вообще, включая нарушения посекторального распределения воды и содержания ее в организме. В 1952 году Hambuger и Mathe выделили 4 синдрома водно-электролитных расстройств в зависимости от изменения объема воды — гипер- или дегидратация во вне- или внутриклеточном секторе. Blaja и Krivda (1959, 1962) разделяли дисгидрии на чистые, или элементарные, включающие клеточные и внеклеточные гипер- или гипогидрии, а также сложные (ассоциированные) с разнонаправленными изменениями в содержании клеточной и внеклеточной воды. Параллельно выделялись синдромы осмотической гипер- или гипотонии. В настоящее время принято разделение дисгидрий по сдвигам в общем количестве воды во внеклеточном пространстве и по ее осмолярности. В соответствии с данной классификацией различают внеклеточные гипер-, изо-, гипоосмолярные гипо-, изо- и гипергидрии, имея в виду, что отклонения суммарной (осмотическое и онкотическое давление) осмолярности от нормы сопровождаются противоположно направленным изменением клеточной гидратации. В числе достоинств этой классификации выделяются простота и практичность, поскольку в ней, во-первых, отражены важнейшие критерии водного состояния — количество воды и осмолярность, во-вторых, подчеркивается значимость внеклеточного пространства как сектора, определяющего условия функционирования клеточной массы, и в-третьих, учитывается доступность диагностики изменений во внеклеточной гидратации и осмолярности. Вместе с тем сведение всего многообразия способствующих дисгидриям нарушений только к изменению содержания воды и натрия во внеклеточном пространстве является минусом данной классификации, поскольку отчасти провоцирует косметический подход к лечению расстройств водного состояния без учета всего разнообразия патогенетических факторов, что порождает многообразные ятрогении.
Все инфузионные растворы, применяемые в терапии дисгидрий, делят на базисные, то есть используемые для поддержания водно-электролитного равновесия в течение длительного времени у тяжелого пациента, и корригирующие, предназначенные для коррекции выраженных нарушений водно-солевого и кислотно-основного баланса. Помимо проведения длительной заместительной инфузионной терапии, базисные растворы применяют «вслепую» — при невозможности точно установить вид дисгидрии на догоспитальном и начальном госпитальном этапе (до получения результатов анализа КОР и электролитов). Впервые разделение растворов на базисные и корригирующие было предложено W. Hartig в 1982 году.
К сожалению, клиницисты не придают значения важности данного подхода, в результате чего корригирующие растворы нередко применяют как базисные (речь идет в первую очередь об изотоническом растворе NaCl). Каким мы хотим видеть «идеальный» базисный раствор? Очевидно, что он должен обладать оптимальным с позиций поддержания гомеостаза составом. Основными гомеостатическими константами крови являются: 1) изотония, то есть поддержание постоянного осмотического давления; 2) изоволемия, то есть поддержание в каждом из отделов оптимального объема жидкости; 3) изоиония — поддержание постоянных значений концентрации ионов плазмы; 4) изопротонемия — поддержание рН на уровне физиологических значений. Первое внутривенное введение солевых растворов осуществил Т. Latta в 1832 г. у пациентов с холериформными поносами. К этому времени благодаря работам Bichat (1801) и Aschard (1828) уже существовали представления о распределении воды и солей в разделах человеческого тела. Помимо поваренной соли Latta вводил также бикарбонат. Основанием для такой терапии было опубликованное за год до этого в журнале «Ланцет» письмо практикующего врача W.B. O’Shaughnessy, в котором тот отмечал, что у больных холерой в крови недостает воды, солей и «свободной щелочи». В 1882 г. немецкий фармаколог и гомеопат Sydney Ringer предложил для клинического применения электролитный раствор, в котором наряду с ионами Na+ и Cl– присутствовали также ионы К+ и Са2+ в виде солей — калия хлорида и кальция хлорида дегидрата. Сывороточный уровень ионизированного Са является одной из самых жестких констант организма, а его дефицит встречается при многих критических состояниях — сепсисе, панкреатите, почечной недостаточности, ожогах. В последние десятилетия установлена роль ионов Са в регуляции множества реакций внутри клетки, активации ферментов, выполнении функции вторичного мессенджера.
В начале XX века английский физиолог F.S. Locke видоизменил состав раствора Рингера, уменьшив в нем содержание КCl и CaCl2 до 200 мг/л, при этом добавив глюкозу (1 г/л) и гидрокарбонат натрия в дозе 0,2 г/л. По сравнению с раствором Рингера получился инфузионный раствор с более широким химическим составом, при этом он стал менее кислым (рН 6,5). Данный состав получил название раствора Рингера — Локка. В 1910 г. американский фармаколог M. Tyrode предложил свою модификацию раствора Рингера — Локка. В растворе Tyrode увеличена резервная щелочность за счет бикарбоната натрия, а также впервые вводится фосфат, что позволяет не только корригировать электролитные расстройства, но и влиять на метаболизм. С тех пор исследователями разных стран было предложено около двух десятков электролитных композиций с различными свойствами — растворы Хартмана, Дэрроу, Батлера, Талбота. В то же время в клинической практике до настоящего времени применяют препараты, созданные без малого 200 лет назад, на заре эры инфузионной терапии. Это изотонический раствор NaCl, раствор Рингера и раствор Рингера лактат. Каковы же достоинства и недостатки этих растворов с точки зрения требований, предъявляемых к «идеальному» базисному раствору для жидкостного возмещения? Совершенно очевидно, что менее всего на эту роль подходит 0,9% раствор NaCl. Его недостатки хорошо известны. Являясь изотоническим, он содержит только два иона — Na+ и Cl– в количествах, значительно превышающих физиологические значения. В результате этого введение в качестве базисного физиологического раствора приводит к развитию гипернатриемии и гиперхлоремии. Основным последствием такой диспропорции является формирование гиперхлоремического метаболического ацидоза (ГХМА). Вероятность его развития пропорциональна объему вводимого раствора.
Каким же образом изменения концентрации хлоридов могут приводить к нарушению КОР? Применяя классические представления о механизмах поддержания КОР, основанные на уравнении Гендерсона — Гассельбаха и теории Сигаарда — Андерсена, однозначно ответить на этот вопрос непросто. Как известно, неудовлетворенность исследователей, и особенно практических врачей, поиск более полезной в практической работе концепции привели в тому, что в последние десятилетия все больше сторонников находит математическая модель кислотно-основного гомеостаза, предложенная Stewart. В соответствии с теорией Стюарта основными (независимыми) факторами, определяющими концентрацию протонов водорода, являются СО2, слабые кислоты и разница сильных ионов (РСИ). К последним относится в том числе ион хлора. Чтобы компенсировать развивающееся при гиперхлоремии уменьшение РСИ, вода диссоциирует с образованием протонов водорода и развитием ГХМА. Однако сообщают о развитии у пациентов с ГХМА таких симптомов, как задержка мочи, абдоминальный дискомфорт, тошнота и рвота.
Еще одним последствием ГХМА является нарушение функции почек. Впервые продемонстрированное в экспериментальной работе Wilcox и подтвержденное в клинических исследованиях Wilkes (2001) и O’Malley (2005) снижение мочеотделения связывают с хлорид-индуцированной почечной вазоконстрикцией. Периоперационное применение раствора NaCl приводит к развитию значительной гипобикарбонатемии и гиперхлоремии. При этом исследователи указывали на гиперхлоремию как на основную причину развития ацидоза, так как реальная величина развивающегося дефицита бикарбоната превышала его предполагаемый дефицит, рассчитанный на основании объема вводимого раствора, т.е. обусловленный дилюцией.
Поэтому для компенсации дилюционного ацидоза и поддержания изопротонемии большинство современных сбалансированных растворов имеет в своем составе тот или иной носитель щелочности. Такой подход особенно оправдан у пациентов, находящихся в критических состояниях, поскольку они, с одной стороны, требуют введения больших объемов жидкости, а с другой — имеют сниженные возможности компенсации кислотно-основных сдвигов (гиповентиляция, снижение буферной емкости вследствие гипоальбуминемии). Кроме того, часть пациентов имеет предсуществующие метаболические нарушения, и любое дополнительное напряжение в системе кислотно-основного гомеостаза чревато декомпенсацией.
Как известно, исторически первым носителем резервной щелочности в составе сбалансированного раствора стал лактат, который, однако, имеет ряд существенных недостатков. Поскольку метаболизм лактата происходит в печени, его применение у пациентов с печеночной недостаточностью приводит к дополнительному повреждению гепатоцитов. Это также касается пациентов, перенесших ишемию паренхиматозных органов вследствие системной гипоперфузии при шоке и сепсисе. Введение больших объемов лактата может также усугублять развивающийся при шоке лактат-ацидоз и затруднять интерпретацию уровня плазменного лактата как маркера гипоксии. Все это привело к тому, что современные сбалансированные растворы в качестве носителя резервной щелочности содержат такие предшественники бикарбоната, как ацетат и малат.
Выбор именно этих соединений связан с тем, что их метаболизм в меньшей степени зависит от функции печени, поскольку осуществляется в том числе в скелетных мышцах. Немаловажным является также тот факт, что ощелачивающее действие ацетата начинается уже через 10–15 мин после внутривенного введения, что связано с его более быстрым метаболизмом по сравнению с лактатом. Дополнительным же достоинством малата следует считать то, что, являясь естественным метаболитом цикла трикарбоновых кислот, он обладает антиоксидантными и антигипоксантными свойствами. Возвращаясь к раствору Рингера лактат, следует сказать о еще одном его существенном недостатке, а именно гипотоничности. Установлено, что переливание больших объемов раствора Рингера лактат приводит к временному увеличению внутричерепного давления даже у здоровых людей. Тем более его применение должно быть исключено у пациентов с отеком мозга или высоким риском его развития. Следует помнить также о том, что раствор Рингера лактат содержит сниженное по сравнению с физиологической нормой количество натрия и вызывает гипонатриемию, причем последняя совсем не безобидна. Гипонатриемия, индуцированная введением раствора Рингера лактат, у некоторых пациентов может приводить к развитию энцефалопатии, нефропатии, сердечным и легочным осложнениям. Такими пациентами являются дети, пациенты с нефритами, циррозами и кардиальной патологией. Самым распространенным последствием гипонатриемии является развитие энцефалопатии вследствие мгновенно развивающегося отека головного мозга. Часто это случается в послеоперационном периоде, если во время операции переливали раствор Рингера лактат или другой гипотонический раствор.
Кроме растворов Рингера, Рингера лактат и 0,9% NaCl, сегодня в распоряжении врача отделения интенсивной терапии есть и другие препараты, в той или иной мере отвечающие требованиям, предъявляемым к современному базисному раствору. В связи с этим стоит упомянуть плазмалит — изотонический полиионный раствор, содержащий ацетат и глюконат в качестве носителей резервной щелочности. Относительным недостатком плазмалита считают отсутствие в его составе ионов кальция. Другой препарат, представленный на отечественном рынке, — стерофундин изотонический — является полностью сбалансированным раствором, содержащим все основные ионы, а также ацетат и малат. В настоящее время создан препарат гидроксиэтилкрахмала (6% ГЭК 130/0,42) на основе сбалансированного электролитного раствора. При сравнении двух растворов ГЭК — в сбалансированном растворе и в растворе 0,9% NaCl — в первом случае развивались существенно меньшие нарушения КОР, не отмечалось и негативных влияний на коагуляцию и функцию почек.
Особняком в терапии водно-электролитных нарушений стоит вопрос о применении гликозилированных растворов. К сожалению, сегодня в ряде руководств по инфузионной терапии среди показаний к их назначению рассматривается лишь необходимость энергетического обеспечения в рамках проведения парентерального питания и профилактики гипогликемии. При этом упускается из виду, что без применения растворов глюкозы невозможна адекватная терапия целого класса дисгидрий, а именно нарушений, сопровождающихся внутриклеточной дегидратацией, поскольку внутриклеточный сектор как один из целевых отделов инфузионной терапии достижим только и исключительно для растворов, содержащих свободную (безэлектролитную) воду. Поскольку внутриклеточная дегидратация чаще всего развивается в рамках общего обезвоживания (изолированная потеря воды из внутриклеточного сектора является довольно редкой ситуацией), наиболее целесообразным представляется введение полуэлектролитных растворов с глюкозой, каким в свое время был раствор Рингера — Локка. Следует также заметить, что стрессорная гипергликемия, характерная для многих критических состояний, не может быть противопоказанием к назначению растворов глюкозы. Как известно, в условиях стресса и гиперкатаболизма запасов углеводов хватает в среднем на 4–6 часов, после чего начинается окисление жирных кислот, которое в условиях дефицита глюкозы и кислорода приводит к накоплению кетоновых тел, ацидозу и повреждению мембран. Если в фазе гиперкатаболизма сохраняется дефицит энергетических субстратов, формируется биоэнергетическая гипоксия — угнетение всех энергозависимых клеточных процессов. В первую очередь нарушается работа K/Na насоса, развивается трансминерализация и набухание клеток, затем выключается кальциевая помпа, что приводит к активации кальций-зависимых фосфолипаз и аутолизу. Даже если до этого устраняется причина, приведшая к развитию гипоксии, деструктивные процессы на клеточном уровне приводят в последующем к развитию воспаления и полиорганной недостаточности. Вот почему обеспечение своевременного и адекватного поступления легкоусвояемого энергетического субстрата — глюкозы, включающейся в цикл Кребса с образованием энергии, должно быть одной из непременных задач комплексной терапии на всех стадиях критического состояния.
Отдельно хочется сказать о применении гликозилированных растворов при ишемии и отеке мозга. Еще в 1980-е годы в эксперименте была показана связь между гипергликемией и замедленным неврологическим восстановлением после остановки сердца. Позже появились данные о роли гипергликемии в прогрессировании неврологического дефицита при церебральной патологии. Однако при этом было показано, что причины гипергликемии могут быть самыми различными, а ее степень не всегда коррелирует с переливанием растворов глюкозы. И наконец, одновременно с этим было установлено, что прогрессирование церебральной ишемии, обусловленное гипергликемией, успешно предотвращается введением инсулина. Более того, было выявлено, что борьба с гипергликемией уменьшает степень повреждения мозга не только за счет нормализации уровня глюкозы, но и благодаря прямому противовоспалительному действию инсулина. При условии жесткого контроля уровня гликемии и одновременного проведения мероприятий, направленных на увеличение утилизации глюкозы и устранение гипоксии (целенаправленное введение инсулина, адекватная вентиляция, перфузия, поддержание гомеостатических констант), введение гликозилированных растворов является не только допустимым, но и необходимым, учитывая исключительную опасность гипогликемии для клеток поврежденного мозга.
Нами обозначены лишь некоторые принципиальные вопросы, а также проблемы, связанные с коррекцией водно-электролитных и метаболических нарушений средствами инфузионной терапии. Нельзя забывать и о других аспектах жидкостного возмещения и связанных с ним опасностях, таких как объемная перегрузка, нарушения коагуляции. Инфузионная терапия, кажущаяся самой безобидной частью применяемого реаниматологами арсенала заместительных методов и методик, на деле является источником колоссального количества ятрогений. Расхожей стала фраза о том, что в физиологическом растворе «утонуло» больше людей, чем в Ла-Манше во время Второй мировой войны. Применительно к жидкостному возмещению как одной из двух основных составляющих инфузионной терапии принципиальным подходом, позволяющим свести к минимуму осложнения, должна быть оценка состояния каждого конкретного пациента и имеющегося у него вида дисгидрии. Это позволит осуществить целенаправленную коррекцию нарушений и сделает проводимую терапию эффективной и безопасной.
Для оценки состояния КОР применяют определение комплекса показателей, основными из которых являются:
— рН — величина активной реакции крови. Пределы нормы 7,35–7,45 (7,4);
— Р-СО2 — парциальное давление углекислого газа. В норме 35–45 мм рт.ст. Смещение величины РСО2 вправо (свыше 40 мм рт.ст.) — следствие накопления избытка в крови (респираторный ацидоз), смещение влево (ниже 40 мм рт.ст.) — респираторный алкалоз;
— РО2 — парциальное давление кислорода. В норме вена — 38–40 мм рт.ст., артерия — 80–108 мм рт.ст.;
— НСО3 — истинный бикарбонат крови, то есть содержание НСО3 в крови, взятой у пациента и не приведенной к стандартным условиям. В норме 19–25 ммоль/л. При нормальном рН (7,4) содержание НСО3 примерно в 20 раз выше СО2;
— ВВ — сумма оснований всех буферных систем организма (в том числе основных компонентов — бикарбонатной, фосфатной, белковой, гемоглобиновой систем). В норме 46–52 ммоль/л;
— ВЕ — изменение содержания буферных оснований по сравнению с нормальным для данного пациента значением. Избыток или дефицит оснований — количество оснований, которое необходимо добавить к крови или отнять у нее, доведя значение рН плазмы до 7,4 (при РСО2 = 40, Т = 37). В норме от 0 до ± 2,5 ммоль/л;
— ВЕ = ВВ – NBB;
— ТСО2 — суммарное содержание СО2 и угольной кислоты в плазме крови;
— анионная разница — это разница между измеренной концентрацией катионов и измеренной концентрацией анионов (т.е. она равна: [K+] + [Na+] – – [Cl–] – [HCO3–]). Анионная разница обеспечивается метаболическими кислотами: кетоновыми кислотами, молочной и фосфорной кислотой. В норме анионная разница составляет 8–16 ммоль/л. Увеличение анионной разницы указывает на метаболический ацидоз.
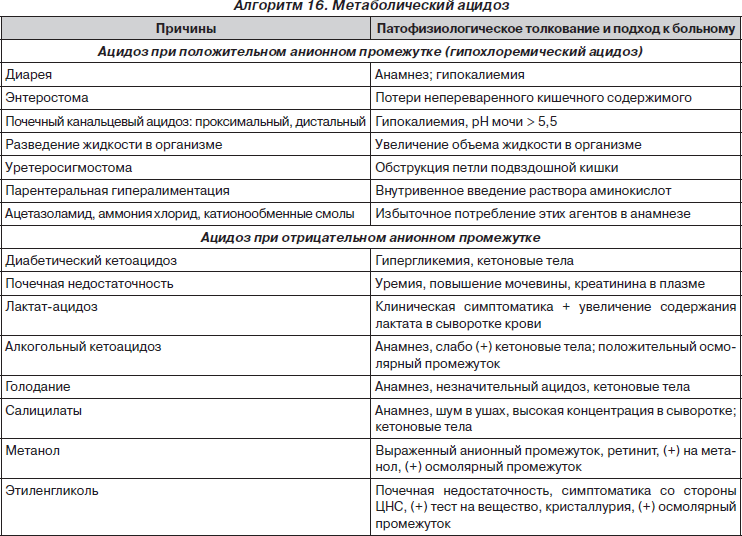
Метаболический ацидоз (с высокой анионной разницей)
Этот вид ацидоза развивается вследствие повышения количества метаболических кислот:
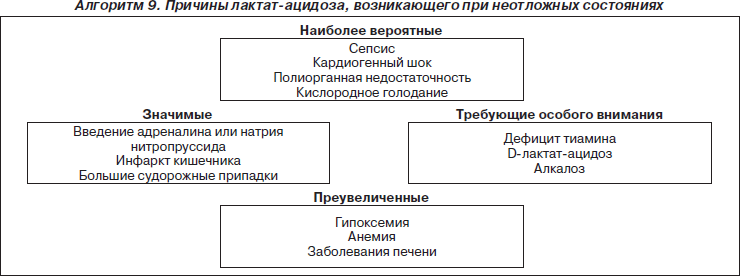
— молочной кислоты (общая ± региональная гипоперфузия, гипоксия, сепсис, печеночная недостаточность (поскольку лактат в норме метаболизируется в печени));
— мочевой кислоты (почечная недостаточность);
— кетоновых тел (диабетический и алкогольный кетоацидоз, кетоацидоз при голодании);
— препаратов/токсинов (адреналин, салицилаты, передозировка нитропруссида натрия).
Ацидоз при потерях гидрокарбоната и гиперхлоремический ацидоз (с нормальной анионной разницей)
— Почечный канальцевый ацидоз (потеря бикарбоната);
— диарея, высокая илеостома (потеря бикарбоната);
— поджелудочный свищ (потери гидрокарбоната);
— гиперхлоремический ацидоз (введение избыточного количества физиологического раствора).
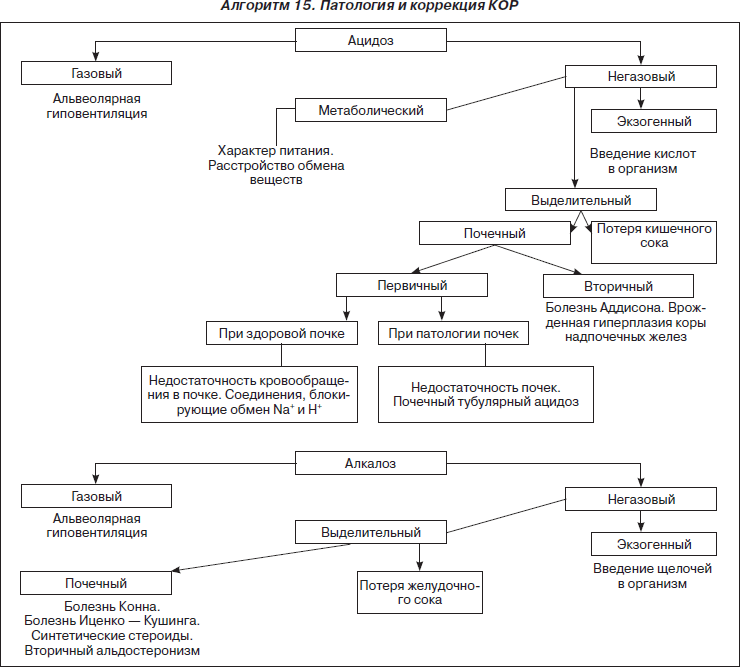
Нарушения КОС в зависимости от степени делят на компенсированные, субкомпенсированные и декомпенсированные.
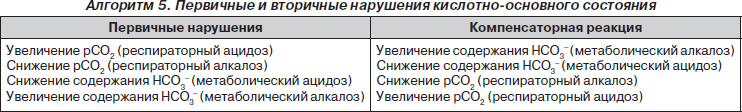
Компенсированные — нарушения КОС, при которых рН крови остается в норме — 7,36–7,44 (артерия) или 7,26–7,36 (вена), но обнаруживается сдвиг ВЕ (дефицит или избыток оснований). Увеличение или уменьшение рСО2 и ТСО2.
Субкомпенсированые — нарушения КОС, при которых рН крови находится у границы нормы, а буферный запас для компенсации этого изменения рН практически исчерпан.
Декомпенсированные — нарушения КОС, при которых рН существенно выходит за пределы нормы.
рН в пределах нормы в организме поддерживается несколькими буферными системами: 1) бикарбонатной; 2) фосфатной; 3) белковой; 4) гемоглобиновой.
Уменьшение рН крови называют ацидозом, увеличение рН крови — алкалозом.
Ацидоз и алкалоз в зависимости от происхождения делят на респираторный и метаболический.
Респираторный алкалоз может быть следствием таких факторов, как гипервентиляция (искусственная вентиляция легких, нейрогенные эмоции, нарушения дыхательного центра), травма легких, интоксикация салицилатами, гиперкомпенсация метаболического ацидоза. После операции на брюшной полости развивается респираторный алкалоз (видимо, вследствие учащения дыхания и потерь кислых радикалов с рвотными массами). Характерных клинических признаков, свойственных только ацидозу и алкалозу, нет. Они тесно переплетаются с клинической картиной основного заболевания и водных нарушений. Клиническими признаками ацидоза все же считают тахипноэ, одышку, стридор, дыхание типа Kussmaul с прострацией и ацидотической комой, стойкую гипертермию, тошноту, рвоту, головокружение, задержку газов, головную боль, цианоз, пятнистую окраску кожи, снижение артериального давления (АД).
Гипервентиляция начинается уже при рН 7,3 (Э. Керпель-Фрониус, 1964). Дыхание типа Kussmaul (1874) впервые было описано автором при диабетической коме под названием «большое дыхание» — углубленное, беспрерывное, умеренно ускоренное, преимущественно грудное дыхание, обусловленное раздражением дыхательного центра избытком СО2 и кислыми ионами, обеспечивающее гипервентиляцию. В терминальном периоде интоксикации возбуждение дыхательного центра сменяется его угнетением, и «большое дыхание» сменяется частым поверхностным или одним из видов периодического дыхания (типа Чейна — Стокса или Биотта). рН может достигать 7,59 и выше, рСО2 может падать до 19 мм рт.ст. и ниже, а вот ВЕ находится в пределах нормы (от –2,3 до +2,3).
Респираторный ацидоз характеризуется снижением pH крови и повышением рaСО2 (более 40 мм рт.ст.).
Этиология. Респираторный ацидоз связан со снижением способности выделять СО2 легкими. Причины — все нарушения, угнетающие функцию дыхания:
1) первичное поражение легких (альвеолярно-капиллярная дисфункция);
2) нервно-мышечные поражения, патология дыхательной мускулатуры, приводящая к снижению вентиляции (например, псевдопаралитическая миастения);
3) патология ЦНС, тяжелое повреждение ствола мозга;
4) лекарственно-обусловленная гиповентиляция, применение препаратов, вызывающих выраженное угнетение ЦНС или функции дыхательных мышц.
Клиническая картина. Различные симптомы генерализованного угнетения ЦНС, снижение сердечного выброса, легочная гипертензия — факторы, которые могут привести к критическому снижению притока крови к жизненно важным органам.
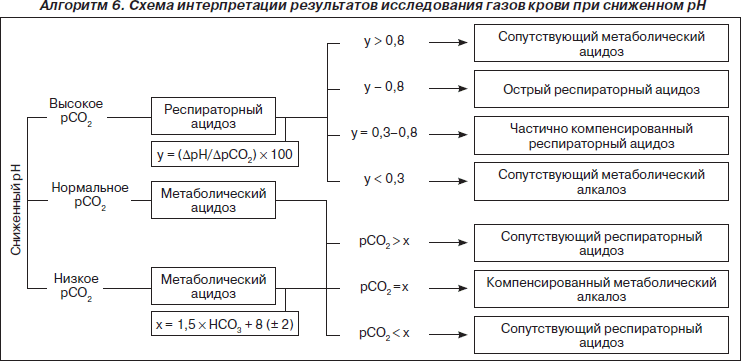
Диагностика. Острая задержка СО2 приводит к повышению рaСО2 с минимальным изменением содержания бикарбоната в плазме. При повышении рaСО2 на каждые 10 мм рт.ст. уровень бикарбоната плазмы возрастает примерно на 1 ммоль/л, а pH крови снижается примерно на 0,08. При остром респираторном ацидозе концентрации электролитов сыворотки близки к норме. При хроническом респираторном ацидозе через 2–5 дней наступает почечная компенсация: уровень бикарбоната плазмы равномерно повышается. Анализ газового состава артериальной крови показывает, что при повышении рaСО2 на каждые 10 мм рт.ст. содержание бикарбоната плазмы возрастает на 3–4 ммоль/л, а pH крови уменьшается на 0,03.
Интенсивная терапия:
1. Терапия основного заболевания.
2. рaСО2, превышающее 60 мм рт.ст., является показанием для ИВЛ при выраженном угнетении ЦНС или дыхательной мускулатуры.
Метаболический ацидоз — снижение бикарбоната во внеклеточной жидкости, отражающее накопление кислот или потерю основания, связанную с нарушением обменных процессов (метаболизма). Причины развития метаболического ацидоза:
— дефицит выведения СО2;
— аномальное образование кислот;
— неадекватное выведение кислот.
При метаболическом ацидозе изменяется ВЕ (до –10,0 и ниже) и, естественно, рН (7,2 и ниже), а вот рСО2 остается в пределах нормы — 35–45 мм рт.ст.
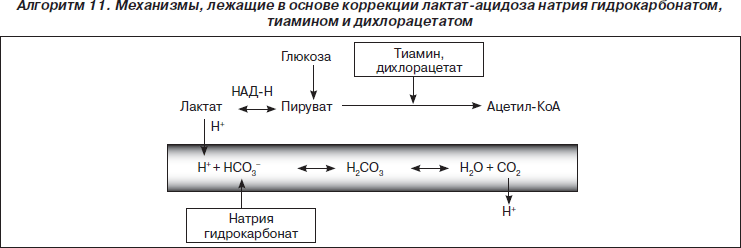
Две основные формы метаболического ацидоза: гиперхлоремический, возникающий из-за поступления в кровь соляной кислоты, и метаболический, возникающий из-за поступлений в кровь других кислот (например, лактата).
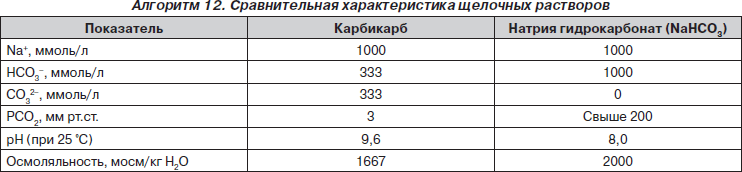
Интенсивная терапия: инфузии 8,4% бикарбоната под контролем КОР и концентрации калия в плазме.
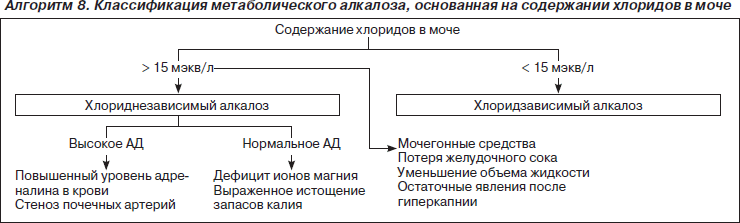
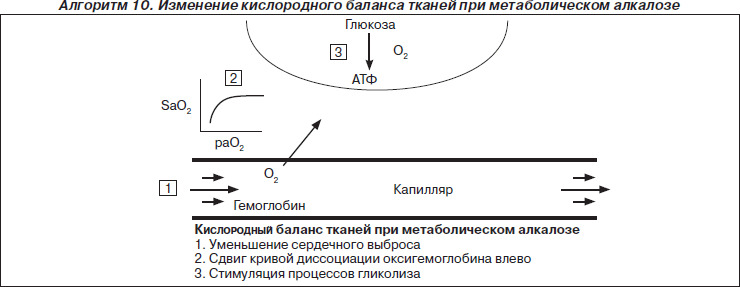
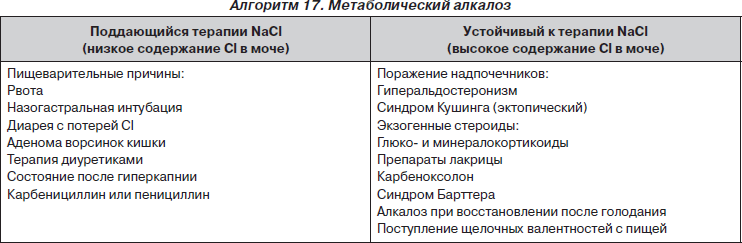
Метаболический алкалоз — повышение рН крови до 7,59 и выше, вызванное избытком оснований в крови (ВЕ +5,0–10,0 и выше) при нормальном рСО2.
Причины:
1) потери хлорида и Н+ через ЖКТ;
2) увеличение бикарбоната из-за введения щелочных растворов или метаболизации цитрата, поступившего с донорской кровью.
Метаболический алкалоз делят на хлорид-чувствительный, устраняемый инфузией растворов, содержащих хлорид натрия и калия, и хлорид-резистентный.
Для идентификации определяют хлор мочи (ниже 10 ммоль/л — хлорид-чувствительный).
Смешанные нарушения КОС:
— дыхательный и метаболический ацидоз: рН < 7,35, повышение рСО2 и понижение ВЕ;
— респираторный и метаболический алкалоз: рН > 7,35, снижение рСО2 и повышение ВЕ;
— разнонаправленные нарушения КОС;
— дыхательный ацидоз и метаболический алкалоз: накопление СО2 вызывает гипервентиляцию и вторичное нарастание алкалоза;
— дыхательный алкалоз и метаболический ацидоз: ацидотические сдвиги рН крови организм пытается компенсировать гипервентиляцией.
Современные коллоидные плазмозамещающие растворы в интенсивной терапии гиповолемии
Как правило, тяжелые волемические нарушения сопровождают любую патологию, будь то травма, шок, кровопотеря, оперативное вмешательство, острое или хроническое заболевание. Инфузионно-трансфузионную терапию относят к одному из важнейших патогенетически обусловленных компонентов в стратегии проведения интенсивной терапии у пациентов в критических состояниях, а также в периоперационном периоде у пациентов, перенесших оперативные вмешательства. В связи с изменением трансфузионной концепции, связанным с неблагополучной эпидемиологической обстановкой, возрастающей степенью риска заражения реципиентов гемотрансмиссионными заболеваниями, опасностью развития тяжелых посттрансфузионных осложнений, современная тактика инфузионно-трансфузионной терапии предусматривает широкое и первоочередное применение плазмозамещающих средств, которые наряду с аутогемотрансфузиями и стимуляторами гемопоэза зарекомендовали себя как прекрасная альтернатива трансфузиям аллогенной крови и ее компонентов. В настоящее время общепринято мнение, что первостепенной задачей при проведении интенсивной терапии является нормализация объема. К объемзамещающим средствам относятся препараты, созданные на основе природных и искусственных коллоидов. В клинической практике широкое распространение получило применение природных коллоидов (плазма, альбумин, протеин). Искусственные коллоиды представлены препаратами, созданными на основе декстрана, желатина, гидроксиэтилированного крахмала.
Синтетические коллоидные растворы
1. Производные желатина: растворы оксижелатина (Gelofundiol, Helifundol), растворы мочевиносвязанного желатина (Haemaccel), растворы жидкого модифицированного желатина (Gelofusine, Physiogel, Plasmion, Geloplasma). По сравнению с растворами декстрана у растворов желатина намного менее выражены гидродинамический эффект (объем замещения 50–70 %) и продолжительность действия. Введение растворов желатина приводит к увеличению диуреза, не вызывает нарушения функции почек. Препараты не оказывают значимого влияния на свертывающую систему крови. Частота анафилактических реакций варьирует от 1 : 6000 до 1 : 30 000 инфузий.
2. Растворы декстрана (декстран — полимер глюкозы, полисахарид растительного происхождения) подразделяются на две основные группы по молекулярно-массовому распределению. Существует прямая зависимость между молекулярной массой (ММ) декстрана, его влиянием на реологические свойства крови и временем циркуляции в сосудистом русле. Декстраны: крупномолекулярные (ММ 60–70 кДа) — полиглюкин, Longasteril-70, Macrodex, Hemodex; среднемолекулярные (ММ 40 кДа) — реополиглюкин, Longasteril-40, Rheomacrodex, Plasmacair. Среднемолекулярные декстраны оказывают более выраженное, но кратковременное гидродинамическое действие. Применение в клинике препаратов декстрана показало, что они оказывают существенное отрицательное действие на систему гемостаза, причем степень этого воздействия прямо пропорциональна ММ и дозе препарата. Выделение почками декстрана с ММ 40 кДа вызывает значительное повышение вязкости мочи, вследствие чего происходит резкое снижение гломерулярной фильтрации, вплоть до развития анурии. Примерно у 60–70 % пациентов на фоне введения декстрана сохраняется вероятность образования иммунных комплексов с развитием анафилактоидных реакций.
3. Производные гидроксиэтилированного крахмала (ГЭК): высокомолекулярные — hetastarch (ММ 450 кДа) — Hespen, Stabisol, Plasmasteril; среднемолекулярные — pentastarch (ММ около 200 кДа) — Infukol, Haes-steril, Refortan, Pentaspan, Lomol, Elohes; tetrastarch (ММ 130 кДа) — Voluven; низкомолекулярные (40–70 кДа) — ГЭК 70/0,5, ГЭК 40/0,5. Растворы ГЭК производятся в мире с начала 1960-х годов. За последнее время во многих странах мира этот класс коллоидных плазмозамещающих средств занял лидирующее положение, сместив на второй план препараты на основе декстрана и желатина. ГЭК — это модифицированные природные полисахара. Сырьем для производства являются крахмал кукурузы и картофельный крахмал. Так как природный крахмал в растворе нестабилен и быстро расщепляется, в процессе производства проводятся гидроксилирование и этерификация молекул, при этом значительно повышается их гидрофильность и размер. Степень гидроксиэтилирования можно характеризовать по двум показателям: степени замещения и отношению положений замещения. Второй показатель лучше отражает устойчивость к амилазе. Важной характеристикой этих молекул также является ММ, хотя она не определяет фармакокинетику крахмала, но является основным фактором, определяющим побочные эффекты препарата. Фармакокинетика ГЭК определяется степенью гидроксиэтилирования. Величина степени молекулярного замещения является основным показателем, определяющим время циркуляции крахмала в сосудистом русле, и представляет собой среднее число гидроксильных групп, приходящихся на глюкозную единицу. Данная величина в зависимости от заданных свойств может находиться в пределах 0,4–0,8. Период полувыведения препарата со степенью замещения 0,4–0,55 составляет около 10 ч. Характерно, что осмолярность растворов ГЭК незначительно превышает осмолярность плазмы крови и составляет в среднем 300–309 мосм/л, а значения коллоидно-осмотического давления для 10% и 6% растворов крахмала равны соответственно 68 и 36 мм рт.ст., что делает растворы гидроксиэтилкрахмала более предпочтительными для возмещения объема циркулирующей крови. Основной путь выведения ГЭК — с мочой. Определенная часть введенной дозы захватывается ретикулоэндотелиальной системой, где гидроксиэтилкрахмал медленно расщепляется. После инфузии ГЭК распределение его молекул по ММ меняется — во-первых, из-за быстрого выведения более мелких молекул, а во-вторых — из-за частичного гидролиза крупных молекул. Благодаря этому явлению увеличение объема плазмы крови имеет тенденцию с течением времени усиливаться или стабилизироваться. При применении растворов ГЭК наблюдают следующие эффекты: 1) стабилизацию системной гемодинамики: повышение ОЦК, увеличение коллоидно-осмотического давления, повышение среднего артериального давления, повышение центрального венозного давления (ЦВД), увеличение ударного объема и сердечного индекса, повышение давления заклинивания легочной артерии; снижаются общее периферическое сопротивление и тонус сосудов легких; 2) улучшение реологических свойств крови: снижение гематокрита, вязкости крови, агрегационных свойств тромбоцитов. Основными побочными эффектами при применении растворов ГЭК могут быть нарушения системы гемостаза. Иммунологическая инертность растворов ГЭК очень высока. Уже в течение нескольких лет в клинической практике применяют препараты рефортан и рефортан плюс. Это 6% и 10% растворы ГЭК (ГЭК с ММ 200 кДа, молекулярным замещением 0,5). Осмолярность растворов составляет около 300 мосмоль/л, волемический эффект рефортана — 100 %, рефортана плюс — 140 %; продолжительность объемного действия — 3–4 и 5–6 ч соответственно; коллоидно-осмотическое давление — 28 мм рт.ст. Суточная доза рефортана — 33 мл/кг, рефортана плюс — 20 мл/кг. При отсутствии острой экстренной ситуации рекомендуемая продолжительность вливания — не менее 30 мин на 500 мл.
Проблема парентерального искусственного питания (ПИП) в целом не утратила своего значения на фоне энтерального зондового питания. Однако противопоставлять эти два метода поддержания энергетического и пластического обеспечения организма пациента или раненого было бы неправильно. Принципиально показания к ПИП в клинической медицине могут быть сведены к трем позициям, которые в свое время были сформулированы A. Wretlind и A. Shenkin (1980):
1) когда пациент не может питаться через рот — при невозможности питания обычным путем (после травм и вмешательств в области лицевого черепа, на пищеварительном тракте);
2) когда пациент не должен питаться через рот — при нецелесообразности энтерального питания из-за опасности или развития травматического панкреатита и кишечной недостаточности в связи с так называемым синдромом короткой кишки (после обширной резекции тонкой кишки), при высоких тонкокишечных свищах;
3) когда пациент питается через рот неадекватно потребностям его организма — при недостаточности энтерального питания для покрытия избыточных потребностей организма, находящегося в критической ситуации (травмы черепа и мозга, тяжелые ожоги, состояния стойкого катаболизма после обширных операций и травм, гнойно-деструктивные процессы с генерализацией высокоинвазивной инфекции).
Основными целями парентерального питания являются:
— обеспечение организма энергией (углеводы и липиды) и пластическим материалом (аминокислоты);
— поддержание активной белковой массы;
— восстановление имеющихся потерь;
— коррекция гиперметаболических потерь.
Среди показаний к парентеральному питанию в хирургическом стационаре выделяют:
1) гастроэнтерологические (по ряду причин невозможно питаться через желудочно-кишечный тракт, болезнь Крона, непроходимость пищеварительного тракта);
2) метаболические (перитонит, сепсис, полиорганная недостаточность);
3) предоперационная подготовка у пациентов для улучшения результатов хирургического вмешательства в тех случаях, когда собственные белково-энергетические резервы ограничены.
В организме взрослого человека главным фактором, определяющим нормальный баланс процессов обмена веществ, является уровень соотношения между поступлением пищи и расходом энергии. Если лишить человека пищи, сразу же уменьшается содержание глюкозы в крови и как следствие — снижается секреция анаболического гормона инсулина, а вместе с повышением секреции катаболического гормона глюкагона, стимулирующего гликогенолиз в печени, запасы гликогена в ней истощаются. Начиная со 2-х суток глюкагон активирует гормоночувствительную липазу, благодаря чему высвобождается больше жирных кислот, при окислении которых возрастает уровень кетоновых тел. Однако если уровень их образования превосходит скорость утилизации, развивается метаболический ацидоз. Если голодание продолжается, то источниками энергии становятся тканевые белки. Первыми мобилизуются лабильные белки желудочно-кишечного тракта и циркулирующей крови. Затем распадаются белки внутренних органов и функциональных мышц, последними — белки нервной системы. Таким образом, голодание в известном смысле можно рассматривать как состояние, при котором организм для удовлетворения своих энергетических потребностей «пожирает сам себя».
Для назначения нутритивной поддержки необходимо ответить на вопрос, как рассчитать и удовлетворить белково-энергетические потребности организма.
В клинической практике широко используют так называемый массо-ростовой индекс (МРИ):
МРИ = МТ (кг)/м2 (рост).
В норме МРИ равен 21–25 кг/м2; отчетливое снижение — менее 20 кг/м2; значительное снижение — 17 кг/м2; предельное истощение — менее 16 кг/м2.
Основной обмен (ОО) в покое можно рассчитать по уравнению Харриса — Бенедикта:
66,5 + (13,75 х М) + (5 х Р) – (6,7 х В),
где М — масса тела, Р — рост в см, В — возраст.
Расчет действительной энергетической потребности пациента (ДПЭ) может быть произведен по формуле:
ДПЭ = ОО х ФА х ФУ х ТФ х ДМТ,
где ФА — фактор активности (постельный режим — 1,1, полупостельный — 1,2, ходячий — 1,3); ТФ — температурный фактор (38,0 °С — 1,1; 39,0 °С — 1,2; 40,0 °С — 1,3; 41,0 °С — 1,4); ФУ — увечья, повреждения (после небольших операций — 1,1; большие операции — 1,3; перитонит — 1,4; сепсис — 1,5; множественная травма — 1,6; черепно-мозговая травма — 1,7).
С целью ориентировочной характеристики отклонения питательного статуса введено понятие так называемой идеальной массы тела (ИМТ):
ИМТ = рост (см) – 100.
Отношение фактической массы тела (ФМТ) к идеальной массе тела (ИМТ) выражается в процентах. Снижение ФМТ/ИМТ до 80 % — слабая степень белково-энергетической недостаточности питания (БЭНП); снижение в пределах 80–70 % — умеренная недостаточность; снижение до 70 % и менее — тяжелая степень БЭНП.
Среди множества лабораторных показателей, необходимых для оценки питательного статуса, особое место занимают исследования показателей белкового обмена. Некоторые из них, такие как содержание сывороточного альбумина, трансферрина, преальбуминов и протеинов, связанных с ретинолом, отражают запасы висцеральных протеинов.
Снижение концентрации этих протеинов в сыворотке происходит в результате повышенного катаболизма и снижения синтеза белков. Наибольшой информативностью обладают лабильные белки с коротким периодом полужизни — преальбумины.
Одним из наиболее полезных биохимических показателей в оценке питательного статуса, эффективности проводимой нутритивной терапии считается креатинин, 98 % которого содержится в скелетных мышцах, преимущественно в виде креатининфосфата. Для расчета мышечной массы применяют индекс креатинина (ИК).
ИК — это отношение суточной экскреции креатинина (г) к росту (см). В норме ИК = 10,5. При слабой степени белково-энергетической недостаточности ИК = 9,5–8,4.
Определение энергопотребности
Суточные потребности в энергии определяют по суточной потребности белка. Для этого в суточном количестве мочи определяют общее количество мочевины. Общее количество выделившегося азота за сутки в граммах = мочевина суточной мочи ґ 0,466 (фактор пересчета в азот мочевины). 1 г мочевины содержит 0,466 г азота. Среднее количество азота в белке составляет 16 %, или в 6,25 г белка содержится 1 г азота. Исходя из этого, определяем количество распавшегося белка за сутки. Количество распавшегося белка за сутки в граммах = общий азот мочи ґ ґ 6,25. На окисление 1 грамма белка требуется от 150 до 180 ккал энергии.
Основные составляющие парентерального питания
Энергию организм получает за счет углеводов и жиров. Обычное соотношение углеводов и жиров — 70 и 30 % соответственно. Но при ограниченных резервах дыхания это соотношение может быть изменено — 60–40 % или 50–50 % соответственно.
Углеводы представлены глюкозой, фруктозой, сорбитолом и ксилитолом.
Суточная потребность в глюкозе — от 2 (не менее, иначе глюкоза начинает синтезироваться из аминокислот) до 6 г/кг. Скорость инфузии растворов глюкозы — 0,5 г/час, или не более 100 мл 20% глюкозы в час. Инсулин показан из расчета 1 ЕД на 4–6 г глюкозы.
Дозировка сорбитола, ксилитола и фруктозы — до 3 г/кг в сутки, максимальная скорость введения — 0,25 г/кг в час.
Жировые эмульсии являются самым выгодным источником энергии, 1 г жира дает 9,3 ккал энергии. Жировые эмульсии обычно применяют в долговременных программах нутритивной поддержки, особенно в тех случаях, когда парентеральное питание продолжается более 5 дней и возникает необходимость в покрытии дефицита незаменимых жировых кислот.
Кроме нутритивного эффекта, жировые эмульсии выполняют еще по крайней мере 3 важных функции:
— жировые эмульсии подавляют избыточную липаземию при деструктивном панкреатите в фазу эндогенной интоксикации, так как разрушаются сывороточной липазой (В.К. Гостищев и соавт., 1998 г.);
— жировые эмульсии с гепарином используются для реституции легочных сурфактантов при остром повреждении легких;
— исследования, проведенные в США (1996), доказали взаимодействие липопротеидов крови с микробным эндотоксином, и была установлена возможность применения экзогенных липопротеидов для дезинтоксикации организма больного при сепсисе.
Доза и скорость введения: суточная доза — до 2 г/кг в сутки, при печеночной недостаточности, энцефалопатии — до 1,5 г/кг в сутки. Скорость введения — до 0,15 г/кг/ч.
Жировые эмульсии противопоказаны при нарушении жирового обмена, расстройствах в системе гемостаза, беременности, остром инфаркте миокарда, эмболии, нестабильном диабетическом обмене веществ, шоке.
Побочные действия: повышение температуры тела, ощущение жара или холода, озноб, покраснение кожи, потеря аппетита, тошнота, рвота, головная боль, боли в костях.
Однако нельзя рассматривать жировые эмульсии только как источник энергии. При их применении решается вопрос снабжения организма такими незаменимыми ингредиентами, как ненасыщенные жирные кислоты (линолевая и линоленовая) и жирорастворимые витамины. Построение клеточной мембраны возможно только при участии линоленовой кислоты, из которой строится арахидоновая кислота. Жирные кислоты участвуют в образовании фосфолипидов и простагландинов, метаболизме митохондрий.
Растворы аминокислот
Важнейшей составной частью организма человека являются белки, которые, помимо структурного элемента, несут функцию регуляции многих метаболических и ферментативных процессов.
Основными источниками аминного азота при парентеральном питании являются растворы кристаллических аминокислот. Главное требование, предъявляемое к данному классу инфузионных сред, — обязательное содержание всех незаменимых аминокислот, синтез которых не может осуществляться в организме человека: изолейцина, лейцина, фенилаланина, треонина, лизина, триптофана, метионина, валина. Шесть аминокислот синтезируется в организме из углеводов: аланин, глицин, серин, пролин, глутаминовая, аспарагиновая. Четыре аминокислоты могут быть синтезированы в достаточном количестве, в связи с чем их относят к полузаменимым: аргинин, гистидин, тирозин и цистин. К растворам, содержащим сбалансированный состав 8 незаменимых аминокислот, относится аминосол КЕ, который выпускается во флаконах по 500 мл. Помимо аминокислот, препарат содержит витамины (в 500 мл содержится примерно половина суточной потребности человека в витаминах группы В), сорбит и микроэлементы.
При печеночной недостаточности вследствие нарушения метаболизма аминокислот происходит накопление в крови ароматических аминокислот (фенилаланин, триптофан, тирозин, гистидин) и снижение содержания аминокислот с разветвленной цепью (лейцин, изолейцин, валин). Многие конечные продукты способствуют развитию энцефалопатии. Риск прогрессирования процесса может быть уменьшен при снижении количества вводимых в организм белков и изменения их состава, в частности, при парентеральном применении специальных аминокислотных растворов с высоким содержанием аминокислот с разветвленной цепью и низким содержанием ароматических аминокислот (аминостерил Н-Гепа 10%).
У пациентов с почечной недостаточностью наряду с азотемией наблюдается повышение в сыворотке крови калия, фосфора и магния, что необходимо учитывать при проведении парентерального питания. Ограничивается объем вводимого извне белка и увеличивается отношение небелковых калорий к азоту до 300 : 1, что способствует анаболизму и утилизации избыточного содержания в крови азотистых метаболитов. Для парентерального питания пациентов с почечной недостаточностью применяют растворы, содержащие только незаменимые аминокислоты.
Для парентерального питания применяются обычные растворы моновитаминов, а также специальные поливитаминные смеси для парентерального питания: виталипид, солувит.
Виталипид — смесь из 4 жирорастворимых витаминов (А, D, Е, К) для парентерального введения (вводится вместе с жировыми эмульсиями).
Солувит — сухая смесь всех водорастворимых витаминов для парентерального питания. Вводится внутривенно вместе с растворами глюкозы и жировыми эмульсиями.
Аддамель, содержащий микроэлементы хром, медь, железо, селен, магний, молибден, фтор, йод, цинк, добавляют к аминокислотным смесям.
В качестве контроля эффективности терапии оценивают следующие параметры:
— клинические: кожа (цвет, температура, тургор, влажность);
— гемодинамические (стабильность АД, ЧСС, ЦВД);
— длительность пребывания в стационаре;
— заживление послеоперационной раны;
— динамика веса относительно идеальной массы тела;
— динамика индекса масса/рост;
— азотистый баланс;
— лабораторные данные. Анализ крови: глюкоза, гемоглобин, гематокрит, лейкоциты, тромбоциты, лимфоциты, КЩС, электролиты, креатинин, мочевина, альбумин, триглицериды, билирубин, осмолярность; анализ мочи: глюкоза, мочевина, осмолярность.