Журнал «Травма» Том 12, №4, 2011
Вернуться к номеру
Комплекс диагностических и лечебных мероприятий у пострадавших с травмой таза с учетом повреждения мягких тканей
Авторы: Климовицкий В.Г., Пастернак Д.В., Черныш В.Ю., Донченко Л.И., НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького
Рубрики: Травматология и ортопедия
Версия для печати
В результате анализа материалов лечения группы из 66 пострадавших на основании данных сонографических исследований систематизированы по степени тяжести выявленные повреждения мягких тканей с распределением пациентов на 3 клинические группы. На основании полученных результатов разработаны предложения по усовершенствованию диагностики и лечебного комплекса у пострадавших с травмой таза, которые учитывают особенности и степень тяжести повреждения мягких тканей. Применение разработанного комплекса при лечении исследуемой группы из 13 пострадавших способствовало оптимизации иммунного статуса и метаболических процессов у пациентов группы исследования, позволило предупредить осложнения со стороны мягких тканей и улучшить результаты лечения пострадавших в сравнении с контрольной группой.
Травма таза, повреждение мягких тканей, диагностика, лечение.
Актуальность темы исследования
Травматология на современном этапе развития обладает целым рядом эффективных методик лечения повреждений костных структур таза. В то же время мало внимания уделяется повреждениям мягких тканей области таза [6]. О значении мягкотканного компонента повреждения даже в фундаментальных изданиях [9], как правило, говорится достаточно поверхностно. Констатируется сложность лечения этого контингента пострадавших, высокая вероятность возникновения гнойно-септических осложнений [5, 15], формирования сером в области таза [10, 12], однако четких рекомендаций относительно их раннего выявления и профилактики не дается. Лишь одиночные публикации посвящены конкретным клиническим наблюдениям о влиянии повреждений мягких тканей на результат лечения пострадавших с травмой таза [11]. Только в последние годы проблеме диагностики и лечения повреждений мягкотканных структур области таза стало уделяться больше внимания [1, 13, 16]. Однако работы в этом направлении остаются одиночными, а их результаты не систематизированы.
Таким образом, данные, известные из научной литературы, говорят о том, что проблема диагностики и лечения мягкотканного компонента повреждения у пострадавших с травмой таза является недостаточно разработанной. Есть разногласия относительно разработки тактики лечения посттравматических гематом области таза, особенно в плане дифференцированного подхода к лечению в зависимости от тяжести повреждения, определения показаний и оптимальных сроков хирургического лечения гематом [14, 18–20].
Нерешенность указанных вопросов стала основанием для проведения данного исследования.
Цель исследования: улучшить результаты лечения пострадавших с травмой таза путем разработки комплекса диагностических и лечебных мероприятий с учетом наличия и степени тяжести повреждений мягких тканей тазовой области.
Материал и методы исследования
За период 2000–2009 гг. проведено обследование 66 больных, госпитализированных в клиники ОКТБ — НИИТО г. Донецка с закрытыми переломами костей таза и повреждениями мягких тканей разной степени выраженности.
У 64 больных были выявлены переломы костей таза, у 2 — повреждение только мягких тканей (ушибы, ссадины, подкожная гематома).
Для определения состояния мягких тканей области таза у всех пострадавших, помимо традиционных методов клинической и рентгенологической диагностики, выполнялось ультразвуковое исследование. Диагностика проводилась ультразвуковыми сканерами Kranzbuhler — Sonoscope 30 и Toshiba Nemio X6. Использовали линейные датчики с рабочей частотой 5,0 и 7,5 МГц. Первое исследование проводили на 3-и сутки после травмы, в дальнейшем — на 8-е и 14-е сутки после травмы. При исследовании руководствовались методикой, изложенной в монографии В.Е. Нобель, Б. Нельсон и А.Н. Сутингко [8]. Ультрасонография использовалась в качестве основного метода в диагностике наличия гематом и степени повреждения мягких тканей.
У этих же больных в динамике на 1, 7 и 14-е сутки после травмы провели дополнительно к традиционным лабораторным тестам исследования комплекса показателей, которые отображали состояние системы иммунитета и процессов метаболизма [2, 4, 7].
На основании полученных результатов исследования были разработаны рекомендации по усовершенствованию лечебного комплекса у пострадавших с травмой таза. Их эффективность была изучена в ходе лечения 13 пострадавших, составивших исследуемую группу, находившихся на лечении в клиниках ОКТБ — НИИТО в период 2009–2010 гг.
Результаты исследования и их обсуждение
На основании результатов ультразвуковой диагностики все 66 пострадавших были распределены на 3 группы в зависимости от размера выявленных гематом, которые расценивали как маркер степени тяжести повреждения мягких тканей. В качестве маркера, определявшего степень тяжести повреждения мягких тканей, учитывали лишь максимальный линейный размер полости гематомы, поскольку анатомические особенности мягкотканных структур таза, а также наличие в ряде случаев многокамерной структуры затрудняют измерение реального объема гематомы.
Группу 1 составили 19 (28,79 %) пациентов, у которых максимальный размер гематомы (области повреждения мягких тканей) в плоскостном измерении не превышал 6 см; группу 2 — 22 (33,3 %) пострадавших с размером гематомы от 6 до 10 см; группу 3 — 25 (37,88 %) пострадавших с гематомами размером больше 10 см.
Больные группы 3 в зависимости от метода лечения гематомы были разделены на подгруппы: 3к — 12 пациентов, у которых лечение гематом проводилось консервативно, 3о — 13 пациентов, у которых лечение гематомы проводилось хирургическим путем.
Под оперативным лечением подразумевалась пункция или вскрытие полости гематомы после проведения предварительного ультразвукового исследования и соответствующей топографической разметки расположения гематомы на коже по отношению к основным анатомическим структурам таза. Эвакуация гематомы проводилась минимально инвазивным методом, как правило, из двух небольших разрезов в пределах максимального размера гематомы. Полость гематом обязательно обрабатывали растворами со склерозирующими свойствами и дренировали активными дренажами на срок до 2–4 суток. В эти сроки продолжали местную склерозирующую терапию остаточной полости гематомы на перевязках для предотвращения образования капсулы. Дренажи удаляли после прекращения выделений по ним. В дальнейшем использовали компрессирующие повязки и корсеты.
Полученные нами ранее данные о динамике изменений показателей иммунного статуса и процессов метаболизма у пострадавших с травмой таза позволили установить, что степень повреждения мягких тканей оказывает существенное влияние на процессы метаболизма у пострадавших с травмой таза вследствие более выраженных воспалительных реакций [2, 7]. Так, было установлено, что продукция острофазовых белков, гипопротеинемия, урогенез, активность переаминирования аминокислот, гипергликемия, гипохолестеринемия и процессы пероксидации липидов прямо коррелируют с объемом гематомы. В иммунном статусе на фоне высоких показателей лейкоцитов и повышенной активности фагоцитарной системы наблюдали развитие аутоиммунных реакций, что способствовало повышению риска развития осложнений воспалительного характера.
Выявлено, что риск развития воспалительных осложнений у пострадавших с травмой таза повышается к 7-м суткам после травмы (у пациентов групп 2 и 3), а у пострадавших с незначительным мягкотканным компонентом (группа 1) эти изменения происходят на 14-е сутки и в целом выражены в несколько меньшей степени.
Выявленные сдвиги в иммунной системе и повышенный риск развития воспалительных процессов обусловили целесообразность введения в комплекс лечения пострадавших с травмой таза препаратов группы иммуномодуляторов, причем для пациентов группы 2 и 3 — на 7-е сутки после травмы, а группы 1 — на 14-е сутки.
У пациентов групп 2 и 3 в срок 7–14 суток после травмы обнаружены выраженные проявления интоксикации и относительной функциональной перегрузки печени и почек, что говорит о целесообразности проведения именно в эти сроки дезинтоксикационной инфузионной терапии.
Эвакуация гематом больших размеров (больше 10 см) хирургическим путем оказывала достоверное положительное влияние на иммунный статус и процессы метаболизма в организме пострадавших, что потребовало учета при формировании общего плана лечения. Кроме того, удаление и дренирование гематомы до формирования вокруг нее соединительнотканной капсулы способствовало предупреждению развития такого осложнения, как посттравматические серомы, что повлияло на результат и сроки лечения [10, 11].
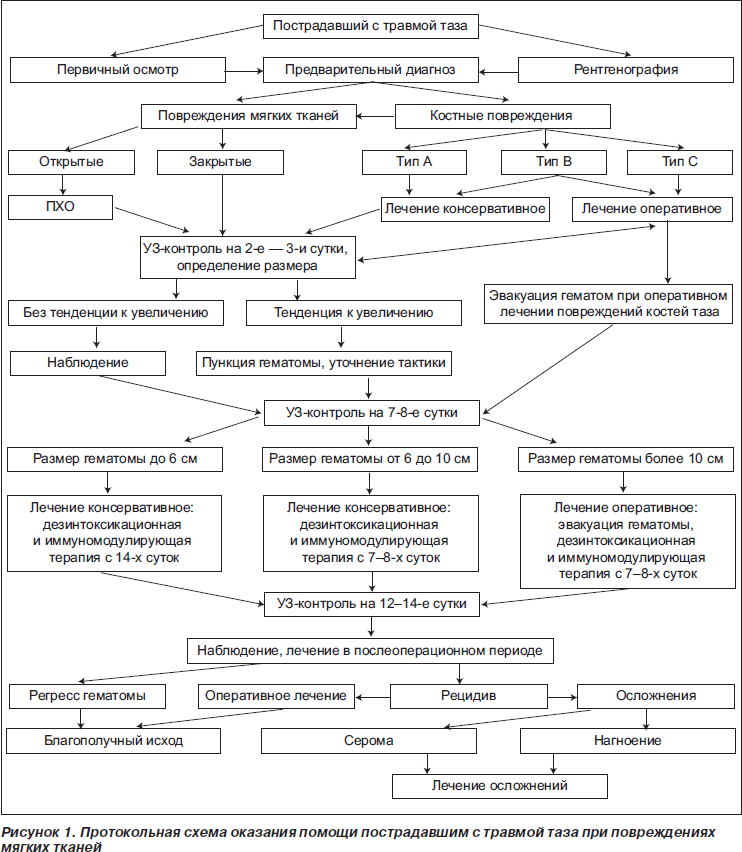
Полученные данные мы использовали при разработке лечебно-диагностического комплекса для применения у пострадавших с травмой таза. Считаем обоснованным использование при оказании помощи данному контингенту пострадавших следующих мероприятий:
1. Включение в комплекс диагностики у пострадавших с травмой таза ультразвукового исследования мягкотканного компонента повреждения. Первое исследование необходимо проводить на 3-и сутки после травмы (первичная оценка размера гематомы), в дальнейшем — на 8-е сутки (динамика ее развития) и на 14-е сутки после травмы. Показаниями для возможного дальнейшего проведения исследования являются клинические данные в пользу увеличения размера гематомы (если она не была эвакуирована по данным первых исследований), а также появление признаков повторного формирования гематомы после ее эвакуации.
2. Применение препаратов группы иммуномодуляторов. Для пациентов групп 2 и 3 прием препаратов целесообразно начинать с 7-х суток после травмы, группы 1 — с 14-х. Продолжительность курса — до 2 недель.
3. Даже при удовлетворительном общем состоянии пациентов групп 2 и 3 на период с 7-х по 14-е сутки целесообразно проведение дезинтоксикационной инфузионной терапии, поскольку высокие показатели продуктов обмена белков, перекисного окисления липидов и ферментативной активности сыворотки крови опосредованно свидетельствуют о тенденции к нарастанию интоксикации вследствие относительной перегрузки печени и почек.
4. У пострадавших группы 3 (размер гематомы больше 10 см) — удаление гематомы. Оптимальным сроком считаем период между 7-ми и 12-ми сутками после травмы, когда, как правило, уже нет угрозы возобновления кровотечения. Кроме того, ввиду малого срока после травмы полость как таковая еще не сформирована и вмешательство может быть минимально инвазивным (пункция или небольшой разрез с активным дренированием, дополненным введением растворов, имеющих склерозирующий эффект). Также важна предварительная топографическая разметка расположения гематомы относительно основных анатомических ориентиров согласно данным ультразвукового исследования.
Предложенные меры не исключают традиционной лечебной тактики у пострадавших с травмой таза в отношении противошоковых мероприятий и лечения костных повреждений, но призваны дополнить и повысить ее эффективность. В целом их осуществление направлено на коррекцию иммунного статуса и метаболических процессов в организме пострадавшего, что создает более благоприятные условия для дальнейшего лечения и протекания репаративных процессов.
Разработанный комплекс графически изображен в виде протокольной схемы оказания помощи пострадавшим с травмой таза и повреждениями мягких тканей (рис. 1).
Мероприятия разработанного лечебно-диагностического комплекса были применены нами при лечении 13 пострадавших с травмой таза в период 2008–2010 гг. У всех пострадавших исследуемой группы соблюдались разработанные рекомендации лечебно-диагностического комплекса. В частности, у 4 (30,77 %) пациентов группы 3 (размер гематомы больше 10 см) в предложенный срок (на 12-е сутки) проводилась эвакуация гематомы из небольшого разреза с последующим дренированием, в одном случае (7,69 %), когда гематома располагалась поверхностно и легко пальпировалась, была проведена пункция при помощи троакара с дренированием.
Дренаж удаляли после прекращения выделений по нему. В других случаях лечение гематом проводили консервативно.
Для сравнения в качестве контрольной группы использованы данные пациентов ранее изученной группы (66 человек), у которых данный комплекс еще не применялся.
Сравнительный анализ показал, что систематизация показаний к оперативному лечению посттравматических гематом области таза способствовала определенному увеличению частоты таких вмешательств. Однако все они были проведены только пациентам группы 3 (гематома больше 10 см), тогда как в контрольной группе хирургическая эвакуация гематом применялась не только реже, но и бессистемно.
Полученные данные позволили установить, что применение у пострадавших исследуемой группы разработанного комплекса лечения, в том числе иммуномодуляторов, позволило стимулировать репаративные процессы путем активации клеточного звена иммунной системы и повышения уровня противоинфекционной защиты [3].
Использование в клинической практике разработанных мероприятий лечебного комплекса обусловило также положительную динамику процессов метаболизма [3, 4]. В то же время нормализация активности таких показателей, как креатинкиназа и щелочная фосфатаза, которая была отмечена после проведенного лечения у пострадавших исследуемой группы, свидетельствовала не только об эффективности разработанного комплекса в плане лечения посттравматических гематом и в целом мягкотканного компонента травмы, но и о стимуляции репаративных процессов в костной ткани.
Оценивая клинические результаты применения разработанных усовершенствований лечебного комплекса у пострадавших с травмой таза, следует отметить существенное сокращение среднего показателя продолжительности стационарного лечения до 26,1 ± ± 2,3 койко-дня в сравнении с 56,0 ± 10,4 койко-дня у пациентов контрольной группы, а также снижение срока нетрудоспособности на 30 %.
У пациентов, лечившихся с учетом разработанных предложений, несмотря на наличие у большинства из них сочетанной травмы и отсутствие достоверных расхождений с контрольной группой до начала лечения, восстановительные процессы происходили быстрее, лечение повреждений таза проходило практически без осложнений со стороны мягких тканей, что дало возможность сократить срок стационарного лечения. Ни в одном из наблюдений хирургического лечения гематом в оговоренные сроки мы не наблюдали осложнений (кровотечение, формирование серомы и др.), что говорит об обоснованности и безопасности избранной тактики.
Таким образом, применение разработанных мероприятий лечебно-диагностического комплекса у пострадавших с травмой таза позволило систематизировать мягкотканные повреждения по степени тяжести, выработать объективно обоснованный дифференцированный подход к их лечению, предупредить развитие воспалительных осложнений у всех пациентов группы исследования и добиться благоприятных результатов лечения.
Выводы
1. В результате проведенных исследований разработан лечебно-диагностический комплекс для пострадавших с травмой таза, практическое применение которого позволило улучшить результаты лечения и предупредить развитие осложнений со стороны мягких тканей.
2. Определены показания и сроки применения сонографического метода при диагностике повреждений мягких тканей у пострадавших с травмой таза, что позволило систематизировать мягкотканные повреждения по степени тяжести, способствовало разработке дифференцированного подхода к их лечению.
3. Конкретизированы показания к применению хирургического лечения повреждений мягких тканей области таза в зависимости от размера выявленных гематом как маркера степени тяжести мягкотканных повреждений.
Беленький И.Г. Закрытая травматическая отслойка кожи / И.Г. Беленький, А.Ю. Спесивцев, Ч.А. Рамаде // Вестн. травматологии и ортопедии им. Н.Н. Приорова. — 2004. — № 1–2. — С. 38-40.
Влияние мягкотканного компонента повреждения на показатели иммунитета у пострадавших с травмой таза / В.Г. Климовицкий, Д.В. Пастернак, В.Ю. Черныш, Л.И. Донченко, А.В. Степура, Н.Н. Шпаченко // Український морфологічний альманах. — 2010. — Т. 8, № 2. — С. 87-91.
Влияние усовершенствованного лечебного комплекса на иммунный статус и метаболические процессы у пострадавших с травмой таза / Л.И. Донченко, В.Ю. Черныш, Д.В. Пастернак, А.В. Степура, Н.Н. Шпаченко: Зб. наук. пр. XV з’їзду ортопедів-травматологів України. — Дніпропетровськ, 16–18 вересня 2010. — С. 31.
Иммунопрофилактика в комплексе лечения пострадавших с травмой таза / Д.В. Пастернак, В.Г. Климовицкий, В.Ю. Черныш, Л.И. Донченко, А.В. Степура // Травма. — 2010. — Т. 11, № 5. — С. 507-513.
Климовицкий В.Г. Сочетанная травма таза, мочевого пузыря и уретры — современные аспекты лечения (по материалам Донецкого НИИТО) / В.Г. Климовицкий, В.Н. Пастернак, Д.В. Пастернак // Питання експериментальної та клінічної медицини: Зб. ст. — Донецьк: ДонДМУ. — 2005. — Вип. 9, т. 1. — С. 22-29.
Кукуруз Я.С. Хірургічне лікування при поєднаній травмі таза і тазових органів / Я.С. Кукуруз, В.В. Бурлука, В.В. Бондаренко // Вісн. ортопедії, травматології та протезування. — 2003. — № 2. — С. 39-44.
Метаболические процессы у пострадавших с различной выраженностью мягкотканного компонента повреждений тазовой области / Д.В. Пастернак, В.Ю. Черныш, Л.И. Донченко, А.В. Степура // Травма. — 2010. — Т. 11, № 3. — С. 335-340.
Нобель В.Е. УЗИ при неотложных и критических состояниях / В.Е. Нобель, Б. Нельсон, А.Н. Сутингко; пер. с англ. П.Ю Вершинина, Ф.И. Плешкова. — М.: Мед. лит., 2009. — 227 с.
Одынский Б. Повреждения тазового кольца. Теоретико-клиническое исследование с позиций системного подхода / Б. Одынский. — Варшава; Отвоцк; Харьков, 2002. — 236 с.
Серома — позднее осложнение повреждений таза / К.В. Филиппов, А.В. Рак, С.А. Линник, М.Л. Рухман // Травматология и ортопедия России. — 2002. — № 1. — С. 70-72.
Al Hetmi T. Morel-Lavalle syndrome / T. Al Hetmi, A. Hammouda, A. Makki // QMJ. — 2006. — Vol. 15, № 2. — P. 40-42.
Jovanović M. Giant post-traumatic cyst after closed degloving injury / M. Jovanović, Z. Janjic, N. Vuckovic // Arch. Oncol. — 2007. — Vol. 15, № 1–2. — S. 42-44.
Collinge C. Soft tissue injuries associated with pelvic fractures / C. Collinge, P. Tornetta 3rd // Orthop. Clin. North Am. — 2004. — Vol. 35, № 4. — Р. 451-456.
Morel-Lavallйe lesions treated with debridement and meticulous dead space closure: surgical technique / D.A. Carlson, J. Simmons, W. Sando [et al.] // J. Orthop. Trauma. — 2007. — Vol. 21, № 2. — P. 140-144.
Drosos G. Pyomyositis. A literature review / G. Drosos // Acta Orthop. Belg. — 2005. — Vol. 71, № 1. — P. 9-16.
Schaller T.M. Skin breakdown following circumferential pelvic antishock sheeting: a case report / T.M. Schaller, S. Sims, T. Maxian // J. Orthop. Trauma. — 2005. — Vol. 19, № 9. — P. 661-665.
Sonography of Morel-Lavallйe lesions / C. Neal, J.A. Jacobson, C. Brandon [et al.] // J. Ultrasound Med. — 2008. — Vol. 27, № 7. — P. 1077-1081.
Tull F. Soft-tissue injury associated with closed fractures: Evaluation and management / F. Tull, J. Borrelli // J. Am. Acad. Orthop. Surg. — 2003. — Vol. 11, № 6. — P. 431-438.
Talc sclerodhesis of persistent Morel-Lavallйe lesions (posttraumatic pseudocysts): case report of 4 patients / S. Luria, Y. Applbaum, Y. Weil [et al.] // J. Orthop. Trauma. — 2006. — Vol. 20, № 6. — P. 435-438.
The Morel-Lavallйe lesion: a conservative approach to closed degloving injuries / A. Harma, M. Inan, K. Ertem // Acta Orthop. Traumatol. Turc. — 2004. — Vol. 38, № 4. — P. 270-273.