Журнал «Травма» Том 12, №4, 2011
Вернуться к номеру
Інтрамедулярний остеосинтез блокованими цвяхами в лікуванні переломів стегнової кістки в різних анатомо-функціональних утвореннях при одночасному пошкодженні
Авторы: Литовченко В.О., Власенко Д.В., Власенко В.Г., Гарячий Е.В., Галабутська Т.М., Фадеїв О.Г., Харківський національний медичний університет
Рубрики: Травматология и ортопедия
Версия для печати
У статті поданий та обґрунтований спосіб остеосинтезу в постраждалих із переломами стегнової кістки в різних анатомо-функціональних утвореннях.
Iнтрамедулярний блокуючий остеосинтез, множинні переломи, анатомо-функціональні утворення.
Вступ
Історія розвитку методу
28 березня 1940 р. відбувся конгрес хірургів Німеччини, на якому Герхард Кюнчер у своїй доповіді змінив концепцію лікування переломів довгих кісток. Саме цей час є початком відліку історії внутрішньокістковомозкового остеосинтезу. В основу способу Кюнчера було покладено розсвердлювання кістково-мозкового каналу під діаметр стрижня, що стабільно фіксувало кісткові уламки. Прибічником такої хірургічної концепції був в і R. Maatz (1942). Гастон Пфістер у грудні 1944 року в Страсбурзькому центрі травматології та ортопедії вперше здійснив стабілізацію кісткових фрагментів стегна за методикою Кюнчера. У Радянському Союзі інтрамедулярний остеосинтез діафізарного перелому стегна вперше виконав Я.Г. Дубров у1948 році. Г. Кюнчер у 1961 році змінив можливості інтрамедулярного остеосинтезу, виконавши його за закритою методикою без розтину міжвідламкової зони, що стало переломним моментом в історії остеосинтезу, оскільки переваги закритого остеосинтезу не викликають жодних сумнівів. Отже, протягом десятиріч інтрамедулярний остеосинтез із розсвердлюванням кістково-мозкового каналу був золотим стандартом у лікуванні діафізарних переломів. Однак і цей спосіб остеосинтезу мав суттєві недоліки: відсутність запобігання ротаційним зміщенням кісткових відламків, неможливість раннього статокінематичного та динамічного навантаження кінцівки, що обумовлене конструкційними можливостями фіксаторів, необхідністю додаткової гіпсової іммобілізації. Але знову Г. Кюнчер (1968) у своїх конструкційних удосконаленнях за допомогою пристрою, що складається із цвяхів (останні вводяться через кісткові стінки) та штифта, усунув ці недоліки. У 1972 році така хірургічна технологія остеосинтезу отримала назву Verriegelungnagelung — остеосинтез із запорами — і стала широко застосовуватися у світі. В українськомовній літературі вживається назва «блокуючий остеосинтез», а в англійській — interlocking.
У Радянському Союзі М.Я. Шадин (1969) повідомив про позитивні результати лікування 10 пацієнтів із переломами стегнової кістки за закритою методикою блокуючого остеосинтезу стрижнями Кюнчера. Широке застосування закритого блокуючого остеосинтезу переломів стегна та великогомілкової кістки стало можливим завдяки популяризації цього методу А.Г. Суваляном. У сучасних умовах це метод вибору при лікуванні переломів довгих кісток і в нашій країні. Саме в 70-ті роки в Страсбурзькій ортопедичній школі Арсенієм Гроссом та Іваном Кемпфом були значно вдосконалені блоковані стрижні, анатомічно вигнуті, з можливістю статичного, динамічного та компресійного блокування, які в майбутньому отримали назву системи Grosse — Kempf. У 90-х роках ХХ сторіччя серед ортопедів-травматологів на сторінках провідних фахових журналів була відкрита дискусія про доцільність розсвердлювання (reamed) кістково-мозкового каналу чи переваги хірургічної технології без розсвердлювання (unreamed) останнього при інтрамедулярному остеосинтезі. Така дискусія стала можливою лише з появою блокуючого інтрамедулярного остеосинтезу.
Зрощення перелому при інтрамедулярному остеосинтезі є результатом двох конкуруючих процесів: формування екстраосальної мозолі, з одного боку, а з іншого — резорбція кісткової тканини метафізів на ділянках найбільшого тиску кінців гвіздка. При відкритому інтрамедулярному остеосинтезі а таких постраждалих унаслідок сумування первинної та операційної травми може переважати резорбція, що, безперечно, сповільнить репаративну регенерацію в кістковій тканині. Лише при закритому інтрамедулярному остеосинтезі репаративні процеси реалізуються оптимально і повною мірою, а отже, останній може бути альтернативним до відкритого внутрішньокістковомозкового остеосинтезу. Правомірність такого обґрунтування була доведена у великому клініко-експериментальному дослідженні, у якому показано, що відкритий остеосинтез масивними металевими штифтами з розсвердлюванням кістково-мозкового каналу супроводжується більш великим та тривалим порушенням кровообігу кісткового органа порівняно із закритим остеосинтезом.
На сьогодні в Україні представлені майже всі світові фірми — виробники блокуючих інтрамедулярних фіксаторів.
Переваги інтрамедулярного остеосинтезу:
— малотравматична технологія за закритою методикою;
— мінімальний розлад екстраосального кровообігу;
— збережений внутрішній шар окістя — джерело остеорепарації;
— нетравматична операція видалення металевої конструкції;
— інтрамедулярний остеосинтез блокованими стрижнями є, по суті, механізмом для зрощення кісткових фрагментів.
Недоліки інтрамедулярного остеосинтезу:
— руйнування кісткового мозку;
— розлад внутрішньокістковомозковогу кровообігу;
— імовірність жирової емболії;
— при нагноєнні інфекційний процес поширюється на всю кісткову порожнину;
— необхідність ретельного передопераційного планування, вибір довжини та ширини цвяха, довжини гвинтів.
Лікування переломів стегнової кістки в різних анатомо-функціональних утвореннях і до сьогодні є надзвичайно актуальним. В.Х. Пожаріський (1989) в опорно-руховому апараті виділяє 30 анатомо-функціональних утворень, а в стегні — три анатомо-функціональних утворення: кульшовий суглоб, діафіз, колінний суглоб. Консервативні методи та застосування гібридних методів (поєднання консервативних та оперативних) у пацієнтів із поліфрактурами стегнової кістки, на нашу думку, неприйнятні. Дискусійним є питання про застосування одного фіксатора для оперативного з’єднання всіх кісткових фрагментів чи виконання остеосинтезу окремо в кожному анатомо-функціональному утворенні стегна. Безперечно, стандартом у лікуванні діафізарних переломів стегнової кістки в останні два десятиріччя є закритий остеосинтез блокованими цвяхами [2].
Проте відсутня єдина думка щодо остеосинтезу комбінації переломів проксимального та діафізарного відділів стегнової кістки [3]. У світі існує лікувальна тактика, при застосуванні якої остеосинтез при переломі шийки стегна виконують гвинтами, а діафізарний перелом стабілізують накістковими чи інтрамедулярними фіксаторами [4, 5], у більшості випадків інтрамедулярний цвях уводять ретроградно. Розробка пластин із кутовою стабільністю (LCP) дозволяє одночасно оперативно з’єднувати суглобові та діафізарні переломи стегна завдяки комбінованій техніці: традиційні гвинти для «перемикання» діафіза з відновленим суглобовим фрагментом [6]. Однак недоліком такої фіксації є, на нашу думку, великий оперативний доступ.
Мета роботи — обґрунтувати доцільність використання одного фіксатора для оперативного з’єднання фрагментів при поліфрактурах стегнової кістки.
Матеріали і методи
Під нашим наглядом в основній групі було 19 хворих. Постраждалих чоловіків було 16, жінок — 3. Пацієнти були віком від 28 до 89 років, середній вік — 44 роки. У 13 постраждалих зони пошкодження були у двох анатомо-функціональних утвореннях стегнової кістки. Серед них у 8 — переломи дистального відділу стегнової кістки в поєднанні з переломами діафізарного відділу стегна. У 5 — переломи проксимального відділу стегна та переломи діафізарного відділу стегнової кістки. У 4 пацієнтів зони пошкодження локалізовані в дистальному, діафізарному та проксимальному анатомо-функціональних утвореннях. Остеосинтез здійснювали блокуючими стрижнями вітчизняного та закордонного виробництва. Радіологічний моніторинг проводили в терміни 1,5; 3 місяці та 1 рік. Видаляли металоконструкції лише за бажанням пацієнта після консолідації переломів у термін 1,5–2 роки, ортопедичних показань для видалення фіксатора не було.
Контрольну групу становили 15 хворих, у яких остеосинтез у різних анатомо-функціональних утвореннях виконувався різними фіксаторами. Постраждалих чоловіків було 10, жінок — 5. Пацієнти були віком від 25 до 70 років, середній вік — 46 років. У всіх постраждалих зони пошкодження були у двох анатомо-функціональних утвореннях стегнової кістки. Серед них у 5 — переломи дистального відділу стегнової кістки в поєднанні з переломами діафізарного відділу стегна. У 10 — переломи проксимального відділу стегна та переломи діафізарного відділу стегнової кістки.
Результати та їх обговорення
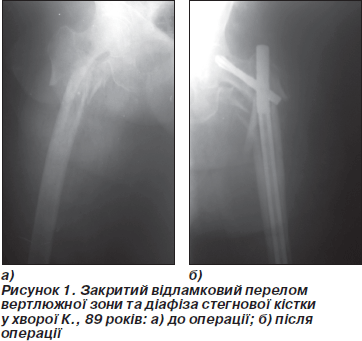
Ми є прибічниками застосування одного фіксатора, а саме подовженої версії гамма-цвяха чи системи Fixion, що блокується саморозширенням (рис. 1). При такому оперативному з’єднанні всіх кісткових відламків хірургічна агресія мінімальна, реабілітація оптимальна, якість життя набагато вища. При переломах вертлюжної та діафізарної зон можливе використання реконструктивного цвяха.
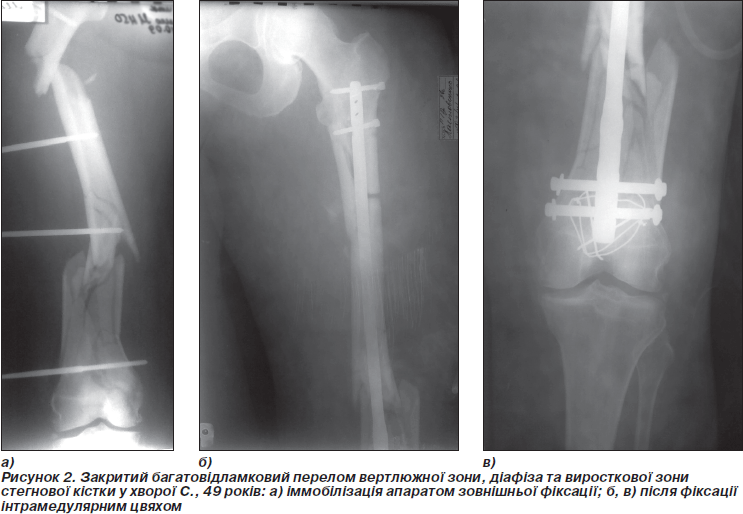
Сучасні конструкції інтрамедулярних цвяхів вітчизняних та закордонних виробників дозволяють синтезувати одномоментно переломи в різних анатомо-функціональних утвореннях стегнової кістки (рис. 2).
У контрольній групі пацієнтам із переломами стегнової кістки в різних анатомо-функціональних утвореннях застосовували два чи більше фіксатори (рис. 3).
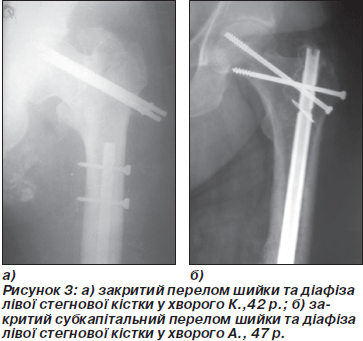
У цій групі 13 постраждалим остеосинтез був виконаний у два етапи, у двох хворих оперативне з’єднання кісткових відламків здійснене в один етап. На наш погляд, використання двох фіксаторів біомеханічно необґрунтоване, використання імплантатів різних фірм-виробників може призвести до різниці електрохімічних потенціалів та ймовірного порушення репаративного остеогенезу. При поєднанні різних способів остеосинтезу в постраждалих із множинними переломами стегнової кістки подовжується період реабілітації та значно погіршується якість життя.
Результати були оцінені за системою С.Д. Тумяна (1983) у нашій модифікації. Добрі результати в основній групі були отримані у 86 випадків, задовільні — у 14 %, незадовільних результатів отримано не було, у контрольній групі добрі результати отримані в 40 %, задовільні — у 37 %, незадовільні — у 23 %.
Висновки
1. Запропонований блокуючий інтрамедулярний остеосинтез дозволяє за малоінвазивною технологією реалізувати принцип шинування кістки.
2. Якість життя в процесі реабілітації у таких хворих є оптимальною.
3. Використання інтрамедулярного блокуючого остеосинтезу блокованими цвяхами дозволяє рано активізувати постраждалих, відновити рухи в суміжних суглобах практично в повному обсязі та уникнути розладів репаративного остеосинтезу.
Пожариский В.Ф. Политравмы опорно-двигательной системы и их лечение на этапах медицинской эвакуации / В.Ф. Пожариский. — М.: Медицина, 1989. — 256 с.
Челноков А.Н Ошибки и осложнения закрытого интрамедуллярного остеосинтеза бедра // Травма. — 2007. — Т. 8, № 3. — С. 317-321.
Сергеев С.В. Блокируемый остеосинтез при переломах длинных костей: опыт применения и результаты лечения / С.В. Сергеев, А.В. Джоджуа, Н.В. Загородний, А.М. Чарчян, Н.И. Карпович, М.А. Абдулхабиров, В.С. Матвеев, П.А. Сальников, А. Исаак // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2005. — № 2. — С. 40-45.
Гиршин С.Г. Клинические лекции по неотложной травматологи / С.Г. Гиршин. — М.: Издательский дом «Азбука», 2004. — 544 с.
Alho A. Concurrent ipsilateral fractures of the hip and femoral shaft: a meta-analysis of 659 cases / A. Alho // Acta Orthop. Scand. — 1996 Feb. — 67(1). — 19-28.
Neubauer Th. Система пластин с угловой стабильностью (LCP) — новый АО стандарт накостного остеосинтеза / Th. Neubauer, M. Wagner, Ch. Hammerbauer // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2003. — № 3. — С. 27-35.