Международный неврологический журнал 4 (50) 2012
Вернуться к номеру
Возрастные аспекты хронических субдуральных гематом
Авторы: Малышев О.Б., Ющенко А.И., Вартанов С.В., Хрущ А.Л., Березюк М.В., Федулова Е.Н., Коста А.Н., Алеева Т.М., Заболотный А.Д. - КУ «Городская больница № 1 им. Н.И. Пирогова», г. Севастополь
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
В статье обобщены данные по возрастной структуре заболеваемости хронической субдуральной гематомой. Подробно освещены вопросы этиологии, патогенеза, классификации, современные методы диагностики и лечения данной патологии. Особое внимание уделено проблеме раннего обнаружения атипичных форм хронических субдуральных гематом у лиц пожилого возраста. Приведены результаты собственных клинических наблюдений атипичных форм течения хронических субдуральных гематом, представлены особенности тактики ведения данных больных, выбора методов диагностики с применением методов нейровизуализации в до- и послеоперационном периоде. Сделаны выводы об особенностях течения и наиболее эффективных методах лечения хронических субдуральных гематом с применением малоинвазивных оперативных вмешательств с обязательным дренированием.
У статті узагальнені дані щодо вікової структури захворюваності на хронічну субдуральну гематому (ХСДГ). Детально висвітлені питання етіології, патогенезу, класифікації, сучасні методи діагностики та лікування даної патології. Особливу увагу приділено проблемі раннього виявлення атипових форм ХСДГ
в осіб похилого віку. Наведені результати власних клінічних спостережень атипових форм перебігу хронічних субдуральних гематом, подані особливості тактики ведення даних вибору методів діагностики із застосуванням методів нейровізуалізації в до- та післяопераційному періоді. Зроблено висновки про особливості перебігу та найбільш ефективні методи лікування хронічних субдуральних гематом із застосуванням малоінвазивних оперативних втручань з обов’язковим дренуванням.
This article summarizes data on age structure of morbidity in chronic subdural hematoma. Questions on etiology, pathogenesis, classification and modern methods of diagnosis and treatment of this specific pathology are illustrated in details. Special attention is paid to the problem of early detection of non-typical forms of chronic subdural hematoma at the elderly age. Authors also describe the results of own clinical observations of non-typical forms of chronicle subdural hematoma, as well as features of management of these patients, choosing the methods of diagnosis using neuroimaging methods in pre- and- postoperative period. This publication contains the conclusions on distinctive features of clinical course and the most effective methods of treatment of chronic subdural hematoma with the use of low-invasive operative intervention with necessary drainage.
хроническая субдуральная гематома, возрастная структура заболеваемости, двусторонние хронические субдуральные гематомы, атипичное течение хронических субдуральных гематом.
хронічна субдуральная гематома, вікова структура захворюваності, двосторонні хронічні субдуральні гематоми, атиповий перебіг хронічних субдуральних гематом.
chronic subdural hematoma, age structure of morbi-dity, bilateral chronic subdural hematoma, atypical course of chronic subdural hematoma.
/082/082.jpg) Черепно-мозговая травма (ЧМТ) в сфере травматизма составляет 30–50 % и, согласно данным ВОЗ, имеет тенденцию нарастать в среднем на 2 % в год. Ежегодно в Украине черепно-мозговую травму получает около 200 тыс. человек. Черепно-мозговые повреждения приводят к инвалидизации 25–30 % пострадавших. В структуре последствий ЧМТ выделяется такая нозология, как хроническая субдуральная гематома (ХСДГ).
Черепно-мозговая травма (ЧМТ) в сфере травматизма составляет 30–50 % и, согласно данным ВОЗ, имеет тенденцию нарастать в среднем на 2 % в год. Ежегодно в Украине черепно-мозговую травму получает около 200 тыс. человек. Черепно-мозговые повреждения приводят к инвалидизации 25–30 % пострадавших. В структуре последствий ЧМТ выделяется такая нозология, как хроническая субдуральная гематома (ХСДГ).
По данным различных авторов, встречаемость хронических субдуральных гематом в структуре ЧМТ составляет 1,1–8 % и 1,72 случая на 100 тыс. населения [4, 6]. Из всех субдуральных гематом хронические составляют 8–63 %, а из всех внутричерепных хронических гематом субдуральные составляют 82–86 % [4, 7]. На долю хронических двусторонних субдуральных гематом среди всех внутричерепных кровоизлияний приходится 0,57 %, а среди хронических субдуральных гематом — 5–18 % [7, 8].
Патогенез
Хроническая субдуральная гематома — полиэтиологическое объемное внутричерепное кровоизлияние, которое находится между твердой и паутинной мозговыми оболочками, вызывает местную или общую компрессию головного мозга и имеет капсулу, которая определяет все особенности церебральных патофизиологических реакций, клиническое течение и лечебную тактику [4].
Патогенетический механизм, обусловливающий формирование ХСДГ, и в настоящее время дискутабелен. По одной из версий, возникают 2 процесса:
1) развитие окружающей гематому васкуляризированной капсулы с тонкостенными неполноценными новообразованными сосудами;
2) разжижение кровяного сгустка с повышением онкотического градиента в связи с распадом крови и местным гиперфибринолизом.
Указанные механизмы приводят к увеличению объема гематомы за счет повторных микро- и макрокровотечений из сосудов капсулы; сосудистой транссудации; наличия онкотического градиента, направленного в полость гематомы; резко сниженной, вплоть до отсутствия, абсорбирующей возможности капсулы [4].
Эпидемиология
Подавляющее большинство пациентов с ХСДГ — среднего и пожилого возраста. Более 75 % пациентов старше 50 лет, а средний возраст составляет 50–60 лет [7–11]. Количество случаев ХСДГ на 3-м десятилетии жизни — 0,13 на 100 000 населения в год, в то время как на 7-м десятилетии — уже 7,4 на 100 000 населения в год. В общей сложности частота ХСДГ составляет 1–2 случая на 100 000 населения в год, большая часть больных — мужчины. Наиболее часто идентифицируемая причина ХСДГ — травма головы, хотя у 25–50 % пациентов травма в анамнезе отсутствует. Клиническая манифестация ХСДГ возможна через 2 недели, а иногда месяцы и даже годы от предполагаемой черепно-мозговой травмы. Более чем у 50 % пациентов в анамнезе алкоголизм, что, вероятно, объясняет трудности при выяснении травмы в анамнезе. К другим факторам, приводящим к ХСДГ, относятся: прием антикоагулянтов, коагулопатии, эпилепсия, операции шунтирования при гидроцефалии [9, 12, 14]. Частота обнаружения хронических субдуральных гематом среди психиатрических и неврологических больных составляет 0,6–2,7 % [3, 12].
Существует много различных классификаций. Нами приведена классификация, по нашему мнению наиболее полно отражающая клинические формы течения заболевания.
По классификации Areeni, Stanein (1969) выделяют:
1. Псевдотуморозные формы:
— с преобладанием внутричерепной гипертензии;
— только психические нарушения;
— с преобладанием менингеального синдрома.
2. Формы с атипичным течением:
— по типу мозговой сосудистой патологии (инсульт, аневризма);
— ХСДГ с эпиприступами;
— имитирующие картину медуллярной компрессии.
Все авторы подчеркивают чрезвычайное разнообразие клинических проявлений ХСДГ. По данным И.И. Астапенко и Э.А. Требелева (1970), клиническое течение ХСДГ атипично в 40 % случаев, а по мнению В.Е. Эйгинсона (1972), общепринятая классическая картина скорее исключение, чем правило [1, 4, 6].
Манифестация
Основные типы клинической манифестации ХСДГ [9]:
1) медленно прогрессирующий локальный неврологический дефицит, например гемипарез;
2) симптомы повышения внутричерепного давления (ВЧД);
3) изменения психического статуса, такие как деменция или изменения личности;
4) менингеальный синдром с ригидностью мышц шеи и светобоязнью;
5) инсультоподобный синдром с внезапным развитием локальных неврологических симптомов;
6) синдром, имитирующий церебральную циркуляторную недостаточность в виде транзиторных ишемических атак;
7) фокальные и генерализованные эпилептические припадки;
8) синдром, имитирующий генерализованный атеросклероз с головными болями, апатией, нарушениями памяти, изменением походки.
Диагностика
Диагностика ХСДГ включает сбор анамнеза, оценку жалоб и неврологического статуса, инструментальные методы обследования, включающие рентгенологические (обзорная краниография), нейровизуализационные (КТ, МРТ, церебральная ангиография), при отсутствии последних — ЭхоЭС [1–3, 5, 8, 11].
Лечение
Основной метод лечения хронических субдуральных гематом — хирургический, но возможно и консервативное лечение. Выбор метода зависит от объема гематомы, наличия дислокационного синдрома, наличия клинической симптоматики [6–10, 12, 13].
Консервативное лечение хронической субдуральной гематомы целесообразно проводить больным пожилого и старческого возраста с уровнем сознания выше или равным 12 баллам по шкале комы Глазго (ШКГ), со стабильным легко или умеренно выраженным неврологическим дефицитом, при толщине гематомы менее 10 мм, при смещении срединных структур менее 5 мм, без клинических признаков сдавления ствола мозга или компьютерно-томографических признаков деформации базальных цистерн, при объеме гематомы не более 50 мл [8]. При консервативной терапии применялись: аналгетики, противоотечные, препараты, улучшающие реологические свойства крови, метаболизм нервной клетки, ноотропные, антиоксидантные препараты, витаминотерапия.
Во всех других случаях показано хирургическое лечение. Выбор метода хирургического лечения также зависит от тяжести состояния пациента, клинических проявлений, выраженности дислокационного синдрома [5, 8, 10].
Хирургические методы подразделяются на классические и малоинвазивные [5, 14].
К классическим методикам относятся:
— декомпрессионная (резекционная) трепанация черепа;
— костнопластическая трепанация.
Данные методы, как правило, применяются в случаях, когда пациент поступает в декомпенсированном состоянии, с выраженным дислокационным синдромом, наличием грубой очаговой симптоматики, многокамерной гематомы.
Во всех остальных случаях применяются малоинвазивные методики:
— удаление через фрезевые отверстия;
— twist-drill методика;
— эндоскопические методики хирургического лечения с различными вариантами дренирования или без него.
В настоящее время предпочтение отдается малоинвазивным методам хирургического лечения [4, 5, 14].
Осложнения
Обычно эвакуация большей порции гематомы приводит к регрессу симптомов и резорбции гематомы.
Наиболее частые осложнения [9]:
— послеоперационные рецидивы ХСДГ;
— послеоперационный отек мозга;
— пневмоцефалия;
— вторичные кровоизлияния в мозг;
— судороги.
Частота послеоперационных рецидивов ХСДГ в зависимости от метода операции представлена в табл. 1 [1, 2, 13, 14].
/084/084.jpg)
Результаты лечения ХСДГ
Результаты лечения ХСДГ зависят прежде всего от предоперационного неврологического статуса. Уровень смертности у пациентов, находившихся в сознании или состоянии оглушения перед операцией, — 5 %, тогда как у пациентов, находившихся в сопоре или коме, — 13 % [4, 5, 8]. При хирургическом лечении ХСДГ летальность составляет 25 % [5, 6, 13]. Установлено, что размеры гематомы не влияют на исход заболевания [5, 8, 12]. Различные авторы сообщают, что смертность как при двусторонней локализации ХСДГ, так и при односторонней одинакова [5, 12].
Существует зависимость между возрастом пациентов и результатами лечения. Некоторые авторы сообщали о трехкратном увеличении смертности у пациентов старше 50 лет. В противоположность этому другие исследователи не находили прямой корреляционной зависимости между возрастом и смертностью [5, 7, 9, 11, 12].
Результаты лечения ХСДГ как оперативного, так и консервативного по шкале исходов Глазго, по данным института нейрохирургии им. Н.Н. Бурденко (Москва), распределились следующим образом: хорошее восстановление — в 81,8 % наблюдений; умеренная инвалидизация — в 13,8 %; грубая инвалидизация — в 2,2 %; вегетативное состояние — в 1,1 %; летальные исходы — в 0,8 % наблюдений [1]. Однако некоторые исследователи сообщают о тяжелой инвалидизации 15–20 % больных [1, 5, 7].
Характеристика собственных наблюдений
За период с 2005 г. по настоящее время проведено лечение 54 больных с ХСДГ, из них мужчин 36 (66,7 %), женщин — 18 (33,3 %), которые распределились по следующим возрастным группам:
— 18–44 года — 5 (9,26 %);
— 45–64 года — 27 (50 %);
— > 65 лет — 22 (40,74 %).
По данным наших наблюдений, преобладают пациенты средневозрастной трудоспособной категории людей.
Распределение больных по объему ХСДГ:
— < 60 см3 — 13 (24,07 %);
— 80 см3 — 9 (16,67 %);
— 100 см3 — 17 (31,48 %);
— 120 см3 — 7 (12,96 %);
— 150 см3 — 4 (7,41 %).
В случаях двустороннего расположения общий объем гематом составил 200–300 см3.
По локализации ХСДГ распределились следующим образом:
— односторонние — 50 (92,6 %);
— двусторонние — 4 (7,4 %).
По клинической манифестации наблюдения распределились следующим образом (рис. 1).
Всего наблюдений с псевдотуморозной формой манифестации — 38, с атипичным течением — 16.
Консервативно было пролечено 8 (14,81 %) пациентов. У данной группы пациентов заболевание протекало по типу псевдотуморозной формы с преобладанием внутричерепной гипертензии. Все пациенты были выписаны с улучшением состояния, по шкале исходов Глазго — с хорошим восстановлением.
В нашей клинике для лечения ХСДГ применяют в основном хирургические малоинвазивные методы лечения, когда гематомы удаляют через фрезевое отверстие, после чего вводят дренажи в полость гематомы и устанавливают приточно-отточную промывную систему. Полость ХСДГ в течение 48–72 ч промывают подогретым физиологическим раствором. Промывание полости ХСДГ в послеоперационном периоде обеспечивает активное удаление фибринолитических веществ с остатками крови, что предупреждает повторные кровотечения из капсулы гематомы, рецидивы ХСДГ, способствует постепенному расправлению мозга, при этом снижается риск послеоперационного постдекомпрессионного отека и проводится профилактика пневмоцефалии.
Послеоперационная летальность составила 5 (10,87 %).
Результаты хирургического лечения по шкале исходов Глазго распределились по группам: 1) с хорошим восстановлением выписано 34 пациента (62,96 %); 2) с умеренной инвалидизацией — 5 (9,26 %); 3) с тяжелой инвалидизацией — 2 (3,7 %); 4) в вегетативном состоянии пациентов не было; 5) с летальным исходом — 5 (9,26 %) случаев. Высокий процент летальности обусловлен тем, что все умершие пациенты поступали в крайне тяжелом состоянии по шкале комы Глазго (Teasdale G.M., Jennett B., 1974) — 3–6 баллов.
Вашему вниманию мы представляем наиболее интересные клинические случаи, которые встретились в нашей практике.
1. Клинический случай атипичного течения ХСДГ по типу псевдотуморозной формы с психотической манифестацией и преобладанием интеллектуально — мнестических нарушений.
Пациентка М., 46 лет, поступила 01.03.10 в приемное отделение городской больницы № 1 им. Н.И. Пирогова с жалобами на головную боль, общую слабость, головокружение, нарушение памяти. Считает себя больной в течение 2 недель. Госпитализирована в отделение терапии с диагнозом: хроническая анемия? Астеноневротический синдром.
Произведена КТ головного мозга 01.03.10: КТ-признаки хронической субдуральной многокамерной гематомы слева. 01.03.10 переведена в нейрохирургическое отделение для дальнейшего лечения.
На момент перевода: общее состояние больной средней степени тяжести. ЧДД — 18 в 1 мин. АД — 130/70 мм рт.ст. Пульс — 68 в 1 мин. При переводе при более тщательном выяснении анамнеза выяснено, что пациентка получила травму головы около 1 года назад в результате падения с высоты роста (бытовая травма). В неврологическом статусе: сознание ясное, ШКГ — 15 баллов. Эмоционально лабильна, эйфорична, резко снижена критика к собственному состоянию, выраженные мнестические расстройства. Зрачки D = S, фотореакции живые. Движения глазных яблок сохранены в полном объеме. Слабость конвергенции с 2 сторон. Носогубные складки без асимметрии. Фонация и глотание сохранены. Язык по средней линии. Слабо выраженный правосторонний гемипарез: сила мышц до 4 баллов. Глубокие D ≤ S, выше слева. Патологических рефлексов нет. Менингеальных симптомов нет. Расстройств чувствительности не выявлено. Координаторные пробы — динамические с интенцией и дисметрией. Функция тазовых органов не нарушена.
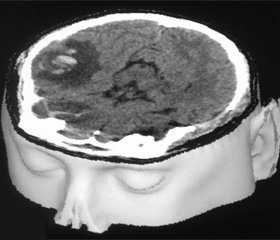
Учитывая клинико-неврологические сопоставления и данные дополнительных методов обследования (рис. 2), 09.03.10 произведено оперативное вмешательство: костнопластическая трепанация черепа в левой теменно-височной области. Удаление хронической субдуральной гематомы над левой гемисферой. 17.03.10 (на 5-е сутки послеоперационного периода). Сила мышц в правой ноге — 5 баллов, в руке — 4 балла.
/085/085_3.jpg)
01.04.10 (на 23-и сутки послеоперационного периода) наступил полный регресс психоневрологической симптоматики (по шкале исходов Глазго (GOS) 1-й уровень). Катамнез: через 3 месяца вернулась к работе, отмечает периодическую головную боль, больше связанную с изменением метеоусловий; через 6 месяцев GOS — 1-й уровень, особых жалоб не предъявляет; через 12 месяцев GOS — 1-й уровень, считает себя здоровой.
2. Клинический случай атипичного течения ХСДГ по типу мозговой сосудистой патологии.
Пациент Т., 84 лет. 19.04.10 поступил в неврологическое отделение Городской больницы № 1 им. Н.И. Пирогова с жалобами на периодические головные боли диффузного характера, шум в ушах, головокружение при ходьбе, быструю утомляемость, общую слабость. Считает себя больным около 2 мес. ЧДД — 18 в 1 мин. АД — 130/70 мм рт.ст. Пульс — 78 в 1 мин.
В неврологическом статусе: сознание ясное, ШКГ — 15 баллов. Адекватен, ориентирован. Зрачки D = S, фотореакции живые. Движения глазных яблок сохранены в полном объеме. Слабость конвергенции с 2 сторон. Носогубные складки без асимметрии. Фонация и глотание сохранены. Язык по средней линии. Умеренный правосторонний гемипарез: сила мышц до 4 баллов. Глубокие рефлексы D = S, без разницы сторон. Патологических рефлексов нет. Менингеальных симптомов нет. Расстройств чувствительности не выявлено. Координаторные пробы — динамические с интенцией и дисметрией. Функция тазовых органов не нарушена.
/086/086_1.jpg)
Поставлен диагноз: дисциркуляторная энцефалопатия II ст. Синдром позвоночной артерии, остеохондроз шейного отдела позвоночника, гипертоническая болезнь II ст.
В связи с нарастанием психоневрологического синдрома и правосторонней пирамидной недостаточности 28.10.10 произведено МРТ головного мозга — МР-признаки субдуральной гематомы над левой гемисферой — поздняя подострая стадия. САК. Латеральная дислокация до 12 мм (рис. 4).
/086/086_2.jpg)
После этого пациент переведен в нейрохирургическое отделение.
При переводе выяснено, что пациент в течение текущего года несколько раз падал после приступов головокружения, общее состояние больного средней степени тяжести. Жалобы на головную боль, общую слабость, Слабость в правых конечностях. ЧДД — 18 в 1 мин. АД — 130/70 мм рт.ст. Пульс — 78 в 1 мин.
В неврологическом статусе: сознание ясное, ШКГ — 15 баллов. Эмоционально лабилен, эйфоричен, дезориентирован во времени и месте, частично ориентирован в личности, снижена критика к собственному состоянию, выраженные мнестические расстройства. Зрачки D = S, фотореакции живые, среднеразмашистый горизонтальный нистагм. Движения глазных яблок сохранены в полном объеме. Слабость конвергенции с 2 сторон. Носогубные складки без асимметрии. Фонация и глотание сохранены. Язык по средней линии. Умеренный правосторонний гемипарез: сила мышц до 4 баллов. Глубокие рефлексы D ≥ S, выше справа. Патологических рефлексов нет. Менингеальных симптомов нет. Расстройств чувствительности не выявлено. Координаторные пробы — динамические с интенцией и дисметрией. Функция тазовых органов не нарушена.
28.04.10 произведено оперативное вмешательство, направленное на удаление хронической субдуральной гематомы через 2 фрезевых отверстия, декомпрессия головного мозга, оставлен пассивный субдуральный дренаж (удален на 2-е сутки послеоперационного периода).
Послеоперационный период протекал гладко: на 3-и сутки послеоперационного периода наступил полный регресс общемозговой симптоматики, на 5-е сутки отмечается частичный регресс психоневрологического синдрома (больной полностью ориентирован в месте и личности, сохраняется снижение критики к своему состоянию, расстройства памяти), полный регресс левосторонней пирамидной недостаточности — сила мышц во всех конечностях — 5 баллов.
/086/086_3.jpg) На 20-е сутки проведена контрольная КТ головного мозга (рис. 5) — над левым полушарием визуализируется остаточная полость, не вызывающая компрессию, смещения желудочковой системы нет.
На 20-е сутки проведена контрольная КТ головного мозга (рис. 5) — над левым полушарием визуализируется остаточная полость, не вызывающая компрессию, смещения желудочковой системы нет.
На момент выписки, 23-и сутки, отмечается неполный регресс расстройств ВНД: пациент адекватен, ориентирован в месте, времени, личности, свободно вступает в контакт, но сохраняется снижение ассоциативного мышления и фиксационной памяти. Катамнез: через 3 месяца GOS — 2-й уровень: очаговой симптоматики нет, сохраняется умеренный вестибулоатактический синдром с умеренным нарушением функции ходьбы, периодические головные боли; через 6 месяцев сохраняется прежняя симптоматика, GOS — 2, очаговой симптоматики нет.
3. Клинический случай атипичного течения ХСДГ по типу картины имитирующей медуллярной компрессии.
Больной Ш., 67 лет, поступил 12.03.10 в приемное отделение КУ «Городская больница № 1 им. Н.И. Пирогова» с жалобами на слабость в нижних и верхних конечностях. Со слов больного считает себя больным с 05.03.10 г., когда начала нарастать слабость в левой нижней конечности, затем в левой руке, затем — в правой ноге и руке. Госпитализирован в неврологическое отделение с диагнозом: цервикальная миелопатия неуточненного генеза, тетрапарез. 16.03.10 MРT шейного отдела позвоночника: МР-признаки компрессии спинного мозга на фоне деформации тел С3–С6. Повышение МР-сигнала от спинного мозга на высоте компрессии. Артроз левого сустава С2–С3, правого сустава — C7–Th1. Несмотря на проводимую терапию, углубляется как общемозговая, так и очаговая неврологическая симптоматика: нарастает интенсивность головной боли, снижение функций высшей нервной деятельности и выраженность тетрапареза. 24.03.10 проводится MРT головного мозга: МР-признаки двусторонних субдуральных гематом над полушариями головного мозга, учитывая характер МР-сигнала — хроническая стадия. Латеральная дислокация слева направо 4 мм. МР-признаки ХНМК в виде очагов энцефаломаляции полушарий ГМ сосудистого генеза. Церебральная субатрофия. Энцефалопатия сосудистого генеза II–III ст. Асимметрия венозного кровотока ЗЧЯ.
Для дальнейшего лечения пациент переведен в отделение нейрохирургии, где при более детальном сборе анамнеза выявлено, что 10.01.10 он упал, поскользнувшись на улице, ударился затылком. Сознание не терял, рвоты не было, за медицинской помощью не обращался.
На момент поступления в отделение нейрохирургии состояние пациента средней степени тяжести. Кожа и видимые слизистые розовые. Дыхание проводится с двух сторон, хрипов нет. ЧДД — 18 в 1 мин. АД — 140/90 мм рт.ст. Пульс — 72 в 1 мин.
/087/087.jpg)
Неврологический статус: умеренное оглушение ШКГ — 14 баллов. Дезориентирован в месте и времени, ориентирован в личности. Отмечается снижение ассоциативного мышления, выраженные мнестические расстройства, умеренные головные боли. Выраженный астенический синдром. Зрачки D = S, фотореакции живые. Движения глазных яблок сохранены в полном объеме. Носогубные складки без асимметрии. Фонация и глотание сохранены. Язык по средней линии. Тетрапарез: умеренный в руках — сила мышц 3 балла, выраженный в ногах — до 2 баллов. Глубокие рефлексы высокие, выше слева. Патологических рефлексов нет. Менингеальных симптомов нет. Расстройств чувствительности не выявлено. Координаторные пробы — динамические с интенцией и дисметрией. Функция тазовых органов не нарушена.
Учитывая клинико-неврологические сопоставления и данные дополнительных методов обследования, 26.05.10 произведено оперативное вмешательство: удаление двусторонней субдуральной гематомы через 4 фрезевых отверстия.
Послеоперационный период протекал гладко: на 3-и сутки послеоперационного периода наступил полный регресс общемозговой симптоматики, на 5-е сутки регрессировал верхний парапарез: сила мышц в руках — 5 баллов, в ногах — 3–4; на 15-е сутки полный регресс неврологической симптоматики: сила мышц с рук и ног — 5 баллов. Послеоперационные раны зажили первичным натяжением. Швы сняты на 10-е сутки. На момент выписки отмечается частичный регресс расстройств ВНД: пациент адекватен, ориентирован в месте, времени, личности, свободно вступает в контакт, но сохраняется снижение ассоциативного мышления и фиксационной памяти.
На 21-е сутки после операции больной выписан с полным регрессом клинико-неврологической симптоматики (по шкале исходов Глазго — 1-й уровень). Катамнез: через 3 месяца — по GOS 1-й уровень: астеновегетативный синдром в виде быстрой утомляемости и умеренного снижения качества жизни; через 12 месяцев — считает себя здоровым.
Выводы
1. Считаем, что проблема ХСДГ сохраняет свою актуальность в виду распространенности в трудоспособном возрасте и трудности диагностики.
2. Диагностика субдуральных гематом остается сложной по настоящее время, что обусловлено: часто (до 50 %) отсутствием достоверного травматического анамнеза, отсутствием настороженности смежных специалистов к данной проблеме и, зачастую, атипичным течением, обусловленным возрастными атрофическими изменениями коры головного мозга. При ХСДГ ранняя клиническая диагностика затруднена отсутствием клинических дислокационных признаков.
3. Тщательный сбор анамнеза, настороженность по данной проблеме, обязательное применение методов нейровизуализации (КТ и МРТ) помогут правильно и своевременно поставить диагноз, вовремя начать лечение и повысят шанс больного на выздоровление, даже в случаях атипичного течения.
4. Учитывая данные литературы и результаты собственных клинических наблюдений, можно сделать вывод, что наиболее перспективными являются малоинвазивные методы удаления гематом с последующим дренированием.
1. Руководство по черепно-мозговой травме / Под ред. А.Н. Коновалова. — М.: Антидор, 2001.
2. Ромоданов А.П., Мосийчук Н.М. Нейрохирургия. — Киев: Вища школа, 1990.
3. Гук А.Н. Диагностика хирургического лечения хронических внутримозговых гематом полушарий большого мозга: Автореф. дис… канд. мед. наук. — К., 1984.
4. Данчин А.А. Дифференцированное хирургическое лечение хронических субдуральных гематом: Автореф. дис… канд. мед. наук. — К., 2001.
5. Данчин А.Г. и др. Хирургическое лечение хронических субдуральных гематом. — К.: Варта, 2007.
6. Кумар А.Б. Диагностика и лечение двусторонних субдуральных гематом: Автореф. дис… д-ра мед. наук. — К., 1987.
7. Ольхов В.М. Хронические травматические субдуральные гематомы у больных пожилого и старческого возраста: Автореф. дис... канд. мед. наук. — К., 1984.
8. Полховский А.А. Ранняя диагностика, особенности течения и лечения хронических субдуральных гематом у больных пожилого и старческого возраста: Автореф. дис... канд. мед. наук. — М., 2007.
9. Asghar M., Adhiyaman V., Greenway M. W. et al. Chronic subdural hematoma in elderly — A north Wales experience. — 2002.
10. Kudo H., Kuwamura K. et al. Chronic subdural hematoma in elderly people. — Tokyo, 1992.
11. Rseni C., Staciv M. Particular clinical aspects of chronic subdural hematoma in adults // Eur. Neurol. — 1969. — 2. — 109-122.
12. Sambasivan M. An overview of chronic subdural hematoma: expenence with 2300 cases. — 1997.
13. Schmidek H.H. Operative neurosurgical techniques. — Philadelphia: Saunders W.B. Co., 2006.
14. Youmans Neurological surgery. — Philadelphia: Saunders W.B. Co., 2003.

/085/085_1.jpg)
/085/085_2.jpg)