Журнал «Здоровье ребенка» 2 (61) 2015
Вернуться к номеру
Гендерні особливості перебігу бронхіальної астми у шкільному віці
Авторы: Колоскова О.К., Білоус Т.М., Білик Г.А. — Буковинський державний медичний університет, м. Чернівці
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Проведено вивчення клінічних особливостей та визначення маркерів запального процесу в бронхах залежно від гендерної приналежності у 93 школярів, хворих на бронхіальну астму. До особливостей перебігу бронхіальної астми у хлопчиків шкільного віку порівняно з дівчатками слід зарахувати: утричі частіший дебют захворювання у дошкільному віці, еозинофільний фенотип у 66,13 % випадків, відсутність еозинофілії крові (відношення шансів = 3,8) при помірній еозинофілії мокротиння (відношення шансів = 1,89) із позаклітинним накопиченням еозинофільних катіонних білків у мокротинні, що в цілому сприяє кращій відповіді на призначену протизапальну терапію. Порівняно з хлопцями-однолітками у дівчаток у шкільному віці бронхіальна астма частіше дебютує у віці понад 6 років (астма пізнього початку — 60,0 %), переважає її атопічна форма (66,67 %), у периферичній крові кожної третьої хворої визначається еозинофілія, у дівчаток відмічена тенденція до внутрішньоклітинного накопичення катіонних білків в еозинофільних лейкоцитах периферичної крові, а захворювання гірше піддається контролю, що визначається переважно за результатами самооцінки.
Проведено изучение клинических особенностей и определение маркеров воспалительного процесса в бронхах в зависимости от гендерной принадлежности у 93 школьников, больных бронхиальной астмой. К особенностям течения бронхиальной астмы у мальчиков школьного возраста по сравнению с девочками следует отнести: втрое большую частоту дебюта заболевания в дошкольном возрасте, эозинофильный фенотип в 66,13 % случаев, отсутствие эозинофилии крови (отношение шансов = 3,8) при умеренной эозинофилии мокроты (отношение шансов = 1,89) с внеклеточным накоплением эозинофильных катионных белков в мокроте, что в целом способствует лучшему ответу на назначенную противовоспалительную терапию. По сравнению с мальчиками-сверстниками у девочек в школьном возрасте бронхиальная астма чаще дебютирует в возрасте старше 6 лет (астма позднего начала — 60,0 %), преобладает ее атопическая форма (66,67 %), в периферической крови каждой третьей больной определяется эозинофилия, отмечена тенденция к внутриклеточному накоплению катионных белков в эозинофильных лейкоцитах периферической крови, заболевание хуже поддается контролю, что определяется преимущественно по результатам самооценки.
The study of clinical features and determination of markers of inflammation in the bronchi depending on the gender have been carried out in 93 schoolchildren with bronchial asthma. Features of bronchial asthma in school-age boys compared with girls include: three times more frequent onset of the disease in early childhood, eosinophilic phenotype in 66.13 % of cases, the absence of blood eosinophilia (odds ratio (OR) = 3.8) at moderate eosinophilia of sputum (OR = 1.89) with the extracellular accumulation of eosinophilic cationic proteins in sputum that, in general, promotes a better response to administered antiinflammatory therapy. Compared to boys of the same age, in school-age girls the onset of bronchial asthma is more often at the age of 6 years («asthma with late start» — 60.0 %), its atopic form dominated (66.67 %), in peripheral blood of every third patient eosinophilia is determined, girls have tendency to intracellular accumulation of eosinophilic cationic proteins in peripheral blood leukocytes, and the disease is unmanageable, which is determined mainly by the results of self-assessment.
бронхіальна астма, школярі, еозинофільні катіонні білки.
бронхиальная астма, школьники, эозинофильные катионные белки.
bronchial asthma, school-age children, eosinophilic cationic proteins.
Статья опубликована на с. 43-47
Вступ
Досягнення та втримання контролю є головною метою Глобальної ініціативи з профілактики та лікування астми та узгоджувальних документів з даної проблеми в багатьох країнах світу [1]. Незважаючи те що в більшості пацієнтів астму можна ефективно контролювати, практика свідчить про переважання її неконтрольованого перебігу в дитячому віці [2].
Для оцінки ступеня контролю використовують кілька опитувальників, зокрема АСТ [3], GINA-2008 [4], що передбачають відповіді на запитання щодо частоти денних та нічних симптомів, загострень та госпіталізацій, застосування швидкодіючих бета-2-агоністів, обмеження фізичної активності, кількості пропусків занять у школі. Простота та зручність дозволяє рекомендувати їх, починаючи з первинної медичної ланки [5], проте всі опитувальники є суб’єктивними, а результат залежить не лише від наявних симптомів астми, але й від психологічного стану дітей та їх батьків. Показана, зокрема, відсутність вірогідної кореляції між результатами АСТ та показниками, що визначають функцію зовнішнього дихання, зокрема об’ємом форсованого видиха за 1-шу секунду (ОФВ1), що свідчить про невисоку діагностичну цінність даних методів моніторингу контролю [6].
Традиційно інструментальним методом діагностики як тяжкості, так і, власне, контролю вважається визначення спірометричних характеристик функції зовнішнього дихання, проте в дитячому віці дані показники залишаються нормальними і за відсутності контролю [7] і не завжди корелюють із симптомами захворювання [8].
Натомість неінвазивні методи діагностики запалення дихальних шляхів забезпечують об’єктивізацію оцінки контролю бронхіальної астми (БА) та демонструють відповідь пацієнта на базисну протизапальну терапію. З урахуванням того, що при лікуванні інгаляційними глюкокортикостероїдами (ІГКС) зміни показників зовнішньої функції дихальних шляхів не вважаються адекватними показниками контролю порівняно з дослідженням гіперсприйнятливості бронхів та їх локального запалення [9], наразі інфламатометричні дослідження широко застосовуються на практиці [10–12].
Загальновідомою є роль еозинофільних гранулоцитів у виникненні та персистуванні запального процесу дихальних шляхів при БА. Дані ефекторні клітини мають характерну зернистість, приблизно 200 гранул в 1 клітині, що містять лужні білки: великий основний протеїн, еозинофільний катіонний протеїн, еозинофільну пероксидазу, еозинофільний нейротоксин. Прозапальні властивості еозинофілів проявляються завдяки дії вказаних речовин, яким притаманна цитотоксичність, стимуляція дегрануляції тучних клітин та базофілів. Оскільки пошкоджувальна дія еозинофілів проявляється опосередковано через продукцію при їх активації цитотоксичних речовин, таких як еозинофільний катіонний білок, що негативно впливає на епітелій бронхів [13], вивчення вмісту катіонних білків може свідчити про ступінь активації основних прозапальних клітин алергічного запалення, а отже, непрямо — про тяжкість даного запального процесу.
У наукових джерелах більше уваги приділяється визначенню еозинофільних цитотоксичних речовин у сироватці крові, зокрема встановлений зв’язок між їх сироватковим вмістом із тяжкістю стану хворого при алергічному процесі [14], натомість вміст еозинофільних катіонних білків у біосередовищах, одержаних безпосередньо у запальному локусі, не вивчався.
Мета дослідження — для оптимізації досягнення і втримання контролю бронхіальної астми вивчити клінічні особливості та маркери запального процесу в бронхах залежно від гендерної приналежності школярів.
Матеріал і методи
Обстежені 93 хворі на БА дитини (62 хлопчики та 31 дівчинка) шкільного віку, яких залежно від гендерної характеристики розподіляли на 2 клінічні групи: хлопчики увійшли до складу І групи, а дівчатка сформували ІІ клінічну групу спостереження. За основними клінічними характеристиками групи були порівнянні. Так, у містах і міських поселеннях мешкало 38,71 % хлопчиків та 43,33 % дівчаток (P > 0,05). Середній вік обстежених хлопчиків становив 11,87 року, а дівчаток — 11,43 року (P > 0,05), а середня тривалість хвороби сягала 5,54 року у групі хлопчиків та 5,38 року у групі дівчаток (P > 0,05). Усім дітям після отримання інформаційної згоди пацієнта та батьків, після відміни препаратів, що можуть впливати на результати аналізів, проводилося комплексне клінічне обстеження.
Окрім загально клінічного, всім пацієнтам проводилося таке обстеження:
1. Визначення цитоморфологічного складу мокротиння, при цьому еозинофільний тип запалення дихальних шляхів діагностували за наявності в мокротинні 3 % і більше еозинофільних лейкоцитів. Нееозинофільний тип запалення бронхів діагностували при відносному вмісті в цитограмі клітинного осаду менше ніж 3 % еозинофілів або за їх повної відсутності [15].
2. Дослідження вмісту еозинофільних катіонних білків у надосадовій рідині мокротиння ELISA-методом із використанням реактивів компанії Aviscera Bioscience (США) у сертифікованій лабораторії Обласної дитячої клінічної лікарні (м. Чернівці).
3. Внутрішньоклітинний вміст катіонних білків в еозинофільних гранулоцитах крові визначали за методом В.Е. Пігаревського, результати виражали у відносних величинах (%) та з урахуванням цитохімічного коефіцієнта.
4. Визначення контролю БА за опитувальниками AСТ та GINA на початку обстеження та в динаміці через 12 тижнів протизапальної терапії. Перебіг БА вважали контрольованим за відсутності загострень упродовж року, а впродовж 12 тижнів — нічних симптомів та обмеження фізичної активності, за наявності не більше двох на тиждень епізодів денних симптомів БА із застосуванням швидкодіючих бета-2-агоністів, а також ОФВ1 понад 80 % від вікової норми. Відсутність контролю над захворюванням реєстрували за умови наявності протягом останніх 12 тижнів трьох та більше характеристик, серед яких: обмеження фізичної активності, нічні епізоди БА, більше двох денних симптомів БА з використанням швидкодіючих бета-2-адреноміметиків, рівень ОФВ1 нижче від 80 %, щонайменше одне загострення хвороби впродовж року. Частково контрольовану астму діагностували за наявності не більше трьох показників, характерних для неконтрольованого перебігу БА.
Одержані результати аналізували за допомогою комп’ютерних пакетів Statistica StatSoft Inc. та Excel XP для Windows на персональному комп’ютері з використанням параметричних і непараметричних методів обчислення. Правильність нульової гіпотези визначалася з урахуванням рівня значущості Р та Pф.
Результати та обговорення
З урахуванням гендерної належності нами показано, що, незважаючи на відсутність суттєвих розбіжностей за тяжкістю перебігу астми, за частотою її окремих фенотипів групи порівняння мали певні відмінності (табл. 1). Так, дебют БА у дошкільному віці (від 3 до 6 років) утричі частіше відмічений у хлопчиків (19,35 проти 6,67 % у групі дівчаток, p = 0,05), а серед представниць ІІ групи переважала тенденція до так званого фенотипу астми «пізнього початку». Атопічна форма БА вірогідно частіше мала місце у дівчаток, а еозинофільний фенотип захворювання — у хлопчиків, у яких змішана форма БА траплялася в кожного другого пацієнта.
Слід зазначити, що еозинофільний характер запальної відповіді бронхів у хлопчиків асоціювався зі зменшенням пулу еозинофілів у периферійній крові. Так, у хлопчиків порівняно з дівчатками показники ризику відсутності еозинофілії периферичної крові виявилися статистично значущими і становили: атрибутивний ризик (АР) = 32,2 %, відносний ризик (ВР) = 1,86 (95% довірчий інтервал (ДІ) 1,0–3,61) та відношення шансів (ВШ) = 3,86 (95% ДІ 1,51–9,84). Водночас показники клінічно-епідеміологічного ризику еозинофілії мокротиння (3 % та більше еозинофілів у мокротинні) у хворих хлопчиків порівняно з дівчатками не мали статистичної вірогідності: АР = 15,64 %, ВР = 1,34 (95% ДІ 1,0–1,83), ВШ = 1,89 (0,77–4,70).
Всупереч переважанню атопічної форми БА у дівчаток супутня алергійна патологія, а також клінічні ознаки атопічного дерматиту в ранньому дитинстві траплялися у групах порівняння з однаковою частотою. Так, атопічний дерматит в анамнезі визначався у 41,93 % хлопчиків, хворих на БА, та у 36,67 % обстежених дівчаток (Pф > 0,05), а супутня алергійна патологія — у 54,84 та 46,67 % хворих відповідно (Pф > 0,05).
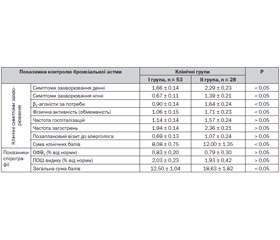
Як за показниками тяжкості БА, так і за маркерами її контролю вірогідних відмінностей у групах порівняння не встановлено (табл. 2), хоча і прослідковувалася тенденція до гіршого контролю астми в дівчаток.
За опитувальником АСТ контрольований перебіг БА мала у 35,29 % хлопчиків та у 20,0 % дівчаток (Pф > 0,05), а показники ризику досягнення контролю над захворюванням (сума балів АСТ-тесту 19) у хлопчиків порівняно з представницями ІІ групи виявилися такими: ВШ = 2,16 (95% ДІ 0,34–13,75), ВР = 1,74 (95% ДІ 1,01–3,07) та АР = 15,0 %.
Одержані результати не узгоджувалися з даними інших авторів стосовно того, що БА в дівчаток у підлітковому віці перебігає тяжче, частіше трапляється госпіталізація й активнішим є лікування [16–17]. Вважають, що цьому сприяє більша схильність дівчаток до сенсибілізації та реалізації спадкової схильності до атопічних захворювань, особливо в тих випадках, коли в них наявна надлишкова вага [18–19]. Нами показано, що за середньою масою тіла при народженні вирізнялася група хлопчиків, у якій даний показник становив 3566,67 ± 376,39 г проти 3302,33 ± 560,07 г у групі дівчат (P < 0,05). На думку B.E. Sekerel та співавт. [20], наявність у таких хворих еозинофілії крові є предиктором персистування власне БА (ВШ 4,3; 95% ДІ 1,1–16,9), а також вираженої гіперсприйнятливості бронхів (ВШ 3,7; 95% ДІ 1,1–12,3). Проте в нашому дослідженні при актуальному обстеженні хворих груп порівняння статистично значущих розбіжностей за показниками фізичного розвитку, вираженими у вигляді індексу маси тіла, не встановлено. Так, у І групі індекс маси тіла становив у середньому 19,11 кг/м2, а у групі дівчаток — 19,45 кг/м2 (P > 0,05).
Беручи до уваги розбіжності за показниками вмісту еозинофілів у мокротинні та периферичній крові у групах порівняння, спираючись на переважання еозинофільного запального фенотипу у хлопчиків, було доцільним дослідити особливості внутрішньоклітинного та позаклітинного вмісту еозинофільних катіонних білків для уточнення активності еозинофільного запалення бронхів.
У табл. 3 наведені показники внутрішньоклітинного вмісту еозинофільних катіонних білків (ЕКБ) у периферичній крові та позаклітинного вмісту — у надосадовій рідині мокротиння у дітей груп порівняння.
Незважаючи на відсутність статистично значущих розбіжностей за показниками внутрішньоклітинного і позаклітинного вмісту ЕКБ у представників груп порівняння, має місце тенденція до їх переважного внутрішньоклітинного накопичення у дівчаток та активнішого виходу з клітин у вогнищі алергійного запалення у хлопчиків. Це, у свою чергу, узгоджувалося з переважанням еозинофільного фенотипу захворювання у представників І групи та передбачало кращу відповідь хлопчиків на призначення топічних протизапальних препаратів.
Дійсно, у середньому через 3 місяці курсової базисної протизапальної терапії інгаляційними глюкокортикостероїдами, призначеної відповідно до «Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) медичної допомоги «Бронхіальна астма у дітей» (Наказ МОЗ України № 868 (додаток 2, 3) від 8 жовтня 2013 року), нами проведена повторна оцінка ступеня контрольованості БА у дітей груп порівняння, яка продемонструвала кращу відповідь хлопчиків на призначене лікування (табл. 4). Слід підкреслити, що за АСТ-тестом частка пацієнтів із контрольованим перебігом БА збільшилася майже удвічі як у І групі (з 35,0 до 71,43 %, Pф < 0,05), так і у групі дівчаток (з 20,0 до 40,0 %, Pф < 0,05). У групі хлопчиків (порівняно з дівчатками) зниження відносного показника ризику неконтрольованого перебігу захворювання становило 15,0 % при мінімально необхідній кількості хворих — 6,67.
Цікавим видається той факт, що гірший рівень контролю у дівчаток переважно торкався суб’єктивної оцінки свого стану, а більш об’єктивні критерії контролю (кратність госпіталізацій, число візитів до лікаря, спірографічні показники) у групах порівняння не відрізнялися. Можливо, це пояснювалося психологічними особливостями дівчаток у підлітковому віці, їх самооцінкою стану та ставленням до хвороби.
Таким чином, у шкільному віці існують вірогідні особливості перебігу БА у хлопчиків та дівчаток, які необхідно враховувати при складанні плану базисного протизапального лікування.
Висновки
1. До особливостей перебігу бронхіальної астми у хлопчиків шкільного віку порівняно з дівчатками слід зарахувати: утричі частіший дебют захворювання у дошкільному віці, еозинофільний фенотип у 66,13 % випадків, відсутність еозинофілії крові (ВШ = 3,8) при помірній еозинофілії мокротиння (ВШ = 1,89) із позаклітинним накопиченням еозинофільних катіонних білків у мокротинні, що в цілому сприяє кращій відповіді на призначену протизапальну терапію.
2. Порівняно з хлопчиками-однолітками у дівчаток у шкільному віці бронхіальна астма частіше дебютує у віці понад 6 років (астма пізнього початку — 60,0 %), переважає її атопічна форма (66,67 %), у периферичній крові кожної третьої хворої визначається еозинофілія, у дівчаток відмічена тенденція до внутрішньоклітинного накопичення катіонних білків в еозинофільних лейкоцитах периферичної крові, а захворювання гірше піддається контролю, що визначається переважно за результатами самооцінки.
1. Remission and Persistence of Asthma Followed From 7 to 19 Years of Age / M. Andersson, L. Hedman, A. Bjerg [et al.] // Pediatrics. — 2013. — Vol. 132. — P. 435-442.
2. Global strategy for the diagnosis and Management of asthma in children 5 Years and younger / S. Pedersen, S. Hurd, R. Lemanske [et al.] // Pediatric Pulmonology. — 2010. — Vol. 46, № 1. — P. 1-44.
3. Abisheganaden J. Asthma: The Need for Good Control / J. Abisheganaden // Ann. Acad. Med. — 2009. — Vol. 38, № 7. — P. 567–569.
4. Global Strategy for Asthma Management and Prevention: GINA Executive Summary / E.D. Bateman, S.S. Hurd, P.J. Barnes [et al.] // Eur. Respir. J. — 2008. — Vol. 31. — P. 143–178.
5. Can the Asthma Control Questionnaire be used to differentiate between patients with controlled and uncontrolled asthma symptoms? A pilot study / L. van den Nieuwenhof, T. Schermer, P. Eysink [et al.] // Fam. Pract. — 2006. — Vol. 23. — P. 674-681.
6. Customized Asthma Control Test with Reflection on Sociocultural Differences / K.-H. Yoo, J.-W. Jeong, H.-J. Yoon [et al.] // J. Korean. Med. Sci. — 2010. — Vol. 25. — P. 1134-1139.
7. No Correlation Between Airway Obstruction Measured by FEV3/FVC and Asthma Control Test Scores / E.C. Swartz, M.K. Bossard, K. McCarthy [et al.] // J. Allergy Clin. Immunol. — 2007. — Vol. 119, № 1. — P. 9.
8. Persistent airway inflammationand bronchial hyperresponsiveness in patients withtotally controlled asthma / N. Hanxiang, Y. Jiong, C. Yanwei [et al.] // Int. J. Clin. Pract. — 2008. — Vol. 62, № 4. — P. 599-605.
9. Airway Responsiveness in Mild to Moderate Childhood Asthma / K.G. Tantisira, R. Colvin, J. Tonascia [et al.] // Am. J. Respir. Crit. Care Med. — 2008. — Vol. 178. — P. 325-331.
10. Bronchoalveolar lavage, sputum and exhaled clinically relevant inflammatory markers: values in healthy adults / B. Balbi, P. Pignatti, P. Baiardi [et al.] // Eur. Respir. J. — 2007. — Vol. 30. — P. 769-781.
11. Muylem A. Early detection of chronic pulmonary allograft dysfunction by exhaled biomarkers / A. Muylem, C. Knoop, M. Estenne // American Journal of Respiratory and Critical Care Medicine. — 2007. — Vol. 175. — P. 731-736.
12. Čepelak I. Exhaled breath condensate: a new method for lung disease diagnosis / I. Čepelak, S. Dodig // Clin. Chem. Lab. Med. — 2007. — Vol. 45. — P. 945-952.
13. Rees P.J. New guidelines on the management of asthma // BMJ. — 2003. — Vol. 15, № 7385. — Р. 346-347.
14. Eosinophil cationic protein: Is it useful in asthma? A systematic review / Gerald C.-H. Koha, Lynette P.-C. Shekb, Daniel Y.-T. Gohb [et al.] // Respiratory Medicine. — 2007. — Vol. 101. — P. 696-705.
15. Douwes J. Non-eosinophilic asthma: inporrance and possible mechanisms / J. Douwes, P. Gibson, J. Pekkanen // Thorax. — 2004. — Vol. 57. — P. 643-648.
16. Khan M.S. Factors influencing sex differences in numbers of tuberculosis suspects at diagnostic centres in Pakistan / M.S. Khan, C. Sismanidis, P. Godfrey-Faussett // Int. J. Tuberc. Lung. Dis. — 2012. — Vol. 16, № 2. — P. 172-177. doi: 10.5588/ijtld.11.0265.
17. Sex differences among children 2–13 years of age presenting at the emergency department with acute asthma / M. Schatz, S. Clark, J.A. Emond [et al.] // Pediatric Pulmonology. — 2004. — Vol. 37. — P. 523-529.
18. Sex differences in factors associated with childhood- and adolescent-onset wheeze / P.J. Mandhane, J.M. Green, J.O. Cowan [et al.] // Am. J. Resper. Crit. Care med. — 2005. — Vol. 172. — P. 45-54.
19. Almqvist C. Impact of gender on asthma in childhood and adolescence / C. Almqvist, M. Worm, B. Leynaert // Allergy. — 2008. — Vol. 63. — P. 47-57.
20. Are risk factors of childhood asthma predicting disease persistence in early adulthood different in the developing world? / B.E. Sekerel, E. Civelek, E. Karabulut [et al.] // Allergy. — 2006. — Vol. 61. — P. 869-877.

/25/25.jpg)
/26/26.jpg)