Резюме
Біль у животі — частий привід для звернення пацієнтів різного віку до лікаря, одна з найбільш частих скарг, що пред’являються дітьми та їх батьками. Больовий абдомінальний синдром у дітей — це сукупність симптомів, що супроводжують різні хірургічні та нехірургічні захворювання, одним із проявів яких є біль у животі. Розрізняють гострий і хронічний (рецидивуючий) біль. Гострий біль у животі може бути проявом хірургічної патології, травми або гострого інфекційного захворювання. Біль у животі в більшості випадків обумовлений хронічними захворюваннями органів травлення або функціональними розладами. Педіатри, лікарі загальної практики та гастроентерологи частіше зустрічаються з рецидивуючим болем у животі (довготривалий переривчастий або постійний біль). Рецидивуючий біль у животі у дітей визначається як три епізоди болю, що відбуваються протягом трьох місяців і впливають на нормальну активність дитини. Погоджувальний документ Американської педіатричної асоціації та Північноамериканської асоціації дитячої гастроентерології, гепатології та харчування в 2005 році запропонував використовувати замість терміну «рецидивуючий біль у животі» термін «хронічний абдомінальний біль». Хронічний абдомінальний біль найчастіше (90–95 % випадків) вважається функціональним (неорганічним) болем у животі без об’єктивних ознак основного органічного розладу і характеризується різноманіттям проявів. За механізмом виникнення виокремлюють вісцеральний, парієтальний (соматичний), іррадиюючий та психогенний біль. При болі в животі необхідно оцінити: час появи, інтенсивність, характер, тривалість, локалізацію. На першому етапі діагностики необхідно виключити гостру хірургічну патологію. Про високу ймовірність хірургічної патології свідчать «симптоми тривоги». На наступному етапі проводиться диференційна діагностика органічних та функціональних причин абдомінального болю. При всіх видах функціонального болю відзначають порушення вісцеральної моторики і розвиток спазмів. Скорочувальна активність гладких м’язів ініціюється парасимпатичною нервовою системою. Лікування рецидивуючого болю в животі направлено на усунення його причин: зняття спазму, нормалізацію моторики шлунково-кишкового тракту. На даний час серед різних груп спазмолітиків при лікуванні функціональних розладів травного тракту віддають перевагу селективним міотропним спазмолітикам. Серед них мебеверин є оптимальним за ефективністю та безпекою. Мебеверин блокує швидкі натрієві канали, розташовані на клітинній мембрані міоцитів, перешкоджаючи надходженню іонів натрію в клітину. Цей механізм призводить до послаблення скорочувальної функції гладком’язового волокна і сприяє усуненню спазму, але не викликає гіпотонії. На відміну від антихолінергічних препаратів мебеверин справляє селективну дію на гладкі м’язи травного тракту. У клінічній практиці заслуговує на увагу мебеверину гідрохлорид — Спарк® (ПАТ «Фармак»), при прийомі якого відзначається збереження нормального тонусу і перистальтики після купірування м’язового спазму. Препарат Спарк® випускається в капсулах, одна капсула містить 200 мг мебеверину гідрохлориду. Згідно з інструкцією мебеверин (Спарк®) призначається дорослим і дітям від 10 років по 1 капсулі два рази на добу. Препарат не має системної дії. Застосування мебеверину (Спарк®) патогенетично обґрунтовано для лікування захворювань, що перебігають з абдомінальним больовим синдромом у дорослих і дітей старше 10 років.
Боль в животе — частый повод для обращения пациентов разного возраста к врачу, одна из наиболее частых жалоб, предъявляемых детьми и их родителями. Болевой абдоминальный синдром у детей — это совокупность симптомов, сопровождающих различные хирургические и нехирургические заболевания, одним из проявлений которых являются боли в животе. Различают острую и хроническую (рецидивирующую) боль. Острая боль в животе может быть проявлением хирургической патологии, травмы или острого инфекционного заболевания. Абдоминальные боли в большинстве случаев обусловлены хроническими заболеваниями органов пищеварения или функциональными расстройствами. Педиатры, врачи общей практики, гастроэнтерологи чаще встречаются с рецидивирующей болью в животе (длительная прерывистая или постоянная боль). Рецидивирующая боль в животе у детей определяется как три эпизода боли, которые происходят в течение трех месяцев и влияют на нормальную активность ребенка. Согласительный документ Американской педиатрической ассоциации и Североамериканской ассоциации детской гастроэнтерологии, гепатологии и питания в 2005 году предложил использовать вместо термина «рецидивирующие боли в животе» термин «хроническая абдоминальная боль». Хроническая абдоминальная боль чаще всего (90–95 % случаев) считается функциональной (неорганической) болью в животе без объективных признаков основного органического расстройства и характеризуется многообразием проявлений. По механизму возникновения выделяют висцеральную, париетальную (соматическую), иррадиирующую и психогенную боль. При боли в животе необходимо оценить: сроки появления, интенсивность, характер, продолжительность, локализацию. На первом этапе диагностики необходимо исключить острую хирургическую патологию. О высокой вероятности хирургической патологии свидетельствуют «симптомы тревоги». На следующем этапе проводится дифференциальная диагностика органических и функциональных причин абдоминальной боли. При всех видах функциональной боли отмечают нарушение висцеральной моторики и развитие спазмов. Сократительная активность гладких мышц инициируется парасимпатической нервной системой. Лечение рецидивирующих болей в животе направлено на устранение их причины: снятие спазма, нормализацию моторики желудочно-кишечного тракта. В настоящее время среди различных групп спазмолитиков при лечении функциональных расстройств пищеварительного тракта отдают предпочтение селективным миотропным спазмолитикам. Из них мебеверин является оптимальным по эффективности и безопасности. Мебеверин блокирует быстрые натриевые каналы, расположенные на клеточной мембране миоцита, препятствуя поступлению ионов натрия в клетку. Этот механизм приводит к ослаблению сократительной функции гладкомышечного волокна и способствует устранению спазма, но не вызывает гипотонии. В отличие от антихолинергических препаратов мебеверин обладает селективностью действия в отношении гладких мышц пищеварительного тракта. В клинической практике заслуживает внимания мебеверина гидрохлорид Спарк® (ПАО «Фармак»), при приеме которого отмечается сохранение нормального тонуса и перистальтики после купирования мышечного спазма. Препарат Спарк® выпускается в капсулах, одна капсула содержит 200 мг мебеверина гидрохлорида. Согласно инструкции мебеверин (Спарк®) назначается взрослым и детям в возрасте от 10 лет по 1 капсуле два раза в сутки. Препарат не оказывает системного действия. Применение мебеверина (Спарк®) патогенетически обосновано для лечения заболеваний, протекающих с абдоминальным болевым синдромом у взрослых и детей старше 10 лет.
Abdominal pain is a frequent cause for patients of different age groups to consult a doctor, and one of the most frequent complaints of children and their parents. Abdominal pain syndrome in children is a combination of symptoms associated with various surgical and non-surgical diseases with abdominal pain as one of the manifestations. Pain can be acute and chronic (recurrent). Acute abdominal pain can be a sign of surgical pathology, injury or acute infectious disease. Abdominal pain in most cases is caused by chronic gastrointestinal diseases or functional disorders. Pediatricians, general practitioners, gastroenterologists are more likely to face recurrent abdominal pain (prolonged intermittent or persistent pain). Recurrent abdominal pain in children is defined as three pain episodes that occur within three months and affect the normal child’s activity. The consensus document of the American Academy of Pediatrics and the North American Association of Pediatric Gastroenterology, Hepatology and Nutrition in 2005 suggested the use of the term “chronic abdominal pain” instead of “recurrent abdominal pain”. Most often (90–95 % of cases) chronic abdominal pain is considered to be functional (non-organic) abdominal pain without objective signs of the underlying organic disorder, and is characterized by a variety of manifestations. Visceral, parietal (somatic), referred (radiating) and psychogenic pains are distinguished by the mechanism of occurrence. In abdominal pain, it is necessary to assess time of occurrence, severity, nature, duration, localization. At the first stage of diagnosis, acute surgical pathology should be excluded. “Anxiety symptoms” indicate the high risk of surgical pathology. The next stage includes differential diagnosis of organic and functional causes of abdominal pain. Impaired visceral motility and spasms are observed in all kinds of functional pain. The contractile activity of smooth muscles is initiated by the parasympathetic nervous system. Treatment of recurrent abdominal pain is aimed at elimination of its cause: spasm control, normalization of the gastrointestinal motility. Currently, selective myotropic antispasmodics are preferred among the various groups of antispasmodics in the treatment of functional gastrointestinal disorders. Among them, mebeverine is an optimal drug due to its efficacy and safety. Mebeverine blocks fast sodium channels located on the myocyte cell membrane preventing the entry of sodium ions into the cell. This mechanism attenuates contractile function of the smooth muscles and eliminates spasm without causing hypotonia. Unlike anticholinergic drugs, mebeverine has a selective effect on the gastrointestinal smooth muscles. In clinical practice, mebeverine hydrochloride — Spark® (Farmak JSC) is of interest. This medicinal product provides preservation of normal tone and peristalsis after relieving muscle spasm. Spark® is available in capsules. One capsule contains mebeverine hydrochloride 200 mg. According to the instructions, mebeverine (Spark®) is indicated for adults and children over 10 years, 1 capsule twice daily. The drug does not have systemic effects. The use of mebeverine (Spark®) is pathogenically justified for the treatment of diseases associated with abdominal pain syndrome in adults and children over 10 years of age.
Боль в животе — частый повод для обращения пациентов разного возраста к врачу, одна из наиболее частых жалоб, предъявляемых детьми и их родителями.
По определению Международной ассоциации по изучению боли, боль — это неприятное чувство, связанное с действительным или возможным повреждением тканей; один из видов чувствительности, возникающей вследствие поступления в центральную нервную систему патологических импульсов с периферии без единого универсального раздражителя [1]. Болевой абдоминальный синдром у детей — это совокупность симптомов, сопровождающих различные хирургические и нехирургические заболевания, одним из проявлений которых являются боли в животе. Различают острую и хроническую (рецидивирующую) боль. Острая боль в животе может быть проявлением хирургической патологии, травмы или острого инфекционного заболевания. Абдоминальные боли в большинстве случаев обусловлены хроническими заболеваниями органов пищеварения или их функциональными расстройствами. Педиатры, врачи общей практики, гастроэнтерологи чаще встречаются с рецидивирующей болью в животе (длительная прерывистая или постоянная боль). Рецидивирующая боль в животе (recurrent abdominal pain — RAP) у детей определяется как три эпизода боли, которые происходят в течение трех месяцев и влияют на нормальную активность ребенка [2–4]. Согласительный документ Американской педиатрической ассоциации (AAP) и Североамериканской ассоциации детской гастроэнтерологии, гепатологии и питания (NASPGHN) в 2005 году предложил использовать вместо термина «рецидивирующие боли в животе» термин «хроническая абдоминальная боль» (chronic abdominal pain) [3]. По опубликованным данным, в школьном возрасте жалобы на рецидивирующие боли в животе предъявляют около 20 % детей [5]. В 50–70 % случаев боли продолжают беспокоить пациентов и в старшем возрасте, реализуясь в хронические гастроэнтерологические заболевания. Абдоминальный болевой синдром является ведущим в клинике большинства болезней пищеварительного тракта. В настоящее время сохраняются высокие показатели распространенности патологии (114,23 %) и заболеваемости (45,46 %) органов пищеварения среди пациентов детского возраста в Украине, что определяет актуальность проблемы [6]. Современные тенденции распространенности гастроэнтерологических заболеваний обусловлены многофакторностью формирования данной патологии [7]. Хроническая абдоминальная боль чаще всего (в 90–95 % случаев) — функциональная (неорганическая) боль в животе без объективных признаков основного органического расстройства и характеризуется многообразием проявлений [5]. Причины и механизмы развития абдоминальной боли в каждом случае определяются характером патологии. Выбор эффективной терапии требует индивидуального подхода с учетом этиологии и патогенеза заболевания, назначения симптоматического лечения.
Боль является следствием возбуждения рецепторов поврежденной ткани. Существует две группы рецепторов: 1) соматические болевые механорецепторы (ноцицепторы), которые имеют высокий порог чувствительности, их стимуляция вызывает чувство боли; 2) висцеральные полимодальные рецепторы, которые при слабом раздражении передают информацию о состоянии органа и лишь при сильном дают ощущение боли. По механизму возникновения выделяют висцеральную, париетальную (соматическую), иррадиирующую и психогенную боль. Висцеральная боль возникает при наличии патологических стимулов, связанных с патологией органов брюшной полости, и проводится симпатическими волокнами. Основными пусковыми факторами для возникновения висцеральной боли является быстрое повышение давления в полом органе и растяжение его стенки (наиболее частая причина), капсулы паренхиматозного органа, раздражение брыжейки, сосудистые нарушения. Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинномозговых нервов. Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, когда импульс висцеральной боли чрезмерно интенсивен, или при анатомическом повреждении органа. Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом.
Психогенная боль возникает при отсутствии висцеральных или соматических причин.
Основными признаками данной боли являются длительность, монотонность, диффузный характер и сочетание с другими локализациями (головная боль, боль в спине, во всем теле).
Соматическими рецепторами богато снабжена париетальная брюшина, брыжейка, желчные протоки, мочеточники. Возбуждение этих рецепторов передается по афферентным нейронам в задний рог спинного мозга, при этом дуга на спинальном уровне может замыкаться на эфферентные двигательные волокна, стимуляция которых вызывает сокращение мышц. Передача афферентного импульса по спиноталамическому тракту в диэнцефальную область, ретикулярную формацию и кору головного мозга дает ощущение и осознание боли, а также формирует память о ней. Слизистая оболочка и гладкая мускулатура полых органов (желудка, кишечника) не имеют соматических рецепторов, поэтому процессы, возникающие в них, могут не сопровождаться отчетливым болевым синдромом. Внутренние рецепторы передают импульсы через волокна блуждающего нерва, что предусматривает осуществление контроля за многочисленными функциями органов. Слабое раздражение этих рецепторов не воспринимается как боль. Висцеральные афферентные пути тесно переплетаются с соматическими, поэтому боль может иррадиировать. Висцеральные боли в животе чаще обусловлены спазмом или нарушением моторики пищеварительного тракта [1, 5].
По этиологическому фактору выделяют две группы причин абдоминальной боли:
— интраабдоминальные (различные заболевания органов брюшной полости; спазм или растяжение гладкой мускулатуры стенок полых органов, натяжение их связочного аппарата, капсулы органа и выводных протоков; перфорация полого органа; гипоксия и ишемия органов брюшной полости и малого таза и др.);
— экстраабдоминальные (заболевания органов грудной полости, неврогенные причины, заболевания органов забрюшинного пространства, метаболические нарушения, экзогенные факторы, другие заболевания и синдромы.
При боли в животе необходимо оценить: сроки появления, интенсивность, характер, продолжительность, локализацию.
Необходима дифференциальная диагностика следующих заболеваний и состояний:
— хирургическая патология;
— инфекционные заболевания;
— интоксикация;
— травмы;
— метаболические причины;
— функциональные причины;
— воспалительные заболевания;
— аллергические заболевания;
— гинекологические проблемы;
— глистные инвазии;
— опухоли.
На первом этапе диагностики необходимо исключить острую хирургическую патологию:
— острые воспалительные заболевания брюшной полости: острый аппендицит, острый дивертикулит Меккеля, острый холецистит, острый панкреатит, перитонит;
— острые нарушения проходимости желудочно-кишечного тракта;
— перфорацию полых органов желудочно-кишечного тракта;
— кровотечение в просвет полых органов или в брюшную полость;
— нарушение кровообращения в органах брюшной полости при тромбозе и эмболии мезентериальных сосудов.
О высокой вероятности хирургической патологии свидетельствуют «симптомы тревоги»:
— возникновение боли как первого симптома болезни;
— отказ от еды, изменение поведения (вынужденное положение, громкий плач, резкое беспокойство или малоподвижность);
— пробуждение от болей или невозможность –уснуть;
— появление рвоты на фоне болей;
— отсутствие стула и газов;
— бледность, холодный пот;
— тахикардия, не соответствующая температуре;
— напряжение мышц передней брюшной стенки.
Необходимые лабораторные и инструментальные методы диагностики при острых болях в животе включают: клинический и биохимический анализ крови, обзорный снимок брюшной полости в вертикальной позиции; ультразвуковое исследование органов брюшной полости; по показаниям проводится фиброэзофагогастродуоденоскопия (ФЭГДС), компьютерная томография (КТ) органов брюшной полости, лапароцентез и лапароскопия [5, 8].
На следующем этапе проводится дифференциальная диагностика органических и функциональных причин абдоминальной боли.
Для функциональных болей характерно:
— отсутствие прогрессирования в течении заболевания;
— меняющийся характер жалоб;
— оценка ребенком болей как очень сильных;
— наличие многочисленных жалоб, касающихся других органов и систем;
— короткий анамнез;
— завышенные требования родителей к ребенку, наличие проблем в школе;
— эмоциональный стресс в семье;
— отсутствие объективных изменений при обследовании.
Для функциональной абдоминальной боли не характерно:
— прогрессирующее течение заболевания;
— персистирующая боль в правом верхнем и нижнем квадрантах живота;
— локальная стереотипная боль;
— дисфагия;
— частая персистирующая рвота;
— ночная диарея;
— абдоминальная боль, заставляющая ребенка просыпаться;
— немотивированное повышение температуры тела;
— немотивированное похудение;
— задержка физического развития и пубертата;
— гепатоспленомегалия;
— лимфаденопатия;
— симптомы артрита;
— изменения в общем анализе крови, увеличение СОЭ, лейкоцитоз;
— примесь крови в кале, положительные тесты на скрытую кровь;
— периректальные заболевания;
— семейный анамнез по неспецифическому язвенному колиту, болезни Крона, целиакии, язвенной болезни [3, 9].
Одной из самых частых причин абдоминальной боли являются функциональные заболевания. Согласно современным представлениям о функциональной патологии, Экспертным советом Римского консенсуса предложена новая дефиниция группы функциональных заболеваний — «расстройства взаимодействия головного мозга и ЖКТ». Термин «синдром функциональной абдоминальной боли» было предложено заменить термином «болевой абдоминальный синдром центрального генеза», более корректно отражающим патогенез рассматриваемого состояния [9, 10]. Причины хронической функциональной боли, с которыми чаще всего сталкиваются педиатры, гастроэнтерологи, семейные врачи, следующие: синдром раздраженной кишки, функциональная патология билиарного тракта, функциональная диспепсия. В Римских критериях IV в классификации функциональных гастроинтестинальных расстройств (ФГИР) у детей старшего возраста функциональная абдоминальная боль представлена отдельным разделом — Н2. Функциональная абдоминальная боль: H2а. Функциональная диспепсия; H2b. Синдром раздраженного кишечника (СРК); H2c. Абдоминальная мигрень; H2d. Функциональная абдоминальная боль, органоспецифическая [10]. Cиндром раздраженной кишки, который выявляется у 5–15 % населения, — одна из наиболее частых причин хронической абдоминальной боли. Изменения моторики желудочно-кишечного тракта играют ведущую роль в генезе этого заболевания. Еще одна из причин — функциональные нарушения желчевыводящих путей. В структуре билиарной патологии у детей функциональные расстройства желчного пузыря и сфинктера Одди (СФО) составляют до 85 % [3, 6]. Cогласно Римским критериям IV, билиарную боль принято подразделять на функциональное билиарное пузырное расстройство и функциональное расстройство сфинктера Одди — Е. Расстройство желчного пузыря и СФО: Е1. Билиарная боль; Е1а. Функциональное билиарное пузырное расстройство; Е1b. Функциональное расстройство билиарного СФО. Под рубрикой Е2 — функциональное расстройство панкреатического СФО. Патогенетические механизмы возникновения абдоминальной боли как при синдроме раздраженной кишки, так и при билиарной боли многообразны. При всех видах функциональной боли отмечают нарушение висцеральной моторики и развитие спазмов. Сократительная активность гладких мышц инициируется парасимпатической нервной системой. При этом чаще всего отмечают повышение тонуса сфинктера Одди и снижение сократительной функции желчного пузыря, уменьшение объема фракции выброса. Физиологические основы нарушения моторики, спастических сокращений связаны с транспортом Ca2+ в клетку посредством блокады натриевых каналов. Этот процесс можно представить схематично: активация парасимпатической нервной системы → ацетилхолин связывается с М-холинорецепторами → открытие Na+-каналов → вхождение Na+ в клетку → падение электрического потенциала клеточной мембраны (деполяризация клетки) → открытие кальциевых каналов → поступление Ca2+ в цитоплазму из внеклеточного пространства и внутриклеточных депо → связь Са2+ с кальмодулином, активация киназы легких цепей миозина и его взаимодействие с актином → сокращение мышечного волокна [1, 3].
В клинической практике педиатра, гастроэнтеролога, семейного врача часто встречается сочетание нескольких синдромов у пациентов. Сочетанная патология создает новую клиническую ситуацию, которая требует подбора терапии с исключением полипрагмазии. Лечение рецидивирующих болей в животе направлено на устранение их причины: снятие спазма, нормализацию моторики желудочно-кишечного тракта. С этой целью у детей старшего возраста применяют спазмолитики. По своему механизму действия они делятся на антихолинергические препараты и непосредственные релаксанты гладких мышц. Для коррекции моторных расстройств желудочно-кишечного тракта в курсовой терапии широко применяются препараты, снижающие содержание цитозольного Са2+ в миоцитах. В настоящее время среди различных групп спазмолитиков при лечении функциональных расстройств пищеварительного тракта отдают предпочтение селективным миотропным спазмолитикам. Из них мебеверин является оптимальным по эффективности и безопасности. Мебеверин блокирует быстрые натриевые каналы, расположенные на клеточной мембране миоцита, препятствуя поступлению ионов натрия в клетку. Этот механизм приводит к ослаблению сократительной функции гладкомышечного волокна и способствует устранению спазма, но не вызывает гипотонии. В отличие от антихолинергических препаратов, мебеверин оказывает селективное действие в отношении гладких мышц пищеварительного тракта [11]. Мебеверин обладает двумя эффектами:
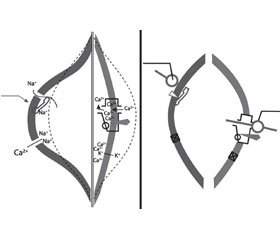
1. Блокирует быстрые натриевые каналы клеточной мембраны миоцита, что нарушает процессы поступления натрия в клетку, замедляет процессы деполяризации и прекращает вход кальция в клетку через медленные каналы. В результате снижаются процессы фосфорилирования миозина и ликвидируется спазм мышечного волокна.
2. Снижает пополнение внутриклеточных кальциевых депо, что приводит лишь к кратковременному выходу ионов калия из клетки и ее гиперполяризации. Этот механизм предупреждает развитие гипотонии мышечной стенки. Препараты данной группы назначаются как для купирования спазма, так и для курсового лечения. В клинической практике заслуживает внимания мебеверина гидрохлорид Спарк® (ПАО «Фармак»), при приеме которого отмечается сохранение нормального тонуса и перистальтики после купирования мышечного спазма (рис. 1). Препарат Спарк® выпускается в капсулах; одна капсула содержит 200 мг мебеверина гидро–хлорида. Согласно инструкции мебеверин (Спарк®) назначается взрослым и детям от 10 лет по 1 капсуле два раза в сутки.
Показания к применению препарата Спарк®:
— симптоматическое лечение абдоминальной боли, спазмов, расстройств кишечника и чувства дискомфорта в области кишечника при синдроме раздраженного кишечника;
— лечение желудочно-кишечных спазмов вторичного генеза (при хронических заболеваниях).
С учетом его фармакологических свойств мебеверин (Спарк®) может применяться в следующих случаях:
— боль при заболеваниях билиарного тракта (функциональные расстройства, холелитиаз, холецистит, холестероз);
— боль при заболеваниях поджелудочной железы — спазм сфинктера Одди, панкреатит;
— боль и спазмы при заболеваниях тонкой кишки (энтерит, синдром раздраженного кишечника — СРК);
— боль и спазмы при болезнях толстой кишки (колит, СРК, запор, мегаколон).
Препарат не оказывает системного действия. Применение мебеверина (Спарк®) патогенетически обосновано для купирования хронической (рецидивирующей) абдоминальной боли у взрослых и детей в возрасте от 10 лет.
Таким образом, абдоминальный болевой синдром — одна из наиболее часто встречающихся проблем в практике педиатра, детского гастроэнтеролога, и это определяет его актуальность. При абдоминальном болевом синдроме в первую очередь необходимо исключить острую хирургическую патологию. Для купирования хронической абдоминальной боли патогенетически обосновано применение миотропных спазмолитиков с избирательным действием на гладкие мышцы пищеварительного тракта. Препарат Спарк® может быть рекомендован для лечения заболеваний, протекающих с абдоминальным болевым синдромом, у взрослых и детей в возрасте от 10 лет.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Яковенко Э.П. Абдоминальный болевой синдром: оптимальный подход к выбору лекарственного препарата / Э.П. Яковенко, Н.А. Агафонова // Сучасна гастроентерологія. — 2009. — № 1 (45). — С. 99-107.
2. Волосовец А.П. Абдоминальная боль у детей: проблемно-ориентированный поход / А.П. Волосовец, С.П. Кривопустов // Современная педиатрия. — 2010. — № 4 (32). — С. 49-57.
3. Chronic abdominal pain in children / American Academy of Pediatrics Subcommittee on Chronic Abdominal Pain; North American Society for Pediatric Gastroenterology Hepatology, and Nutrition // Pediatrics. — 2005. — Vol. 115, № 3. — P. e370-381.
4. Population-based study on the epidemiology of functional gastrointestinal disorders in young children / A. Chogle, C.A. Velasco-Benitez, I.J. Koppen [et al.] // J. Pediatr. — 2016. — Vol. 179. — P. 139-143.e1. — doi: 10.1016/j.jpeds.2016.08.095.
5. Корниенко Е.А. Боли в животе у детей. Дифференциальный диагноз и алгоритмы лечения / Е.А. Корниенко // Русский медицинский журнал. — 2005. — Т. 13, № 18. — С. 1197-1201.
6. Скирда І.Ю. Епідеміологічні особливості хвороб органів травлення в дітей та підлітків в Україні / І.Ю. Скирда, О.П. Петішко, Н.Ю. Завгородня // Гастроентерологія. — 2017. — Т. 51, № 4. — С. 229-236. — doi: 10.22141/2308-2097.51.4.2017.119287.
7. Шутова Е.В. Оптимизация диагностики ранней стадии желчнокаменной болезни у детей / Е.В. Шутова, О.Ю. Белоусова, Н.В. Павленко // Современная педиатрия. — 2015. — № 2 (66). — С. 88-91. — doi: 10.15574/SP.2015.65.88.
8. Урсова Н.И. Тактика педиатра при абдоминальной боли у детей / Н.И. Урсова // Медицинский совет. — 2017. — № 9. — С. 80-84.
9. Reust C.E. Recurrent abdominal pain in children / C.E. Reust, A. Williams // Am. Fam. Physician. — 2018. — Vol. 97, № 12. — P. 785-793.
10. Drossman D.A. Rome IV-Functional GI Disorders: Disorders of Gut-Brain Interaction / D.A. Drossman, W.L. Hasler // Gastroenterology. — 2016. — Vol. 150, № 6. — P. 1257-1261. — doi: 10.1053/j.gastro.2016.03.035.
11. Prevalence of functional gastrointestinal disorders in children and adolescents / M.L. Lewis, O.S. Palsson, W.E. Whitehead, M.A.L. van Tilburg // J. Pediatr. — 2016. — Vol. 177. — P. 39-43.e3. — doi: 10.1016/j.jpeds.2016.04.008. PubMed PMID: 27156185.
12. Препараты мебеверина в лечении функциональных заболеваний органов пищеварения / М.А. Бутов, Е.М. Шурпо, П.С. Кузнецов, С.В. Шелухина // Экспериментальная и клиническая гастроэнтерология. — 2013. — № 5. — С. 36-41.

/143-1.jpg)