Пациенты с АГ, принимавшие небиволол (в средней дозе 7,4 мг/сут), атенолол (в средней дозе 45,2 мг/сут) и метопролол (в средней дозе 57,1 мг/сут) в виде монотерапии, были отобраны из медицинской базы данных пациентов США за период с 2007 по 2014 год. Первые данные о пациентах были включены в данный анализ начиная с января 2008 г. Исходно были идентифицированы препарат и дата начала терапии. Терапевтические группы (три по 27 134 пациента каждая) сопоставлялись с применением парного подхода, основанного на оценке коэффициента склонности к развитию того или иного осложнения, по следующим характеристикам: исходные демографические характеристики, индекс коморбидности Чарлсона, наличие сахарного диабета, ревматологических заболеваний, патологии почек, хронических заболеваний легких, применение антигипертензивных средств и продолжительность предшествующей терапии. Первичной конечной точкой было определение риска госпитализации в связи с развитием различных СС-осложнений (инфаркт миокарда (ИМ), застойная хроническая сердечная недостаточность (зХСН), инсульт, стенокардия). Оценка проводилась с помощью модели пропорциональных рисков (метод регрессии Кокса), скорректированной с учетом вышеперечисленных факторов.
Результаты
У пациентов, принимавших метопролол и атенолол, риск госпитализации вследствие развития вышеперечисленных СС-осложнений был на 68 и 105 % выше, чем у пациентов, принимавших небиволол. У пациентов, принимавших небиволол, риски госпитализации в связи с возникновением отдельных СС-осложнений были значительно ниже, чем у пациентов, принимавших атенолол, за исключением инсульта и зХСН (риск возникновения данных осложнений на фоне терапии небивололом также был ниже, но показатель не достигал статистической достоверности). На фоне терапии небивололом риск развития всех СС-осложнений, за исключением инсульта, также был значительно ниже, чем на фоне терапии метопрололом (рис. 1).
/mir/3-1.jpg)
В связи с тем, что предыдущий анализ не охватывал вопросы комбинированной терапии АГ, в 2018 г. были завершены и представлены в журнале американской коллегии кардиологов результаты нового исследования [2]. Его цель заключалась в сравнительной оценке риска госпитализации в связи с развитием СС-осложнений у пациентов с АГ, находившихся на комбинированной терапии, одним из компонентов которой являлся небиволол, или атенолол, или мето–пролол. Данное исследование было проведено с использованием схемы, аналогичной предыдущей.
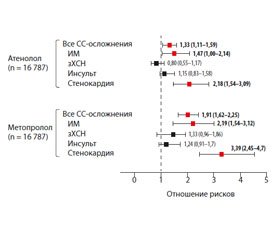
Пациенты с АГ, принимавшие небиволол, атенолол и метопролол в комбинации с другими антигипертензивными препаратами (1 или более дополнительных препаратов), были выбраны из медицинской базы данных пациентов США за период с 2007 по 2014 год. Так же, как и в предыдущем случае, были отобраны данные начиная с января 2008 года. Последующее наблюдение продолжалось ≥ 6 месяцев, до тех пор, пока пациент не прекращал прием данного препарата или не переходил на другой β-блокатор. Терапевтические группы (3 группы по 16 787 пациентов каждая) были сопоставимы: 1) по количеству классов анти–гипертензивных препаратов, применяемых пациентами в периоде последующего наблюдения, и 2) по коэффициенту соответствия (1 : 1) факторов, которые потенциально могут исказить результаты (продолжительность наблюдения, исходные демографические и клинические характеристики). Первичной конечной точкой являлся риск госпитализации в связи с развитием СС-осложнений (ИМ, зХСН, инсульт, стенокардия), который оценивался с помощью модели пропорциональных рисков (метод регрессии Кокса), корригированной с учетом регулярности применения сопутствующих антигипертензивных средств (≥ 75 % времени в течение всего периода наблюдения) и исходных различий пациентов при сопоставлении трех групп.
Результаты
По сравнению с пациентами, принимавшими небиволол, у пациентов, принимавших атенолол и метопролол, риск госпитализации вследствие развития СС-осложнений был выше на 33 и 91 % соответственно (с 95% ДИ), преимущественно за счет снижения частоты госпитализаций в связи с ИМ и стенокардией (рис. 2).
Представленные результаты впервые на основании анализа «жестких» конечных точек определили преимущества терапии АГ, основанной на использовании вазодилатирующих бета-блокаторов.
Если различия эффективности при использовании бета-блокаторов в качестве монотерапии можно объяснить прежде всего определенными различиями фармакологических свойств вазодилатирующих и невазодилатирующих препаратов, то в комбинированной терапии необходимо также учитывать тот факт, что невазодилатирующие бета-блокаторы в сочетании с блокаторами ренин-ангиотензиновой системы имеют недостаточный аддитивный эффект снижения АД [3–5].
Таким образом, впервые было убедительно продемонстрировано, что у пациентов, находящихся на моно- или комбинированной антигипертензивной терапии на основе небиволола, риск госпитализации в связи с развитием СС-осложнений был более низким, чем у пациентов, находящихся на терапии атенололом и метопрололом.
Список литературы
1. Brent Egan, Alan Gradman et al. Cardiovascular outcomes with nebivolol, atenolol and metoprolol in patients with hypertension: a large retrospective propensity score-matched cohort study // Journal of the American College of Cardiology. — 2017. — 69 (11). — 1691.
2. Brent Egan, Jan Basile et al. Cardiovascular outcomes with β-blocker combination treatment in patients with hypertension: a large retrospective cohort study // Journal of the American College of Cardiology. — 2018. — 71 (11). — 1752.
3. Messerli F.H. et al. Hypertension mana–gement 2011: optimal combination therapy // European Heart Journal. — 2011. — 32, 20. — 2499-2506.
4. Mallat S.G., Itani H.S., Tanios B.Y. Current perspectives on combination therapy in the management of hypertension // Integr. Blood Press Control. — 2013. — 6. — 69-78.
5. Tiffany R. et al. Combining Other Antihypertensive Drugs With b-Blockers in Hypertension: A Focus on Safety and Tolerability // Canadian Journal of Cardiology. — 2014. — 30. — S42-S46.

/mir/3-1.jpg)
/mir/4-1.jpg)