Международный неврологический журнал №4 (106), 2019
Вернуться к номеру
Оцінка клінічних показників хворих на симптоматичну судинну епілепсію з хронічними порушеннями мозкового кровообігу
Авторы: Мушегян М.М., Літовченко Т.А., Войтюк А.О.
Харківська медична академія післядипломної освіти, м. Харків, Україна
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
Актуальність. Серед механізмів виникнення епілепсії в осіб старшого віку провідну роль відіграє хронічна ішемія головного мозку, пов’язана з повільно прогресуючою недостатністю його кровопостачання. Значна поширеність цереброваскулярної патології в осіб літнього віку та її наслідків у вигляді судинної епілепсії визначає актуальність вивчення особливостей її патогенезу, клінічного перебігу та ефективності лікування. Метою роботи була порівняльна оцінка клінічних, функціональних і гемодинамічних особливостей перебігу хронічної ішемії головного мозку хворих з епілептичними нападами та без них. Матеріали та методи. Нами проведено ретроспективний і проспективний аналіз історій хвороби 76 хворих із хронічним порушенням мозкового кровообігу, у 38 з яких спостерігалися епілептичні напади (перша група) та в яких нападів не було (друга група). Результати. В обох досліджуваних групах хворих вірогідно частіше спостерігалися друга стадія дисциркуляторної енцефалопатії та другий ступінь гіпертензивної хвороби. У хворих першої групи складні парціальні напади, що генералізувалися, вірогідно частіше спостерігалися у чоловіків, ніж у жінок (8 (47 %) чоловіків і 2 (9,5 %) жінки; χ2 = 5,65; р < 0,05); абсанси зареєстровані в 1 (5,9 %) чоловіка та 5 (23,8 %) жінок; тоніко-клонічні напади вірогідно частіше спостерігалися у чоловіків, ніж у жінок (17 (100 %) чоловіків і 12 (57 %) жінок; χ2 = 9,55; р < 0,05), що вказує на наявність гендерних відмінностей. Аналіз розподілу хворих за типом електроенцефалографії показав, що частота зустрічальності всіх її типів вірогідно не відрізняється, за винятком п’ятого типу, якій вірогідно частіше трапляється у хворих на епілепсію. Висновки. Встановлено, що вогнищеві зміни головного мозку вірогідно (р < 0,05) підвищують ризик виникнення епілепсії у 4,3 раза, наявність пароксизмальної активності — у 26,9 раза, дисфункції серединних структур — у 6,4 раза.
Актуальность. Среди механизмов возникновения эпилепсии у лиц старшего возраста ведущую роль играет хроническая ишемия головного мозга, связанная с медленно прогрессирующей недостаточностью его кровоснабжения. Значительная распространенность цереброваскулярной патологии у лиц пожилого возраста и ее последствий в виде сосудистой эпилепсии определяет актуальность изучения особенностей ее патогенеза, клинического течения и эффективности лечения. Целью исследования была сравнительная оценка клинических, функциональных и гемодинамических особенностей течения хронической ишемии головного мозга больных с эпилептическими припадками и без них. Материалы и методы. Нами проведен ретроспективный и проспективный анализ историй болезни 76 пациентов с хроническим нарушением мозгового кровообращения, у 38 из которых наблюдались эпилептические припадки (первая группа) и у которых припадков не было (вторая группа). Результаты. В обеих исследуемых группах у пациентов достоверно чаще наблюдались вторая стадия дисциркуляторной энцефалопатии и гипертензивная болезнь второй степени. У больных первой группы сложные парциальные и генерализованные припадки достоверно чаще наблюдались у мужчин (8 (47 %) мужчин и 2 (9,5 %) женщины; χ2 = 5,65; р < 0,05); абсансы зарегистрированы у 1 (5,9 %) мужчины и 5 (23,8 %) женщин; тонико-клонические припадки достоверно чаще наблюдались у мужчин (17 (100 %) мужчин и 12 (57 %) женщин; χ2 = 9,55; р < 0,05), что указывает на наличие достоверных гендерных различий. Анализ распределения больных по типу электроэнцефалографии показал, что частота встречаемости всех ее типов достоверно не отличается, за исключением пятого типа, который достоверно чаще встречался у больных эпилепсией. Выводы. Установлено, что очаговые изменения головного мозга достоверно (р < 0,05) повышают риск возникновения эпилепсии в 4,3 раза, наличие пароксизмальной активности — в 26,9 раза, дисфункции срединных структур — в 6,4 раза.
Background. Among the mechanisms of epilepsy in older persons, the leading role belongs to chronic cerebral ischemia associated with slowly progressive insufficiency of its blood supply. Significant prevalence of cerebrovascular pathology in the elderly and its consequences in the form of vascular epilepsy determine the relevance of the study of its pathogenesis, clinical course and effectiveness of treatment. We performeda comparative assessment of clinical, functional and hemodynamic features of the course of chronic cerebral ischemia in patients with and without epileptic seizures. Materials and methods. A retrospective and prospective analysis of the case histories of 76 patients with chronic cerebrovascular disorders was carried out; 38 of them had epileptic seizures (the first group), the second group involved patients with no seizures. Results. In both groups of patients, the second stage of dyscirculatory encephalopathy and stage 2 hypertension were significantly more frequently observed. In patients of the first group, complex partial generalized seizures were significantly more often observed in men (8 (47 %) and 2 (9.5 %) women; χ2 = 5.65; p < 0.05); absences accompanied consciousness were registered in one (5.9 %) men and 5 (23.8 %) women; tonic-clonic seizures were significantly more often observed in men (17 (100 %) men and 12 (57 %) women; χ2 = 9.55; p < 0.05), that indicates significant gender differences. Analysis of the distribution of patients by EEG type showed that the frequency of occurrence of all its types did not differ significantly, except for the fifth type, which was significantly more common in patients with epilepsy. Conclusions. It was found that focal changes in the brain significantly (p < 0.05) increase the risk of epilepsy by 4.3 times, the presence of paroxysmal activity by 26.9 times, dysfunction of median structures by 6.4 times.
епілепсія; хронічні порушення мозкового кровообігу; електроенцефалографія; допплерографічне дослідження при епілепсії
эпилепсия; хронические нарушения мозгового кровообращения; электроэнцефалография; допплерографическое исследование при эпилепсии
epilepsy; chronic disorders of cerebral circulation; electroencephalography; doppler ultrasound examination in epilepsy
Стаття є фрагментом планової науково–дослідної роботи кафедри неврології та дитячої неврології Харківської медичної академії післядипломної освіти.
Вступ
Епілепсія — одне з найбільш поширених захворювань нервової системи, що займає третє місце за частотою після деменції та інсультів серед неврологічних проблем пацієнтів старшого віку. Серед механізмів виникнення епілепсії в осіб старшого віку провідну роль відіграє хронічна ішемія головного мозку (ГМ), яка визначається як повільно прогресуюча недостатність кровопостачання, що викликає дифузні зміни у мозку та порушення його функцій. Під симптоматичною епілепсією передбачається встановлений етіологічний фактор. До судинної епілепсії відносять епілептичні напади, що виникають при порушенні кровообігу як в артеріальній частини судинного русла, так і при венозній патології. Частота епілепсії, що виникла внаслідок судинної патології ГМ, становить від 5 до 35 % усіх випадків епілепсії, за іншими дослідженнями — до 50–64 % [1, 16, 17].
Таким чином, судинні захворювання головного мозку часто асоціюються з виникненням епілептичних нападів [1, 5, 14, 18, 22].
Клінічно хронічна ішемія головного мозку діагностується як дисциркуляторна енцефалопатія (ДЕП) та пов’язана з багатовогнищевим або дифузним ураженням головного мозку, що супроводжується комплексом неврологічних і нейропсихологічних розладів [3, 10, 28]. В основі ДЕП лежить ураження дрібних судин мозку, що має назву «церебральна мікроангіопатія» [7, 9, 13].
На сьогодні діагноз дисциркуляторної енцефалопатії, або хронічної ішемії головного мозку, залишається одним із найбільш поширених. Епілептичні напади, що виникають у літніх хворих з ДЕП, погіршують якість життя, викликають зниження когнітивних функцій та потребують відповідної терапії [2, 11, 28].
Таким чином, значна поширеність цереброваскулярної патології в осіб літнього віку та її наслідків у вигляді судинної епілепсії свідчить про необхідність вивчення особливостей її патогенезу, клінічного перебігу та ефективності лікування. Уточнення механізмів виникнення епілепсії на тлі порушень мозкового кровообігу дозволить розробити методи та моделі прогнозування появи епілептичних нападів і дієвої профілактики.
Мета роботи: порівняльна оцінка клінічних, функціональних і гемодинамічних особливостей перебігу хронічної ішемії головного мозку хворих з епілептичними нападами та без них.
Матеріали та методи
Був проведений ретроспективний і проспективний аналіз історій хвороби 76 хворих із хронічним порушенням мозкового кровообігу, які знаходилися на лікування у відділенні судинної патології головного мозку Харківcької клінічної лікарні № 1 на залізничному транспорті ПАТ «Укрзалізниця» (2012–2017 рр.). Усі хворі були розподілені на дві групи. До першої групи віднесено 38 хворих (17 чоловіків і 21 жінка), у яких хронічне порушення мозкового кровообігу супроводжувалося епілептичними нападами. До другої групи віднесено також 38 хворих (18 чоловіків і 20 жінок) із хронічним порушенням мозкового кровообігу, у яких епілептичних нападів не було.
Усі хворі були обстежені відповідно до локального протоколу лікування хворих з порушеннями мозкового кровообігу. Обстеження включало збір анамнезу життя та захворювання, визначення стадії ДЕП та ступеня гіпертензивної хвороби (ГХ), наявності супутньої кардіальної патології та цукрового діабету. Усім хворим виконані клінічні та біохімічні аналізи з визначенням ліпідного спектра. За допомогою комп’ютерної томографії та магнітно–резонансної томографії визначалася наявність органічних ушкоджень мозку у вигляді вогнищ різного розміру, помірно атрофічних процесів, що характерні для ДЕП. З функціональних методів усім хворим виконувалися ультразвукове дослідження та електроенцефалографія (ЕЕГ). Тип епілептичних нападів визначався за класифікацією ILAE 1989 р. [13, 17–19, 24].
Оброблення результатів досліджень проведено з використанням методів дескриптивної статистики, непараметричних критеріїв порівняння сукупностей (Манна — Уїтні та χ2) та методу оцінки відмінностей між частотами появи ознаки [6, 8]. При використанні цього методу розраховуються частоти появи ознаки, які можуть бути виражені також у відсотках. Частоти статистично обробляються з розрахунком середньої квадратичної похибки.
Результати та обговорення
Розподіл хворих досліджуваних груп за статтю та віком наведено у табл. 1.
За даними табл. 1 можна відмітити, що у першій групі більшість (71 %) чоловіків знаходиться у віковій групі до 60 років, а у другій групі — лише 39 %. У другій групі вірогідно (χ2 = 6,64; р < 0,05) більше жінок віком старше від 60 років, ніж у першій групі.
Медіана (Ме) віку чоловіків першої групи становить 55,5 року, а квартилі (48; 60), другої групи — 64,5 (60; 69) року відповідно. У жінок першої групи Ме становить 59 (57; 72) років, другої групи — 68 (63; 72) років. Одержані дані вказують, що найменший вік серед хворих досліджуваних груп спостерігається у чоловіків з епілепсією, що може бути пояснено більшою кількістю факторів ризику, а також гендерними відмінностями у гормональному статусі чоловіків порівняно з жінками.
Діагноз «епілепсія» було встановлено хворим першої групи після реєстрації в них епілептичних проявів у вигляді нападів. Так, складні парціальні напади, що генералізувалися, вірогідно частіше спостерігалися у чоловіків, ніж у жінок (8 (47 %) чоловіків і 2 (9,5 %) жінки; χ2 = 5,65; р < 0,05). Абсанси зареєстровані в 1 (5,9 %) чоловіка та 5 (23,8 %) жінок; тоніко–клонічні напади вірогідно частіше спостерігалися у чоловіків, ніж у жінок (17 (100 %) чоловіків і 12 (57 %) жінок; χ2 = 9,55; р < 0,05). Таким чином, існують певні гендерні відмінності у типі епілептичних нападів у хворих першої групи.
Окрім того, у хворих спостерігалися такі види нападів: з вегетовісцеральними проявами, соматосенсорні, слухові, дисмнестичні, афективні, з порушенням мислення, атонічні (астатичні). Кожен із перелічених видів нападів спостерігався по 1 (2,6 %) хворому першої групи, усього у 8 (38 %) хворих.
Усім хворим діагноз «епілепсія» було підтверджено за результатами проведення ЕЕГ (табл. 2) [21–27, 29]. Розподіл хворих досліджуваних груп відповідно до типу ЕЕГ за О.Г. Жирмунською [4] наведено у табл. 2.
За сучасними уявленнями, перший тип ЕЕГ (упорядкований), який спостерігався у 21–29 % хворих досліджуваних груп, відноситься до норми або припустимого варіанта норми. Другий тип ЕЕГ (моноритмічний або гіперсинхронний) траплявся у 8–13 % випадків. Цей тип класифікується як помірно порушений при малій або середній амплітуді коливань, при великих амплітудах — як значно порушений. Третій тип ЕЕГ (десинхронний) також траплявся в досліджуваних групах достатньо рідко (5–13 % хворих відповідно). Залежно від амплітуд коливань цей тип відноситься до помірно порушеного. Найбільш часто у досліджуваних групах спостерігався четвертий тип ЕЕГ (неупорядкований, з переважанням альфа–активності), який був зареєстрований у 39 % хворих першої групи та 50 % — другої. Залежно від ступеня дезорганізації альфа–активності та ступеня вираженості патологічних компонентів зміни оцінюються як помірно або значно порушені. П’ятий тип ЕЕГ (неупорядкований, з переважанням тета– та дельта–активності) був лише у 21 % хворих першої групи. Цей тип ЕЕГ визначається як грубо порушений.
Аналіз розподілу хворих за типом ЕЕГ (табл. 2) показав, що частота зустрічальності всіх її типів у досліджуваних групах вірогідно не відрізняється. Виключенням є найбільш тяжкий п’ятий тип ЕЕГ, якій вірогідно частіше трапляється у перший групі, де у хворих діагностовано епілепсію.
Окрім визначення типу ЕЕГ у всіх хворих були про–аналізовані наявні зміни біоелектричної активності мозку (табл. 3). Встановлено, що дифузні зміни біоелектричної активності мозку спостерігалися в обох групах практично в усіх хворих. За іншими типами змін групи вірогідно відрізняються. Окрім того були розраховані ризики виникнення епілепсії за наявності певних змін біоелектричної активності мозку. Так, вогнищеві зміни вірогідно (р < 0,05) підвищують ризик виникнення епілепсії у 4,3 раза, наявність пароксизмальної активності — у 26,9 раза, дисфункції серединних структур — у 6,4 раза.
Нами було проведено дослідження тривалості захворювання на епілепсію у чоловіків і жінок першої групи (табл. 4). Порівняння отриманих даних дозволило встановити, що тривалість захворювання на епілепсію у чоловіків вірогідно частіше становить від 0 до 5 років, ніж більший термін (χ2 =5,76; р < 0,05). У групі жінок вірогідних відмінностей за цим показником не виявлено.
Аналіз даних, наведених у табл. 4, не виявив вірогідних відмінностей між чоловіками та жінками за термінами захворювання на епілепсію.
Аналіз розподілу хворих залежно від стадії ДЕП (табл. 5) показав, що в обох групах як чоловіків, так і жінок вірогідно частіше спостерігається друга стадія захворювання.
Суттєву роль у виникненні ДЕП відіграє підвищення артеріального тиску, що призводить до порушень кровообігу, особливо у дрібних судинах мозку, та посилює прояви ішемії. У табл. 6 поданий розподіл хворих досліджуваних груп за ступенем ГХ. За наведеними даними можна зазначити, що в обох досліджуваних групах вірогідно частіше спостерігається другий ступінь ГХ. Окрім того виявлено, що в групі хворих з епілепсією ГХ першого ступіня вірогідно частіше трапляється у чоловіків (29 %), ніж у жінок (4,8 %). Також виявлено, що другий ступень ГХ частіше спостерігається у чоловіків другої групи порівняно з першою.
У 5 (24 %) жінок першої групи в анамнезі захворювання був ішемічний інсульт, у чоловіків цієї групи інсультів не було. У другій групі інсульти були у 3 (17 %) чоловіків та 3 (15 %) жінок. За частотою зустрічальності інсультів досліджувані групи вірогідно не відрізняються.
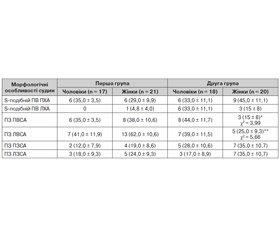
Певний внесок у перебіг захворювання роблять морфологічні особливості будови екстракраніальних судин, оскільки їх вигини або звивистість можуть суттєво погіршувати кровообіг мозку, що за наявності ще стенозів артерій викликають значну ішемію. Розподіл хворих досліджуваних груп за морфологічними особливостями екстракраніальних судин наведено у табл. 7, розподіл хворих з урахуванням статі — у табл. 8.
Статистична обробка результатів з використанням непараметричного критерію χ2 не виявила вірогідних відмінностей у частоті зустрічальності більшості морфологічної патології екстракраніальних судин між досліджуваними групами, окрім S–подібного патологічного вигину лівої хребетної артерії (ЛХА) у хворих другої групи, що вірогідно зустрічається частіше.
За даними табл. 8 можна відмітити, що патологічна звивистість лівої внутрішньої сонної артерії вірогідно частіше траплялася у жінок першої групи, ніж другої, а звивистість правої внутрішньої сонної артерії — у чоловіків другої групи порівняно з жінками тієї ж групи. Інших вірогідних відмінностей у морфології екстракраніальних судин між досліджуваними гендерними групами за наявності епілепсії та без неї виявлено не було.
До морфологічних особливостей екстракраніальних судин можна віднести ступінь їх стенозу [10].
Серед усіх хворих, які увійшли у досліджувані групи, був лише один, який мав стеноз більше 70 %. У всіх інших хворих стенози артерій не перевищували 50 %, причому у переважної більшості вона становили 20–40 %.
Висновки
1. Порівняння хворих досліджуваних груп за віком показало, що у першій групі більшість (71 %) чоловіків знаходилися у віковій групі до 60 років (Ме = 55,5), а у другій групі — лише 39 % (Ме = 64,5). У другій групі вірогідно (χ2 = 6,64; р < 0,05) більше жінок віком старше від 60 років (Ме = 68,0), ніж у першій групі (Ме = 59,0).
2. Встановлено, що тривалість захворювання на епілепсію у чоловіків досліджуваної групи вірогідно частіше становить від 0 до 5 років, ніж більший термін (χ2 = 5,76; р < 0,05). У групі жінок вірогідних відмінностей за строком захворювання не виявлено.
3. Встановлено, що в обох групах як чоловіків, так і жінок вірогідно частіше спостерігалися друга стадія ДЕП та другий ступінь ГХ.
4. Аналіз типів епілептичних нападів у хворих першої групи показав, що складні парціальні напади, що генералізувалися, вірогідно частіше спостерігалися у чоловіків, ніж у жінок (8 (47 %) чоловіків і 2 (9,5 %) жінки; χ2 = 5,65; р < 0,05); абсанси зареєстровані в 1 (5,9 %) чоловіка та 5 (23,8 %) жінок; тоніко–клонічні напади вірогідно частіше спостерігалися у чоловіків, ніж у жінок (17 (100 %) чоловіків і 12 (57 %) жінок; χ2 = 9,55; р < 0,05), що вказує на наявність гендерних відмінностей.
5. Аналіз розподілу хворих за типом ЕЕГ показав, що частота зустрічальності всіх її типів у досліджуваних групах вірогідно не відрізняється. Виключенням є найбільш тяжкий п’ятий тип ЕЕГ, який вірогідно частіше трапляється у хворих на епілепсію.
6. Дифузні зміни біоелектричної активності мозку спостерігалися в обох групах практично в усіх хворих, за іншими типами змін групи вірогідно відрізняються. Встановлено, що вогнищеві зміни вірогідно (р < 0,05) підвищують ризик виникнення епілепсії у 4,3 раза, наявність пароксизмальної активності — у 26,9 раза, дисфункції серединних структур — у 6,4 раза.
7. Дослідження морфологічних особливостей екстракраніальних судин не виявило вірогідних відмінностей більшості з них між досліджуваними групами, окрім вірогідно більш часто спостереженого S–подібного патологічного вигину ЛХА у хворих другої групи. Стенози судин у хворих обох досліджуваних груп були у межах 20–40 %.
Перспективою подальших досліджень є оцінка клінічних показників хворих з епілепсією, що виникла внаслідок гострого порушення мозкового кровообігу ішемічного характеру.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Гехт А.Б. Эпилепсия у пожилых. Журнал неврологии и психиатрии. 2005. № 11. С. 66–67.
2. Головач І.Ю. Дисциркуляторна енцефалопатія: деякі патогенетичні, клінічні та лікувальні аспекти. Ліки України. 2011. № 4(150). С. 60–67.
3. Евтушенко С.К. Дисциркуляторная энцефалопатия как анахронизм отечественной неврологии. Международный неврологический журнал. 2010. № 6. С. 181–187.
4. Жирмунская Е.А., Лосев В.С. Система описания и классификация ЭЭГ человека. Москва: Наука, 1984. 80 с.
5. Карлов В.А. Эпилепсия у детей и взрослых женщин и мужчин. Москва: Медицина, 2010. 720 с.
6. Лакин Г.Ф. Биометрия. Москва: Высшая школа, 1990. 352 с.
7. Левин О.С. Дисциркуляторная энцефалопатия: анахронизм или клиническая реальность. Современная терапия в психиатрии и неврологии. 2012. № 3. С. 40–45.
8. Минцер О.П. Методы обработки медицинской информации. Киев: Вища школа, 1992. 270 с.
9. Морозова О.Г. Хронические цереброваскулярные заболевания: современные принципы диагностики и лечения. Здоров’я України. 2013. № 3(26). С. 2–3.
10. Мурашко Н.К., Сулік Р.В. Хронічне порушення мозкового кровообігу в вертебробазилярній системі: клініко–діагностичні і лікувально–профілактичні алгоритми. Мистецтво лікування. 2013. № 4. С. 3–9.
11. Парфенов В.А. Дисциркуляторная энцефалопатия и сосудистые когнитивные расстройства. Москва: ИМА–ПРЕСС, 2017. 128 с.
12. Рекомендації Європейського товариства кардіологів з діагностики та лікування захворювань периферичних артерій. Серце і судини. 2011. № 4. С. 19–35.
13. Сікорська Т.А. Функціональний стан церебральної гемодинаміки у хворих з гіпертонічною хворобою в поєднанні з хронічною ішемією мозку. Практична ангіологія. 2011. № 1(40). С. 44–47.
14. Хасанова Д.Р., Данилова Т.В. Эпилепсия при острой и хронической церебральной ишемии. Наука и здравоохранение. 2016. № 2. С. 70–83.
15. Beghi E., Carpio A., Forsgren L., Hesdorffer D.C., Malmgren K., Sander J.W., Tomson T., Hauser W.A. Recommendation for a definition of acute symptomatic seizure. Epilepsia. 2010. 51(4). Р. 671–675.
16. Beleza P. Acute symptomatic seizures: a clinically oriented review. Neurologist. 2012. 18(3). Р. 109–190.
17. Conrad J., Pawlowski M., Dogan M., Kovac S., Ritter M.A., Evers S. Seizures after cerebrovascular events: risk factors and clinical features. Seizure. 2013. 22(4). Р. 275–82.
18. Evangelista O. Review of cardiovascular risk factors in women Gend. Med. 2011. Vol. 17, № 1. P. 17–36.
19. Fisher R.S., Acevedo C., Arzimanoglou A., Bogacz A., Cross J.H., Elger C.E., Engel Jr J., Forsgren L., French J.A., Glynn M. et al. ILAE official report: a practical clinical definition of epilepsy. Epilepsia. 2014. 55(4). Р. 475–482.
20. Fisher R.S., van Emde Boas W., Blume W., Elger C., Genton P. et al. (2005).Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE).
21. Fisher R.S., Cross J.H., D’Souza C., French J.A., Haut S.R. et al. ILAE classification of the epilepsies: position paper of the ILAE Commission for Classification and Terminology. Epilepsia. 2017. 58(4). Р. 512–521.
22. Gibson L.M., Allan S.M., Parkes L.M., Emsley H.C. Occult cerebrovascular disease and late–onset epilepsy: could loss of neurovascular unit integrity by a viablemodel? Cardiovasc. Psychiatry Neurol. 2011. 130406. http://dx.doi.org/10.1155/2011/13040621461380.
23. Gaspard N., Manganas L., Rampal N., Petroff O.A., Hirsch L.J. Similarity of lateralized rhythmic delta activity to periodic lateralized epileptiform discharges in critically ill patients. JAMA Neurol. 2013. 70. Р. 1288–1295.
24. Hirsch L.J., LaRoche S.M., Gaspard N., Gerard E., Svoronos A., Herman S.T., Mani R., Arif H., Jette N., Minazad Y., Kerrigan J.F., Vespa P., Hantus S., Claassen J., Young G.B., So E., Kaplan P.W., Nuwer M.R., Fountain N.B., Drislane F.W. Americanclinical neurophysiology society’s standardized critical care EEG terminology: 2012 version. J. Clin. Neurophysiol. 2013. 30. Р. 1–27.
25. Hesdorffer D.C., Benn E.K., Cascino G.D., Hauser W.A. Is a first acute symptomatic seizure epilepsy? Mortality and risk for recurrent seizure. Epilepsia. 2009. 50(5). Р. 1102–1108.
26. Nair P.P., Kalita J., Misra U.K. Status epilepticus: why, what, and how. J. Postgrad. Med. 2011. 57(3). Р. 242–252.
27. Shafi M.M., Westover M.B., Cole A.J., Kilbride R.D., Hoch D.B., Cash S.S. Absence of early epileptiform abnormalities predicts lack of seizures on continuous EEG. Neurology. 2012. 79. Р. 1796–1801.
28. Sloten T.T., Protogerou A.D., Henry R.M. et al. Association between arterial stiffness, cerebral small vessel disease and cognitive impairment: A systematic review and meta–analysis. Neurosci Biobehav. Rev. 2015 Jun. 53. 12130. doi: 10.1016/j.neubiorev.2015.03.011. Epub 2015 Mar 28.
29. Westover M.B., Shafi M.M., Bianchi M.T., Moura L.M., O’Rourke D., Rosenthal E.S., Chu C.J., Donovan S., Hoch D.B., Kilbride R.D., Cole A.J., Cash S.S. The probability of seizures during EEG monitoring in critically ill adults. Clin. Neurophysiol. 2015. 126. Р. 463–471.

/27-1.jpg)
/28-1.jpg)
/29-1.jpg)
/29-2.jpg)
/30-1.jpg)