Международный неврологический журнал Том 16, №5, 2020
Вернуться к номеру
Клінічні й субклінічні форми епілепсії у пацієнтів після вентрикулоперитонеального шунтування
Авторы: Малець М.В., Чомоляк Ю.Ю.
Ужгородський національний університет, м. Ужгород, Україна
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
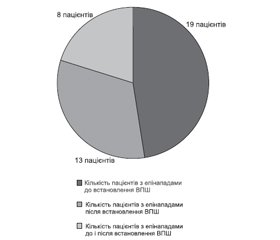
Актуальність. Гідроцефалія є частим захворюванням у дітей, особливо віком до 1 року. Епілептичні напади спостерігаються у пацієнтів з гідроцефалією у 3 рази частіше, ніж у звичайній популяції. Значна кількість пацієнтів з гідроцефалією потребує хірургічного лікування з імплантацією лікворошунтуючої системи. Клінічні та субклінічні форми епілепсії у дітей з гідроцефалією недостатньо вивчені та потребують ретельного обстеження. Метою нашого дослідження було проаналізувати частоту виникнення субклінічних і клінічних форм епілепсії у пацієнтів з гідроцефалією після вентрикулоперитонеального шунтування. Матеріали та методи. Ми провели аналіз даних пацієнтів з гідроцефалією, які надійшли в обласну дитячу лікарню з 2015 по 2019 рік. Ретроспективно зібрано епікризи 80 пацієнтів з шунтованою гідроцефалією на базі Закарпатської обласної дитячої лікарні, проведено відео-ЕЕГ-моніторинг дітей з шунтованою гідроцефалією за міжнародною системою 10–20 у стані спокою протягом 30 хвилин. Проведено тривалий відео-ЕЕГ-моніторинг дітей із шунтованою гідроцефалією під час сну, які мали інтеріктальні епілептиформні зміни на електроенцефалографії. Результати. За нашими даними, клінічні форми епілепсії після вентрикулоперитонеального шунтування виникали у 31 пацієнта (39,2 %). У більшості випадків (71 %) вогнище епілептиформної активності локалізується над гемісферою, де знаходиться лікворошунтуюча система, що пов’язує розвиток епілептичних нападів із подразнювальною дією шунта. Субклінічні форми епілепсії у дітей після вентрикулоперитонеального шунтування траплялися значно рідше, ніж клінічні. Протягом 2 років спостережень за пацієнтами виявлено безсудомний електричний статус сну у 6 пацієнтів (7,5 %). Висновки. Діагностика вказаних форм епілепсії можлива тільки шляхом проведення тривалого відео-ЕЕГ-моніторингу в стані активності та під час сну, а самі форми потребують подальшого ретельного вивчення.
Актуальность. Гидроцефалия является частым заболеванием у детей, особенно в возрасте до 1 года. Эпилептические припадки наблюдаются у пациентов с гидроцефалией в 3 раза чаще, чем в обычной популяции. Значительное количество пациентов с гидроцефалией нуждаются в хирургическом лечении с имплантацией ликворошунтирующей системы. Клинические и субклинические формы эпилепсии у детей с гидроцефалией недостаточно изучены и требуют тщательного обследования. Целью нашего исследования было проанализировать частоту возникновения субклинических и клинических форм эпилепсии у пациентов с гидроцефалией после вентрикулоперитонеального шунтирования. Материалы и методы. Мы провели анализ данных пациентов с гидроцефалией, поступивших в областную детскую больницу с 2015 по 2019 год. Ретроспективно собраны эпикризы 80 пациентов с шунтируемой гидроцефалией на базе Закарпатской областной детской больницы, проведен видео-ЭЭГ-мониторинг детей с шунтируемой гидроцефалией по международной системе 10–20 в состоянии покоя в течение 30 минут. Проведен длительный видео-ЭЭГ-мониторинг детей с шунтируемой гидроцефалией во время сна, которые имели интериктальные эпилептиформные изменения на ЭЭГ. Результаты. По нашим данным, клинические формы эпилепсии после вентрикулоперитонеального шунтирования наблюдались у 31 пациента (39,2 %). В большинстве случаев (71 %) очаг эпилептиформной активности локализуется над гемисферой, где находится ликворошунтирующая система, связывающая развитие эпилептических припадков с раздражающим действием шунта. Субклинические формы эпилепсии у детей после вентрикулоперитонеального шунтирования происходили значительно реже, чем клинические. В течение 2 лет наблюдений за пациентами обнаружен бессудорожный электрический статус сна у 6 пациентов (7,5 %). Выводы. Диагностика указанных форм эпилепсии возможна только путем проведения длительного видео-ЭЭГ-мониторинга в состоянии активности и во время сна, а сами формы требуют дальнейшего тщательного изучения.
Background. Hydrocephalus is common condition in children, particularly under one year old. Epileptic attacks occurr in hydrocephalus patients three time more often compared to general population. Majority of hydrocephalus patients requires surgical treatment with cerebrospinal fluid shunt surgery. Clinical and subclinical epileptic forms in children with hydrocephalus are under-investigated and require thorough examination. The purpose of our study was to analyze the incidence of clinical and subclinical forms of epilepsy in hydrocephalus patients after ventriculo-peritoneal bypass surgery. Materials and methods. We have analyzed the data of patients with hydrocephalus admitted to the Regional Children’s Hospital in 2015–2019. The case histories of 80 patients with shunted hydrocephalus were retrospectively collected based on the Transcarpathia Regional Children’s Hospital, the video EEG monitoring was performed to the children with shunted hydrocephalus according to the international system 10–20 at rest within 30 minutes. The children with shunted hydrocephalus experienced interictal epileptiform changes on EEG were performed continuous video EEG monitoring while sleeping. Results. Our data demonstrated clinical forms of epilepsy following ventriculo-peritoneal bypass surgery in 31 patients (39.2 %). The most patients (71 %) experienced the focus of epiletiform activity above the hemisphere with cerebrospinal fluid shunt system that links the development of epileptic seizures with irritant effect of the shunt. Subclinical epileptic forms in children following the ventriculo-peritoneal bypass surgery are significantly more rare compared to the clinical. The follow-up within two years revealed concealed electric status of sleep in 6 patients (7.5 %). Conclusions. The diagnosis of the epilepsy forms mentioned above is possible only using video EEG monitoring while activity and sleeping, and the forms require further accuracy investigation.
лікворошунтуюча система; гідроцефалія; епілепсія; субклінічна епілепсія
ликворошунтирующая система; гидроцефалия; эпилепсия; субклиническая эпилепсия
cerebrospinal fluid shunt system; hydrocephalus; epilepsy; subclinical epilepsy
Вступ
Матеріали та методи
Результати та обговорення
/37.jpg)
Висновки
1. Tully H.M., Kukull W.A., Mueller B.A. Clinical and Surgical Factors Associated With Increased Epilepsy Risk in Children With Hydrocephalus. Pediatr. Neurol. 2016 Jun. 59. 18-22. doi: 10.1016/j.pediatrneurol.2016.02.011. Epub 2016 Mar 3.
2. Sato O., Yamguchi T., Kittaka M., Toyama H. Hydrocephalus and epilepsy. Childs Nerv. Syst. 2001 Jan. 17(1–2). 76-86.
3. Nishiyama I., Pooh K.H., Nakagawa Y. Clinical and electroencephalographic analysis of epilepsy in children with hydrocephalus. No To Hattatsu. 2006 Sep. 38(5). 353-8.
4. Piatt J.H. Jr, Carlson C.V. Hydrocephalus and epilepsy: an actuarial analysis. Neurosurgery. 1996 Oct. 39(4). 722-7.
5. Орлов Ю.А., Маловичко І.А., Марущенко Л.Л. Віддалені результати хірургічного лікування гідроцефалії критичного ступеня у дітей перших років життя. Міжнародний неврологічний журнал. 2011. 8(46).
6. Галич С.Р., Щурко Д.М., Щурко М.І. Епідеміологія вроджених вад розвитку плода в Одеському регіоні. 2013. Т. 16. № 2.
7. Tully H.M., Dobyns W.B. Infantile hydrocephalus: a review of epidemiology, classification and causes. Eur. J. Med. Genet. 2014. 57(8). 359-368. doi: 10.1016/j.ejmg.2014.06.002 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4334358/).
8. Munch T.N. et al. Familial aggregation of congenital hydrocephalus in a nationwide cohort. Brain. 2012. 135(Pt. 8). 2409-15 [PubMed] [Google Scholar].
9. Rekate H.L. The definition and classification of hydrocephalus: a personal recommendation to stimulate debate. Cerebrospinal Fluid Res. 2008. 5. 2 [PMC free article] [PubMed] [Google Scholar].
10. Robert S. Fisher, J. Helen Cross et al. ILAE Position Paper 10. Operational classification of seizure types by the International League Against Epilepsy: Position Paper of the ILAE Commission for Classification and Terminology. First published: 08 March 2017. https://doi.org/10.1111/epi.13670.
11. Charles L. Yeager, John S. Guerrant. Subclinical epileptic seizures — Impairment of Motor Performance and Derivative Difficulties. Calif. Med. 1957 Apr. 86(4). 110-117. PMCID: PMC1511881.
12. Charles L. Yeager, John S. Guerrant. Subclinical epileptic seizures — Impairment of Motor Performance and Derivative Difficulties. Calif. Med. 1957 Apr. 86(4). 242-247. PMCID: PMC1511881.