Необхідно відзначити, що епілептичний напад є обов’язковим і основним симптомом епілепсії. Міжнародна протиепілептична ліга й Міжнародне бюро з епілепсії (ILAE, IBE, 2005) визначають епілептичний напад як транзиторну появу патологічних феноменів, ознак або симптомів унаслідок патологічної надмірної або синхронізованої активності нейронів головного мозку [1].
Для постановки діагнозу епілепсії і, відповідно, прийняття рішення про початок лікування хворого з епілептичними нападами потрібен розвиток у хворого неспровокованого «спонтанного» епілептичного нападу. При цьому нерідко важко встановити, наскільки напади у хворого є неспровокованими. Особливо складно це зробити при дебюті симптоматичної епілепсії, коли епілептичний напад нерідко приймають за симптом того чи іншого церебрального процесу при переконаності клініциста в тому, що лікування цього церебрального процесу приводить до нівелювання, зникнення епілептичних нападів. У результаті маємо пізній початок терапії, розвиток епілептичного статусу, поганий ефект від застосовуваної терапії. Зворотною стороною медалі нерідко є необґрунтовано тривале призначення протиепілептичних препаратів (ПЕП) після розвитку симптоматичного нападу в гострому періоді церебрального процесу і встановлення на все життя діагнозу епілепсії. При цьому необхідно зазначити, що застосування ПЕП, особливо в ін’єкційних формах, при розвитку гострого симптоматичного епілептичного нападу (але не симптоматичної епілепсії) в більшості випадків показане, але цю терапію не слід розглядати як початок тривалого безперервного лікування епілепсії [1, 2].
Питання про те, чи є епілептичний напад спровокованим, чи ні, зазвичай є досить складним у клінічній практиці. Це пов’язано з тим, що пацієнти в більшості клінічних випадків відзначають зв’язок нападу з тією або іншою подією або захворюванням. Необхідно відзначити, що клініцисти нерідко підтримують цю лінію, і розвиток нападу пояснюється тими чи іншими причинами, а діагноз «епілептичний синдром» виставляється хворим не в разі епілептичного нападу при розвитку гострого церебрального процесу, а прив’язується до тієї чи іншої нозологічної форми, нерідко будучи єдиним клінічно значущим її синдромом.
Епілептичний напад можна вважати спровокованим, якщо він має чіткий причинно-наслідковий зв’язок з подією, яка реально може викликати епілептичний напад, або з нозологічною формою, яка в гострому періоді (тобто в момент розвитку) може викликати епілептичний напад. Необхідно пам’ятати, що спровоковані епілептичні напади, що виникли вперше, найчастіше бувають білатеральними тоніко-клонічними, без фокального початку або з ним (первинно- або вторинно-генералізовані тоніко-клонічні напади за старою класифікацією) [2, 3].
Причинами розвитку епілептичних нападів можуть бути тільки вкрай значимі для організму події, що викликають дезадаптацію. До таких можна віднести тривале позбавлення сну, тривале вживання алкоголю або інших токсичних речовин у субтоксичних дозах, порушення сну, пов’язане зі зміною його фаз, позамежне перегрівання і рідше — переохолодження організму, значне виснаження через дегідратацію тощо.
Необхідно чітко пам’ятати: щоб подібні екзогенні фактори викликали розвиток епілептичного нападу, їх вплив має бути вкрай значним, а організм суб’єкта повинен мати схильність того чи іншого ступеня.
Розвиток гострого симптоматичного нападу (onset seizure) також передбачає наявність актуального гострого тяжкого неврологічного захворювання. Таким захворюванням можуть бути геморагічний та ішемічний інсульт, гостра тяжка черепно-мозкова травма (ЧМТ), інтоксикація, відміна психоактивного препарату, що приймався тривалий час, яка супроводжується делірієм або іншими психічними симптомами, гострий інфекційний або вірусний енцефаліт тощо. Необхідно відзначити, що напад є гострим симптоматичним тільки в тому випадку, якщо він розвивається під час поточного процесу, який описаний вище, а не через певний час після його закінчення, коли йдеться про резидуальнi явища того чи іншого патологічного процесу. У цьому випадку більш імовірний дебют симптоматичної епілепсії.
У клінічній практиці вкрай складно диференціювати гострий симптоматичний напад, за винятком тих випадків, коли основною маніфестацією того чи іншого гострого неврологічного розладу є саме епілептичний напад. Якщо ж між розвитком першого епілептичного нападу й дебютом гострого неврологічного стану минає понад добу, вважати такий напад гострим симптоматичним навряд чи можливо. Навіть якщо ми впевнені, що у хворого мав місце гострий симптоматичний напад у структурі того чи іншого гострого неврологічного захворювання, пацієнти повинні надалі спостерігатися неврологом із проведенням динамічного електроенцефалографічного дослідження.
Гострий симптоматичний напад однозначно можна вважати спровокованим.
При диференціюванні спровокованого і неспровокованого нападу стосовно першого необхідно пам’ятати, що в даному випадку йдеться про те, що та чи інша подія спровокувала епілептичний напад, при цьому причинно-наслідковий зв’язок не викликає сумнівів. Не слід забувати про те, що є форми епілепсії, при яких напади провокуються різними зовнішніми подразниками — зоровими стимулами, музикою, їжею, розумовими, емоційними і фізичними навантаженнями, читанням, слуховими подразниками, гарячою водою, іноді більш екзотичними і специфічними подразниками, чищенням зубів, розмовою по телефону тощо. З вищевикладеного стає ясно, що неспровокований напад, так само як і гострий симптоматичний напад, є вкрай складним для діагностики в клінічній картині. При цьому необхідно зазначити, що гострий симптоматичний напад і спровокований напад, тобто епілептичний напад у відповідь на позамежний, нефізіологічний вплив, практично завжди є білатеральним тоніко-клонічним (генералізованим тоніко-клонічним за старою класифікацією) [2, 3].
В окремих випадках гострі симптоматичні напади мають фокальний характер із втратою свідомості або без неї з переходом у білатеральний тоніко-клонічний (простий або комплексний парціальний напад із вторинною генералізацією за старою класифікацією). Фокальний компонент на початку такого нападу зазвичай відповідає зоні ураження кори головного мозку патологічним процесом. Фокальні напади, абсанси, міоклонічні напади, атонічні напади практично ніколи не бувають гострими симптоматичними або спровокованими. Якщо у хворого розвивається подібний напад, то, мабуть, йдеться про дебют тієї чи іншої форми епілепсії або про вкрай рідкісний епілептологічний раритет, який потребує опису як вкрай рідкісний клінічний випадок.
Якщо у нас є впевненість, що у хворого трапився саме неспровокований епілептичний напад, то наступним клінічним завданням є питання про постановку діагнозу епілепсії і початок протиепілептичного лікування.
Питання про постановку діагнозу «епілепсія» є дуже непростим. Епілепсія — один з нелегких діагнозів у клінічній практиці, поставити який клініцисту складніше, ніж вирішити питання про початок тривалого, багаторічного лікування захворювання. Це можна зрозуміти, оскільки клініцист чітко розуміє, що, на превеликий жаль, життя хворого з нападами ділиться на два періоди — до діагнозу «епілепсія» і після діагнозу «епілепсія», оскільки складно уявити діагноз, який має більш виражену негативну соціальну значимість. Можна присвятити окрему книгу, і мабуть не одну, негативним соціальним наслідкам діагнозу «епілепсія» навіть у хворих зі стійкою ремісією всіх симптомів захворювання [3, 4].
Незважаючи на настільки тяжкі соціальні наслідки, діагноз «епілепсія» повинен бути обов’язково встановлений кожному хворому, який потребує призначення ПЕП у зв’язку з наявністю епілептичних нападів. При цьому, безумовно, необхідно дотримуватися всіх прав пацієнта, що пов’язані з конфіденційністю інформації про стан його здоров’я і застосовувану терапевтичну тактику, але діагноз «епілепсія» повинен бути обов’язково встановлений, оскільки, з одного боку, тільки це може бути підставою для призначення ПЕП таким хворим, а з іншого — саме діагноз «епілепсія» (а не епілептичний синдром, епілептиформний синдром, судомний синдром тощо) забезпечує призначення хворим адекватного лікування відповідно до затверджених стандартів лікування захворювання. Діагноз «епілепсія» після встановлення передбачає вирішення питання про початок терапії.
Для того щоб розпочати лікування епілепсії, треба встановити діагноз «епілепсія». На превеликий жаль, лікарі намагаються приховати діагноз епілепсії. Слід відзначити, що такі діагнози, як епілептичний синдром (для визначення симптоматичної епілепсії), епілептиформний синдром, судомний синдром, вегетосудинна дистонія (і не тільки) з епілептичними нападами, вегетосудинна дистонія (і не тільки) із судомними нападами і таке інше, для визначення епілепсії є неприпустимими. Невстановлення діагнозу «епілепсія», з одного боку, робить довготривале призначення ПЕП необґрунтованим, а іншого — призводить до того, що епілепсія в Україні на сьогодні вважається непоширеною, рідкою патологією.
Згідно з визначенням Міжнародної протиепілептичної ліги (ILAE), епілепсія — це хвороба головного мозку, що відповідає будь-якій з таких умов:
1) принаймні два неспровокованих (або рефлекторних) епілептичних напади з інтервалом > 24 години;
2) один неспровокований (або рефлекторний) напад і ймовірність подальших нападів, подібна до загального ризику рецидиву (щонайменше 60 %) після двох неспровокованих нападів упродовж наступних 10 років;
3) діагностика епілептичного синдрому [1, 3].
Отже, сучасне визначення епілепсії робить правомірною постановку діагнозу навіть після одного епілептичного нападу, якщо є впевненість у наявності стійкої схильності головного мозку до генерації тих чи інших епілептичних нападів. Якщо є сумніви у формуванні подібного мозкового розладу, то з діагнозом епілепсії можна зачекати, але такий хворий повинен залишатися під наглядом, і розвиток повторного неспровокованого епілептичного нападу дозволяє переконатися в тому, що цей мозковий розлад сформувався і діагноз епілепсії у пацієнта може бути встановлений. При постановці (або непостановці) діагнозу епілепсії необхідно пам’ятати, з одного боку, про соціальні наслідки діагнозу для пацієнта, з іншого — про те, що ранній початок терапії епілепсії сприяє зменшенню ймовірності розвитку фармакорезистентності в цих хворих, успішній терапії і запобіганню розвитку таких вторинних симптомів, як епілептична деменція, емоційно-вольові порушення, епілептичні психози тощо.
Діагноз «стан після поодинокого епілептичного нападу» можливий, але якщо ми вирішуємо починати довготривале лікування ПЕП, то має бути встановлений діагноз епілепсії.
Наявність гострих симптоматичних епілептичних нападів також не передбачає діагнозу «епілепсія», навіть якщо лікар вирішує призначати ПЕП одноразово чи на короткий термін.
Окремо слід розглядати випадки так званої оліго-епілепсії — стану, коли у хворого інтервал між нападами становить понад 3 роки. У цих випадках питання призначення препаратів вирішується індивідуально, виходячи більше із соціальних наслідків для пацієнта. При цьому необхідно пам’ятати, що за олігоепілепсію часто приймають перебіг епілепсії з рідкими білатеральними тоніко-клонічними нападами без фокального початку або з ним (генералізованими або вторинно-генералізованими за старою класифікацією), але з набагато більш частими абсансами і/або мiоклонiями або фокальними нападами (що значно частіше), на які ні клініцист, ні пацієнт не звертають уваги. Тому перед постановкою діагнозу «олігоепілепсія» необхідно бути впевненим у тому, що напади у хворого дійсно трапляються дуже рідко. Навіть неспровоковані епілептичні напади, які є дуже рідкими, можуть бути підставою для постановки діагнозу епілепсії і призначення протиепілептичних препаратів [4–7].
Наступним кроком має бути формулювання діагнозу. Доцільно вказати форму епілепсії, якщо симптоматична — вказати етіологію (посттравматична) або «в результаті…», можна спочатку вказати етіологію (віддалені наслідки тяжкої ЧМТ) при симптоматичній епілепсії (але не епілептиформний синдром, судомний синдром тощо). Далі вказується тип нападу, якщо він визначений; можна не вказувати тип нападів, якщо він не визначений; можна вказати частоту (з частими нападами, рідкими нападами, частими фокальними й рідкими білатеральними тоніко-клонічними тощо); за наявності частих різних некласифікованих нападів можливий запис «із поліморфними нападами». Далі слід вказати всі інші прояви епілепсії — деменція, психогенні неепілептичні стани, дисфорії, зміни особистості й поведінки, депресивна симптоматика, наявність різних неврологічних симптомів (вторинна інтракраніальна гіпертензія, перед- або постіктальні мігрені, постіктальний параліч Тода тощо). Доцільно вказати клінічний перебіг епілепсії (фармакорезистентність, стійка ремісія, при тривалій відсутності нападів можлива вказівка на наявність медикаментозної або немедикаментозної ремісії, оцінка постіктального періоду, якщо необхідно, тощо), далі вказуються супутні діагнози, якщо пацієнт їх має [7, 8].
При формулюванні діагнозу «епілепсія» слід використовувати локальні протоколи діагностики та лікування епілепсії або «Уніфікований клінічний протокол первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Епілепсії» 2014 року, який, безумовно, уже потребує перегляду, але на даний час є чинним. Слід зауважити, що у 2017 році Міжнародна протиепілептична ліга затвердила нову класифікацію епілепсії і епілептичних нападів, яку рекомендувала до впровадження, але цей процес перебігає дуже повільно у всьому світі, а на думку автора цієї статті, доцільно починати її впровадження в клінічну практику. Але якою б класифікацією ми не користувалися, діагноз «епілепсія» має бути встановлено й адекватно сформульовано [7, 8].
При вирішенні питання про початок протиепілептичного лікування необхідно пам’ятати, що лікування повинно бути тривалим, безперервним, пацієнт і його родичі повинні розуміти необхідність такої терапії і дотримуватися її. Тому питання початку терапії ПЕП повинно мати не тільки медичне, а й соціально-економічне обґрунтування, оскільки лише урахування всіх цих чинників приведе до комплаєнтностi пацієнта з епілепсією, що вкрай необхідна для успішного лікування захворювання.
Терапія протиепілептичними засобами зазвичай рекомендується після другого епілептичного нападу. З огляду на високий ризик виникнення повторного епілептичного нападу протиепілептичну терапію слід призначати після першого неспровокованого епілептичного нападу, якщо:
— у пацієнта є неврологічний дефіцит;
— на електроенцефалограмі присутня епілептична активність, що не викликає сумнівів;
— ризик можливого повторного епілептичного нападу є неприйнятним, а користь від лікування перевищує ризики й можливі збитки після оцінки соціальних, емоційних і особистісних наслідків рецидиву епілептичного нападу й самого лікування;
— за допомогою методів нейровізуалізації виявляється структурне порушення головного мозку, що є епілептогенним;
— дебют епілепсії відбувається з епілептичного статусу [4–7].
Наступним кроком є вибір протиепілептичного препарату для стартової терапії, і до цього питання треба поставитися дуже відповідально. Слід пам’ятати, що ефективність адекватної першої монотерапії становить близько 45–60 %, тобто більше ніж половина хворих може мати контроль нападів при призначенні адекватного препарату в адекватних дозах; саме адекватна перша монотерапія зазвичай визначає комплаєнтність пацієнта — не тільки завдяки високій ефективності, а й завдяки відсутності неприпустимих побічних ефектів. Саме адекватна перша монотерапія значною мірою сприяє зменшенню кількості хворих із фармакорезистентністю до ПЕП і кількості хворих з інвалідністю [6].
Передумови успішності першої монотерапії епілепсії в дорослих такі: відповідність ПЕП типу нападу й формі епілепсії; при неможливості встановити тип нападу — призначення ПЕП широкого спектра, тобто препаратів, ефективність яких доведена для всіх типів нападів; урахування можливості агравації нападів під впливом ПЕП — феномену, який зустрічається досить часто, але майже не враховується клініцистами; призначення адекватних доз ПЕП і розуміння, що призначення замалих доз тільки нашкодить пацієнтові; адекватне титрування й адекватний режим прийому ПЕП також є важливою передумовою успішності першої монотерапії; крім того, дуже важливим є врахування можливих побічних ефектів ПЕП, імовірності їх розвитку в конкретного пацієнта й ступеня неприйнятності їх для пацієнта. Крім цього, для успішності першої монотерапії важлива регулярність прийому ПЕП; розуміння пацієнтом необхідності тривалого безперервного прийому ефективного ПЕП, а також неможливості самостійної «генеричної заміни». Також не останню роль у цьому питанні відіграє врахування лікарем соціально-економічної ситуації. Оскільки зазвичай призначення першої монотерапії проводиться в лікувально-профілактичних закладах, що надають вторинну (спеціалізовану) медичну допомогу, при сумнівах лікаря в виборі препарату слід скерувати хворого до високоспеціалізованого епілептичного центру.
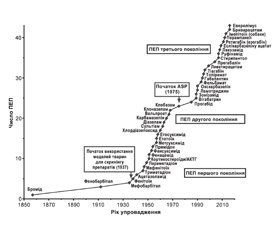
Арсенал ПЕП розширюється практично з кожним роком (рис. 1), що, з одного боку, розширює наші можливості, а з іншого — ускладнює вибір.
Далі слід відзначити, що багато цих препаратів довели свою ефективність у монотерапії при різних типах нападів і формах епілепсії — фенітоїн, етосуксимід, карбамазепін, вальпроат натрію, клобазам, зонізамід, ламотриджин, габапентин, топірамат, окскарбазепін, леветирацетам, прегабалін, лакозамід, еслікарбазепін. Причому майже всі вони зареєстровані в Україні. Саме тому практично в усіх рекомендаціях виділено препарати першої лінії вибору, які найбільш доцільно використовувати для стартової монотерапії. Загальні принципи початку терапії епілепсії викладено в «Уніфікованому клінічному протоколі первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Епілепсії» 2014 року.
Лікування пацієнтів з епілепсією починають з монотерапії препаратом першої лінії вибору. Ефективність лікування оцінюють через 3 місяці після досягнення терапевтичної дози препарату. Оцінка ефективності протягом меншого періоду часу не дозволяє визначити ефективність ПЕП і призводить до частої їх зміни й розвитку вторинної фармакорезистентності.
При виборі ПЕП першої лінії необхідно пам’ятати про найбільш часті побічні ефекти, які можуть погіршити якість життя хворих більшою мірою, ніж наявність епілептичних нападів [5, 7].
При ефективності першого призначеного ПЕП його рекомендують вживати тривало в терапевтичних дозах протягом 3 років.
Також дуже важливо призначати препарати в адекватних дозах: вальпроєва кислота — 500–3000 (1000–2000) мг/добу, карбамазепін — 400–2000 (600–800) мг/добу, фенобарбітал (бензобарбітал) — 100–300 (100–200) мг/добу, фенітоїн — 100–700 (300) мг/добу, ламотриджин — 100–800 (200–400) мг/добу, топірамат — 100–1000 (200–400) мг/добу, клоназепам — 2–8 (2–4) мг/добу, габапентин — 1200–4800 (2400) мг/добу, прегабалін — 150–600 (300–450) мг/добу, леветирацетам — 1000–4000 (2000–3000) мг/добу, окскарбазепін — 300–2400 (900–1200) мг/добу, лакозамід — 200–400 (200–300) мг/добу, зонізамід — 300–500 (300–400) мг/добу. У дужках вказані середні добові дози ПЕП [7].
Також при початку терапії дуже важливо дотримуватися режиму титрування.
Дотримання таких нескладних принципів терапії дозволить зробити першу монотерапію епілепсії успішною. Але, на превеликий жаль, говорити про успішність першої монотерапії в рутинній практиці немає підстав. Причиною цього є міф про невиліковність епілепсії і безперспективність її лікування. Це призводить до того, що лікарі не цікавляться можливостями медикаментозної терапії, не використовують увесь необхідний діагностичний і терапевтичний потенціал, що призводить до значного погіршення якості лікування і його результатів, а це ще раз доводить таким лікарям, що лікування епілепсії є безперспективним, вони розповідають це своїм пацієнтам, і цей міф поширюється й поширюється. При цьому слід відзначити, що близько 70 % хворих на епілепсію можуть жити без нападів та інших симптомів захворювання при своєчасному й адекватному лікуванні. І головною передумовою цього є саме своєчасна, адекватна перша монотерапія [4–6].
/86.jpg)
На жаль, є дуже багато помилок, які роблять першу монотерапію неефективною. Це розподіл препаратів на «старі» та «нові» і обов’язковий початок лікування зі «старих», на той час як «нові» визначаються як препарати резерву. Ми повинні призначати будь-який препарат першої лінії безвідносно до часу його появи на ринку, і саме початок терапії з «нових» препаратів, які, безумовно, мають кращий спектр безпечності, на нашу думку, є доцільним. Довготривалість стабільного лікування ПЕП є запорукою ефективності лікування, тому призначення ПЕП коротким курсом або рекомендація прийому ПЕП при «загостренні», а тим більше «медикаментозні канікули» є абсолютно неприпустимими.
Дуже часто спостерігається призначення малих доз ПЕП, які не мають і не можуть мати терапевтичного ефекту, що також значно знижує ефективність першої монотерапії.
Безумовно, дуже складно проконтролювати комплаєнтність пацієнта щодо дотримання режиму прийому, але, на жаль, часто лікарі призначають неадекватні режими прийому, що також негативно відбивається на ефективності терапії, у тому числі першої монотерапії.
Також слід відзначити, що питання призначення або заміни генеричних препаратів при епілепсії є дуже актуальним, воно обговорюється провідними фахівцями на найбільших світових і європейських фахових форумах. Протиепілептичні препарати є особливим класом лікарських засобів, і це створює особливі проблеми в переведенні пацієнта з бренду на генерик, з генерика на генерик, а також з генерика на бренд. Невеликі відмінності в концентрації ПЕП між препаратами можуть викликати токсичні реакції і почастішання нападів. На відміну від інших захворювань навіть одноразовий рецидив тільки одного симптому — епілептичного нападу — при переведенні з однієї форми на іншу (з одного препарату на інший) може мати катастрофічні наслідки. На початку лікування слід інформувати пацієнта про наявність оригінальних і відтворених препаратів, їх переваги й недоліки. Потрібне інформування пацієнта про наявність маркетингової і законодавчої інформації з цього питання [8, 10].
Починати й тривало продовжувати терапію бажано оригінальними препаратами або генериками, виготовленими за стандартами GMP. У кожному випадку має бути гарантоване безперервне забезпечення хворого протиепілептичним препаратом, який призначив лікар.
Слід уникати необґрунтованих замін бренду на генерик, генерика на генерик і навіть генерика на бренд у зв’язку з тим, що вони можуть мати істотні фармакокінетичні відмінності.
У хворого в ремісії слід уникати будь-якої заміни препарату (бренду на генерик, генерика на генерик і навіть генерика на бренд). Заміна може спричинити відновлення нападів, небажані явища й мати соціальні наслідки для хворого.
Особливі групи (діти, вагітні жінки, літні пацієнти, пацієнти з коморбідною патологією) мають більш високий ризик невдачі терапії при заміні протиепілептичного препарату (бренду на генерик, генерика на генерик і навіть генерика на бренд) і вимагають більш обережного й ретельно зваженого підходу з визначенням концентрації препарату в крові.
Працівники аптечної мережі не повинні робити заміну протиепілептичного препарату без узгодження з лікарем. Лікар повинен інформувати пацієнта про можливі наслідки заміни [8, 10].
При вимушеній заміні протиепілептичного препарату рекомендується моніторування його концентрації в крові. Саме таке ставлення до «генеричної заміни» закріплено в адаптованій настанові, заснованій на доказах, «Епілепсії» 2014 року і в більш лаконічній формі закріплено в «Уніфікованому клінічному протоколі первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Епілепсії», і дотримання цих рекомендацій буде ще одним фактором, який зробить першу монотерапію епілепсії успішною [8, 10].
І на завершення є бажання наголосити, що диференціальна діагностика пароксизмальних станів є об’єктивно складним клінічним завданням, а при встановленні епілептичного характеру пароксизмальної події більшість терапевтичних проблем, на жаль, мають суб’єктивний характер, і їх вирішення можливе тільки при зміні ставлення до пацієнтів з епілепсією і можливості й ефективності їх лікування.
Конфлікт інтересів. Не заявлений.

/85.jpg)
/86.jpg)