Архив офтальмологии Украины Том 9, №2, 2021
Вернуться к номеру
Використання 0,4% гіалуронату натрію в комплексному лікуванні пацієнтів дитячого віку із синдромом сухого ока на фоні алергічних захворювань органа зору
Авторы: Васильєва Л.С., Нестеренко О.В., Рилькова К.А.
Комерційне неприбуткове підприємство «Обласна офтальмологічна лікарня» Миколаївської обласної ради, м. Миколаїв, Україна
Рубрики: Офтальмология
Разделы: Справочник специалиста
Версия для печати
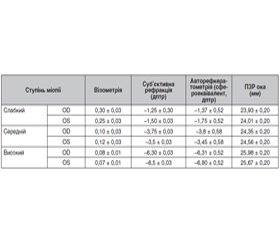
Актуальність. Останніми роками виросла поширеність алергічних захворювань переднього відділу ока. Часто вони супроводжуються розвитком синдрому сухого ока, що може обтяжувати їх перебіг. Тому важливо комплексно підходити до їх діагностики та лікування. Мета: дослідження ефективності використання 0,4% гіалуронату натрію (Гілайс) у дітей із синдромом сухого ока на фоні алергічних захворювань кон’юнктиви. Матеріали та методи. У дослідженні брали участь 42 пацієнти (84 ока) віком від 3 до 18 років, яких обстежували й лікували на базі КНП «Обласна офтальмологічна лікарня» Миколаївської обласної ради. Лікування пацієнтів проводили з використанням місцевих блокаторів Н1-гістамінових рецепторів 2 рази на день упродовж 14 днів, за показаннями — топічними глюкокортикоїдами за схемою упродовж 12 днів. У першій групі (21 хворий/42 ока) до основного лікування були додані препарати, які містили 0,2% гіалуронат натрію, що використовували місцево 4 рази на добу протягом 14 днів. У другій групі (21 хворий/42 ока) до схеми лікування доданий препарат 0,4% гіалуронату натрію (Гілайс) місцево 2 рази на добу. Блокатори Н1-гістамінових рецепторів системно не використовували. Перед початком терапії та через 2 тижні після неї проводилася оцінка таких показників: зміни переднього відділу ока за допомогою біомікроскопії, визначення часу розриву слізної плівки, проба Ширмера 1, модифікований опитувальник. Висновки. Використання препаратів гіалуронату натрію в комплексній терапії синдрому сухого ока при алергічних захворюваннях ока є достатньо ефективним. Використання 0,4% гіалуронату натрію виявилося більш ефективним порівняно з групою контролю. Доцільним є застосування опитувальника для комунікації з дитиною, проте необхідне доопрацювання форми запитань для максимального виключення суб’єктивізму отриманих даних.
Background. In recent years, the prevalence of allergic diseases of the anterior chamber of the eye has increased. They are often accompanied by the development of dry eye syndrome, which can complicate their course. Therefore, it is important to take a comprehensive approach to their diagnosis and treatment. The purpose was to study the effectiveness of 0.4% sodium hyaluronate (Gilays) in children with dry eye syndrome on the background of allergic diseases of the conjunctiva. Materials and methods. The study involved 42 patients (84 eyes) aged 3 to 18 years, who were examined and treated on the basis of Regional Eye Clinic. Patients were treated with local H-1 histamine blockers twice a day for 14 days, f necessary — with topical glucocorticoids by the scheme for 12 days. In the first group (21 patients, 42 eyes), the main treatment was added with the drugs containing 0.2% sodium hyaluronate, used topically 4 times a day for 14 days. In the second group (21 patients/42 eyes), 0.4% sodium hyaluronate (Gilays) was added to the treatment regimen. H-1 histamine blockers were not used systemically. Before starting therapy and 2 weeks later, the following values were evaluated: the changes in the anterior chamber of the eye using biomicroscopy, determination of lacrimal film rupture time, Schirmer 1 test, questionnaire. Conclusions. The use of sodium hyaluronate in the complex therapy of dry eye syndrome in allergic eye diseases is quite effective. The use of 0.4% sodium hyaluronate was more effective compared to the control group. It is advisable to use a questionnaire to communicate with the child, but it is necessary to refine the form of questions to eliminate as much as possible the subjectivity of the data.
0,4% гіалуронат натрію; синдром сухого ока; алергічний кон’юнктивіт
0.4% sodium hyaluronate; dry eye syndrome; allergic conjunctivitis
Вступ
Матеріали та методи
Результати
Обговорення
Висновки
- Бахритдинова Ф.А., Миррахимова С.Ш., Нарзикулова К.И. и др. Оптимизация лечения синдрома сухого глаза при аллергических конъюнктивитах. Офтальмол. журн. 2020. № 2. С. 30-35.
- Веселовська Н.М., Шаргородська І.В. Комплексний та мультидисциплінарний підхід у диференційній діагностиці та лікуванні кон’юнктивіту у дітей. Педіатрія. 2020. № 4 (55).
- Дрожжина Г.І., Гайдамака Т.Б., Тройченко Л.Ф. Вплив препаратів, які заміщують сльозу, з різним вмістом натрію гіалуронату на стан переднього відділу ока у хворих з синдромом сухого ока. Офтальмологічний журнал. 2016. № 6. С. 6-11.
- Зайков С.В., Гришило П.В., Гришило А.П. Сучасні підходи до діагностики та лікування алергічного кон’юнктивіту. Здоров’я України. 2015, серпень. № 15–16 (364–365).
- Майчук Д.Ю., Лошкарева А.О. Особенности терапии пациентов с синдромом сухого глаза, в том числе с нарушением эпителизации роговицы. Офтальмология. 2019. № 16(4). С. 529-536.
- Kubicka-Trzaska A., Romanowska-Dixon В. Dry eye syndrome and allergic conjunctivitis — epidemics of XXI century — diagnostic problems and management. Przegl. Lek. 2009. Vol. 66(11). Р. 967-71.
- Handan Akil, Fatih Celik, Fatih Ulas, Ilknur Surucu Kara. Dry Eye Syndrome and Allergic Conjunctivitis in the Pediatric Po-
- pulation. Middle East Afr. J. Ophthalmol. 2015 Oct-Dec. Vol. 22(4). Р. 467-471.
- Kent С. Is It Dry Eye, Allergy Or Infection? Review of Ophthalmology. 2014.
- Milton M. Hom, Andrew L. Nguyen, Leonard Bielory. Allergic conjunctivitis and dry eye syndrome. Ann. Allergy Asthma Immunol. 2012 Mar. Vol. 108(3). Р. 163-6.
- Villani E., Rabbiolo G., Nucci P. Очні форми алергії як фактор ризику розвитку синдрому сухого ока. Медичне здоров’я України XXI століття. 2018 рік, грудень.
- Stapleton F., Alves M., Bunya V.Y. et al. TFOS DEWS II epidemiology report. Ocul. Surf. 2017. Vol. 15. Р. 334-365. DOI: 10.1016/j.jtos.2017.05.003.

/31.jpg)