Журнал «Здоровье ребенка» Том 20, №1, 2025
Вернуться к номеру
Дебют автоімунного гепатиту у дітей і підлітків з огляду на фенотип захворювання
Авторы: Диба М.Б.
Державна установа «Всеукраїнський центр материнства та дитинства Національної академії медичних наук України», м. Київ, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
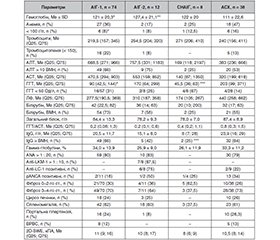
Актуальність. Автоімунний гепатит (АІГ) у дітей є рідкісним захворюванням, яке часто супроводжується прогресуванням фіброзу та розвитком цирозу печінки. Різноманітність фенотипів ускладнює своєчасну діагностику та затримує початок терапії. Мета: проаналізувати варіанти дебюту АІГ у дітей і підлітків з огляду на фенотип захворювання. Матеріали та методи. Проведено ретроспективний і проспективний аналіз даних 132 дітей із АІГ, розподілених на чотири фенотипи: АІГ-1, АІГ-2, серонегативний АІГ (СНАІГ) та автоімунний склерозуючий холангіт (АСХ). Аналізували клінічні, лабораторні й імунологічні характеристики дебюту, тривалість діагностики та супутню патологію. Результати. АІГ найчастіше дебютував гострим гепатитом із жовтяницею (53 %) або малосимптомним перебігом (28 %). У 73 % дітей був виявлений фіброз 3–4-го ступеня, у 26 % — цироз. АІГ-1 (56 %) характеризувався ANA-позитивністю (80 %), IgG > ВМН (66 %) і високоактивним гепатитом (АЛТ > 10 ВМН у 66 %). АІГ-2 (9 %) характеризувався anti-LKM1 (87,5 %) та anti-LC1 (75 %), IgG > ВМН мали 42 %, у 8 % — дефіцит IgA. АСХ (29 %) асоціювався із запальним захворюванням кишечника (68 %) і мав найвищий індекс ГГТ/АСТ (0,8). СНАІГ (6 %) характеризувався відсутністю антитіл, менш вираженим цитолізом (АЛТ > 10 ВМН у 25 %) і коморбідністю з ювенільним ідіопатичним артритом (25 %). Діагностичний пошук становив 3 місяці (IQR: 1–7) для АІГ-1, тоді як для АІГ-2, АСХ і СНАІГ середня тривалість діагностики становила 12–15 місяців із затримкою понад 2 роки у 50, 24 та 37 % відповідно. Висновки. Фенотипи АІГ-2, АСХ і СНАІГ мають неспецифічні клінічні та лабораторні ознаки, які ускладнюють їх своєчасну діагностику та лікування, що є критичним для прогнозу захворювання.
Background. Autoimmune hepatitis (AIH) in children is a rare but severe condition often associated with rapid progression of fibrosis and the development of cirrhosis. The diversity of phenotypic presentations complicates timely diagnosis and delays the initiation of treatment. The study aimed to analyze the patterns of AIH onset in children and adolescents, considering its phenotypes. Materials and methods. This retrospective study analyzed data from 132 children with AIH classified into four phenotypes: AIH-1, AIH-2, seronegative AIH (SN-AIH), and autoimmune sclerosing cholangitis (ASC). Clinical, laboratory, and immunological features of the onset, diagnostic timelines, and comorbidities were assessed. Results. AIH most often began as acute hepatitis with jaundice (53 %) or with a subclinical course (28 %). Fibrosis stages 3–4 affected 73 % of children, and 26 % had cirrhosis. AIH-1 (56 %) was characterized by antinuclear antibody positivity (80 %), immunoglobulin G > upper limit of normal (ULN) (66 %), and acute hepatitis (alanine aminotransferase (ALT) > 10 ULN in 66 % of cases). AIH-2 (9 %) was characterized by the presence of anti-LKM1 (87.5 %) and anti-LC1 (75 %), with immunoglobulin G > ULN in 42 % and IgA deficiency in 8 % of children. ASC (29 %) was associated with inflammatory bowel disease (68 %) and the highest gamma-glutamyl transferase/aspartate aminotransferase ratio (0.8). SN-AIH (6 %) was characterized by the absence of autoantibodies, less significant cytolysis (ALT > 10 ULN in 25 %), and comorbidity with juvenile idiopathic arthritis in 25 % of cases. Diagnostic search averaged 3 months (interquartile range 1–7) for AIH-1, while for AIH-2, ASC, and SN-AIH, it required 12–15 months, with delays exceeding 2 years in 50, 24, and 37 % of cases, respectively. Conclusions. AIH-2, ASC, and SN-AIH phenotypes exhibit nonspecific clinical and laboratory features, which complicate their timely diagnosis and treatment that is crucial for disease prognosis.
автоімунний гепатит; автоімунний гепатит 1-го типу; автоімунний гепатит 2-го типу; серонегативний автоімунний гепатит; автоімунний склерозуючий холангіт; діти; діагностика
autoimmune hepatitis; autoimmune hepatitis type 1; autoimmune hepatitis type 2; seronegative autoimmune hepatitis; autoimmune sclerosing cholangitis; children; diagnosis