Журнал «Медицина неотложных состояний» Том 21, №7, 2025
Вернуться к номеру
Ефективність нутритивної корекції дефіциту заліза у хворих на генітальний ендометріоз, що супроводжується анемією легкого ступеня
Авторы: Гладчук І.З., Волянська А.Г., Лунько А.С., Лунько Т.А.
Одеський національний медичний університет, м. Одеса, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
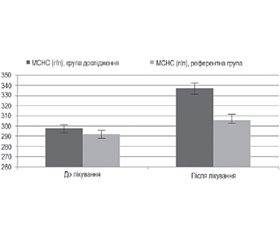
Актуальність. Жінки, які страждають від ендометріозу, мають вищий ризик розвитку дефіциту заліза, ніж ті, у кого немає ендометріозу. Результати багатьох досліджень свідчать про те, що дефіцит заліза слід мати на увазі під час первинної діагностики й подальшого лікування ендометріозу, адже менструальні розлади з одночасною наявністю ендометріоїдних гетеротопій — один з факторів розвитку анемії в жінок. Мета: вивчити ефективність нутритивної корекції дефіциту заліза у хворих на генітальний ендометріоз, що супроводжується дисменореєю. Матеріали та методи. Хворим на ендометріоз із анемією легкого ступеня була призначена нутритивна корекція дефіциту заліза. У групі дослідження (n = 34) хворим був призначений комплекс пірофосфату заліза мікрокапсульованого (14 мг) у ліпосомальній формі з фолієвою кислотою (200 мкг), вітаміном В12 (2,5 мкг) і вітаміном С (80 мг), а також дієтична добавка лактоферин (ЛФ) у дозі 250 мг на добу впродовж 2 місяців; у групі порівняння (n = 32) був призначений вищезазначений комплексний препарат без додавання в дієту лактоферину. Пацієнткам проводилася оцінка рівня гемоглобіну, кількості еритроцитів, рівнів феритину, трансферину і загальної концентрації заліза в сироватці крові до початку лікування і через 2 місяці. Результати. Нутритивна корекція залізодефіциту у хворих на ендометріоз, що супроводжується анемією легкого ступеня, за допомогою комплексу пірофосфату заліза та вітамінів є не тільки ефективною, але й безпечною, адже побічних явищ дієтотерапії в пацієнток зафіксовано не було. Приєднання до залізо-вітамінного препарату дієтичної добавки лактоферин приводить до кращих результатів відновлення рівня метаболізму заліза і нормалізації його ключових показників: гемоглобіну, феритину і сироватки заліза, а також приводить до більш значущого зростання рівня трансферину. Також важливо, що показник середньої концентрації гемоглобіну в еритроцитах у групі дослідження досягнув норми, натомість у групі порівняння він лише наблизився до нормальних значень. Висновки. ЛФ у поєднанні із залізо-вітамінним комплексом здатний забезпечувати найбільш сприятливі умови для всмоктування необхідної кількості заліза на тлі зменшення інтенсивності запалення й нормалізації мікробіоти. Через спорідненість до трансферину ЛФ бере участь у повноцінному відновленні належного рівня метаболізму заліза, що перекликається з даними інших досліджень останніх років.
Background. Women with endometriosis are at higher risk of developing iron deficiency than those without endometriosis. The results of many studies indicate that iron deficiency should be considered during the initial diagnosis and subsequent treatment of endometriosis, since menstrual disorders with the simultaneous presence of endometrioid heterotopias are one of the factors for the development of anemia in women. The purpose was to study the effectiveness of nutritional correction of iron deficiency in patients with genital endometriosis accompanied by dysmenorrhea. Materials and methods. Endometriosis patients with mild anemia were prescribed nutritional correction of iron deficiency. In the study group (n = 34), women received a complex of microencapsulated iron pyrophosphate (14 mg) in liposomal form with folic acid (200 μg), vitamin B12 (2.5 μg) and vitamin C (80 mg), as well as a dietary supplement of lactoferrin at a dose of 250 mg per day for 2 months; in the comparison group (n = 32), the above-mentioned combination drug was administered without adding lactoferrin to the diet. The patients were assessed for the following indicators: hemoglobin level, erythrocyte count, ferritin levels, transferrin and total serum iron concentration before treatment and after 2 months. Results. Nutritional correction of iron deficiency in patients with endometriosis accompanied by mild anemia with the use of a complex of iron pyrophosphate and vitamins is not only effective, but also safe, because no side effects of diet therapy were recorded. Adding the dietary supplement lactoferrin to the iron-vitamin preparation improves restoration of the iron metabolism level and normalizes its key indicators: hemoglobin, ferritin and serum iron, and leads to a more significant increase in transferrin. It is also important that the mean corpuscular hemoglobin concentration in the study group reached normal, while in the comparison group, it only approached normal values. Conclusions. Lactoferrin in combination with an iron-vitamin complex can provide the most favorable conditions for the absorption of the required amount of iron against the background of a decrease in the inflammation and normalization of the microbiota. Due to its affinity for transferrin, lactoferrin participates in the full restoration of the proper level of iron metabolism, which is consistent with the data of other studies in recent years.
ендометріоз; дисменорея; залізодефіцитна анемія; пірофосфат заліза; лактоферин; феритин; трансферин
endometriosis; dysmenorrhea; iron deficiency anemia; iron pyrophosphate; lactoferrin; ferritin; transferrin
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Christofi MD, Giannakou K, Mpouzika M, et al. The effectiveness of oral bovine lactoferrin compared to iron supplementation in patients with a low hemoglobin profile: A systematic review and meta-analysis of randomized clinical trials. BMC Nutr. 2024;10:20. https://doi.org/10.1186/s40795-023-00818-6.
- Pasricha S-R, Tye-Din J, Muckenthaler MU, Swinkels DW. Iron deficiency. Lancet. 2021;397:233-248.
- Akpan IJ, Narang M, Zampaglione E, Marshall S, Stefanik D. Iron deficiency anemia in patients with heavy menstrual bleeding: The patients’ perspective from diagnosis to treatment. Womens Health (Lond). 2025 Jan-Dec;21:17455057251321221. doi: 10.1177/17455057251321221.
- Barros VV, Hase EA, Salazar CC, Igai AMK, Orsi FA, Margarido PFR. Abnormal uterine bleeding and chronic iron deficiency. Rev Bras Ginecol Obstet. 2022 Dec;44(12):1161-1168. doi: 10.1055/s-0042-1760235.
- Anthon C, Steinmann M, Vidal A, Dhakal C. Menstrual Disorders in Adolescence: Diagnostic and Therapeutic Challenges. Journal of Clinical Medicine. 2024; 13(24):7668. https://doi.org/10.3390/jcm13247668.
- De Sanctis V, Soliman AT, Elsedfy H, Soliman NA, Soliman R, El Kholy M. Dysmenorrhea in adolescents and young adults: a review in different country. Acta Biomed. 2016 Jan 16;87(3):233-246.
- Munro MG, Mast AE, Powers JM, Kouides PA, O’Brien SH, Richards T, Lavin M, Levy BS. The relationship between heavy menstrual bleeding, iron deficiency, and iron deficiency anemia. Am J Obstet Gynecol. 2023 Jul;229(1):1-9. doi: 10.1016/j.ajog.2023.01.017.
- Fernandez-Jimenez MC, Moreno G, Wright I, Shih PC, Vaquero MP, Remacha AF. Iron Deficiency in Menstruating Adult Women: Much More than Anemia. Womens Health Rep (New Rochelle). 2020 Jan 29;1(1):26-35. doi: 10.1089/whr.2019.0011.
- Tang GH, Sholzberg M. Iron deficiency anemia among women: An issue of health equity. Blood Rev. 2023;64:101159.
- WHO. Anaemia in women and children. https://www.who.int/data/gho/data/themes/topics/anaemia_in_women_and_children, assessed on 10th June 2021. Р. 1-6.
- Gete DG, Doust J, Mortlock S, Montgomery G, Mishra GD. Risk of Iron Deficiency in Women With Endometriosis: A Population-Based Prospective Cohort Study. Womens Health Issues. 2024 May-Jun;34(3):317-324. doi: 10.1016/j.whi.2024.03.004.
- Goldberg HR, McCaffrey C, Solnik J, Lemos N, Sobel M, Kives S, et al. High prevalence of undiagnosed iron deficiency in endometriosis patients: A cross-sectional study. Int J Gynaecol Obstet. 2025 Mar;168(3):1321-1327. doi: 10.1002/ijgo.15994.
- Donnez J, Carmona F, Maitrot-Mantelet L, Dolmans MM, Chapron C. Uterine disorders and iron deficiency anemia. Fertil Ste–ril. 2022 Oct;118(4):615-624. doi: 10.1016/j.fertnstert.2022.08.011. PMID: 36182260.
- Chai AL, Huang OY, Rakoevi R, Chung P. Critical iron deficiency anemia with record low hemoglobin: a case report. J Med Case Rep. 2021 Sep 13;15(1):472. doi: 10.1186/s13256-021-03024-9.
- Lee HJ, Pak H, Han JJ, Chang MH. Comprehensive Analysis of Iron Deficiency Anemia and Its Related Disorders in Premenopausal Women Based on a Propensity Score Matching Case Control Study Using National Health Insurance Service Database in Korea. J Korean Med Sci. 2023 Sep 18;38(37):e299. doi: 10.3346/jkms.2023.38.e299.
- Hasan MM, Soares Magalhaes RJ, Garnett SP, Fatima Y, Tariqujjaman M, Pervin S, Ahmed S, Mamun AA. Anaemia in women of reproductive age in low- and middle-income countries: progress towards the 2025 global nutrition target. Bull World Health Organ. 2022 Mar 1;100(3):196-204. doi: 10.2471/BLT.20.280180.
- Moum B, Lindgren S. Iron Deficiency and Iron Deficiency Anemia in Chronic Disease — Common, Important, and Treatable. Journal of Clinical Medicine. 2025;14(13):4519. https://doi.org/10.3390/jcm14134519.
- Artym J, Zimecki M, Kruzel ML. Lactoferrin for Prevention and Treatment of Anemia and Inflammation in Pregnant Women: A Comprehensive Review. Biomedicines. 2021;9(8):898. https://doi.org/10.3390/biomedicines9080898.
- Superti F. Lactoferrin from Bovine Milk: A Protective Companion for Life. Nutrients. 2020;12(9):2562. https://doi.org/10.3390/nu12092562.
- Zhao X, Zhang X, Xu T, Luo J, Luo Y, An P. Comparative Effects between Oral Lactoferrin and Ferrous Sulfate Supplementation on Iron-Deficiency Anemia: A Comprehensive Review and Meta-Analysis of Clinical Trials. Nutrients. 2022 Jan 27;14(3):543. doi: 10.3390/nu14030543. PMID: 35276902; PMCID: PMC8838920.
- Barros CA, Vieira TCRG. Lactoferrin as a Candidate Multifunctional Therapeutic in Synucleinopathies. Brain Sciences. 2025;15(4):380. https://doi.org/10.3390/brainsci15040380.
- Demir R, Sarta S, Bechelany M, Karav S. Lactoferrin: Properties and Potential Uses in the Food Industry. International Journal of Molecular Sciences. 2025;26(4):1404. https://doi.org/10.3390/ijms26041404.
- Conesa C, Bells A, Grasa L, Snchez L. The Role of Lactoferrin in Intestinal Health. Pharmaceutics. 2023;15(6):1569. https://doi.org/10.3390/pharmaceutics15061569.
- Rosa L, Cutone A, Lepanto MS, Paesano R, Valenti P. Lactoferrin: A Natural Glycoprotein Involved in Iron and Inflammatory Homeostasis. Int J Mol Sci. 2017 Sep 15;18(9):1985. doi: 10.3390/ijms18091985.
- Suprapti E, Hadju V, Ibrahim E, Indriasari R, Erika KA, Balqis B. Anemia: Etiology, Pathophysiology, Impact, and Prevention: A Review. Iran J Public Health. 2025 Mar;54(3):509-520. doi: 10.18502/ijph.v54i3.
- Parums DV. Editorial: The 2024 Revision of the Declaration of Helsinki and its Continued Role as a Code of Ethics to Guide Medical Research. Med Sci Monit. 2024 Dec 1;30:e947428. doi: 10.12659/MSM.947428.
- Gafter-Gvili A, Schechter A, Rozen-Zvi B. Iron Deficiency Anemia in Chronic Kidney Disease. Acta Haematol. 2019;142(1):44-50.
- DeLoughery TG. Safety of Oral and Intravenous Iron. Acta Haematol. 2019;142(1):8-12.
- Correnti M, Gammella E, Cairo G, Recalcati S. Iron Absorption: Molecular and Pathophysiological Aspects. Metabolites. 2024 Apr 17;14(4):228. doi: 10.3390/metabo14040228.
- Rodgers GM, Gilreath JA. The Role of Intravenous Iron in the Treatment of Anemia Associated with Cancer and Chemotherapy. Acta Haematol. 2019;142(1):13-20.
- Gmez-Ramrez S, Bisbe E, Shander A, Spahn DR, Muoz M.
- Management of Perioperative Iron Deficiency Anemia. Acta Haematol. 2019;142(1):21-29.
- Chuncharunee S, Teawtrakul N, Siritanaratkul N, Chueamuangphan N. Review of disease-related complications and ma-nagement in adult patients with thalassemia: A multi-center study in Thailand. PLoS One. 2019;14(3):e0214148.
- Jiang X, Stockwell BR, Conrad M. Ferroptosis: Mechanisms, biology and role in disease. Nat Rev Mol Cell Biol. 2021;22:266-282. doi: 10.1038/s41580-020-00324-8.
- Galy B, Conrad M, Muckenthaler M. Mechanisms controlling cellular and systemic iron homeostasis. Nat Rev Mol Cell Biol. 2024;25:133-155. doi: 10.1038/s41580-023-00648-1.
- Ke C, Lan Z, Hua L, Ying Z, Humina X, Jia S, et al. Iron metabolism in infants: Influence of bovine lactoferrin from iron-fortified formula. Nutrition. 2015;31:304-309.
- Macci A, Madeddu C. Efficacy and Safety of Oral Lactoferrin Supplementation in Combination with rHuEPO- for the Treatment of Anemia in Advanced Cancer Patients Undergoing Chemotherapy: Open-Label, Randomized Controlled Study. Oncologist. 2010;15:894-902.
- Rosa L, Lepanto MS, Cutone A, Siciliano RA, Paesano R, Costi R, et al. Influence of oral administration mode on the efficacy of commercial bovine Lactoferrin against iron and inflammatory homeostasis disorders. Biometals. 2020;33:159-168.
- Lambert LA, Perri H, Meehan T. Evolution of duplications in the transferrin family of proteins. Comp Biochem Physiol. Part B: Biochem Mol Biol. 2005;140:11-25.
- Donker AE, van der Staaij H. The critical roles of iron during the journey from fetus to adolescent: Developmental aspects of iron homeostasis. Blood Rev. 2021;50:100866.
- Griffin IJ. The Effects of Different Forms of Lactoferrin on Iron Absorption. J Nutr. 2020 Dec 10;150(12):3053-3054. doi: 10.1093/jn/nxaa314.
- June D, Konstantin AT, Lumbanradja LA, Aryani A, Hengky A. Lactoferrin as treatment for iron-deficiency anemia in children: a systematic review. Turk J Pediatr. 2023;65(4):543-554. doi: 10.24953/turkjped.2022.670.
- Steere AN, Byrne SL, Chasteen ND, Mason AB. Kinetics of iron release from transferrin bound to the transferrin receptor at endosomal pH. Biochim Biophys Acta. 2012 Mar;1820(3):326-33.
- Vogt A-CS, Arsiwala T, Mohsen M, Vogel M, Manolova V, Bachmann MF. On Iron Metabolism and Its Regulation. International Journal of Molecular Sciences. 2021;22(9):4591. https://doi.org/10.3390/ijms22094591.
- Guo Q, Qian C, Wang X, Qian ZM. Transferrin receptors. Exp Mol Med. 2025 Apr;57(4):724-732. doi: 10.1038/s12276-025-01436-x.