Журнал «Здоровье ребенка» 2 (23) 2010
Вернуться к номеру
Клініко-параклінічна характеристика астенічного синдрому при хронічному панкреатиті у дітей шкільного віку
Авторы: Лембрик І.С., Кафедра дитячих хвороб із курсом дитячих інфекційних хвороб Івано-Франківського національного медичного університету
Рубрики: Педиатрия/Неонатология
Версия для печати
У статті подана характеристика астенічного синдрому в дітей шкільного віку з хронічним панкреатитом у процесі навчальної діяльності. Встановлено залежність клінічної симптоматики від тривалості захворювання. Виокремлено фактори ризику, що суттєво погіршують перебіг патології. Для астенічного синдрому при хронічному панкреатиті характерні: виникнення симптомів ще на початку навчання, незадовільна нервово-психічна стійкість та низький опір стресам.
Астенічний синдром, хронічний панкреатит, діти, нервово-психічна нестійкість.
Вступ
Відомо, що в процесі навчальної діяльності дитина зазнає впливу значного об''єму інформації, що нерідко сприяє розвитку хронічного психоемоційного стресу, виникненню соматичної патології або ж загостренню хронічних захворювань [1, 2]. Результатом поступового виснаження організму школяра стає перевтома, коли відбувається зрив адаптаційних механізмів та виникають порушення нормального функціонування всіх органів і систем [1, 3]. Тривалі пропуски занять, погане засвоєння навчальної програми через наявність астенічного синдрому в сукупності становлять не лише медичну, але й соціальну проблему. При цьому дане питання у дітей із хронічною патологією травної системи залишається практично не вивченим [1].
З огляду на вищезазначене актуальним є з''ясування клініко-психологічних особливостей астенічного синдрому в дітей, хворих на хронічний панкреатит (ХП).
Мета дослідження: дослідження психофізіологічних особливостей астенічного синдрому в дітей, хворих на хронічний панкреатит.
Матеріал та методи
Для реалізації мети нами було обстежено 96 дітей, хворих на ХП, віком від 7 до 17 років, які лікувалися стаціонарно в ДОКЛ м. Івано-Франківськ та в КМДКЛ № 9. 40 практично здорових дітей того ж віку склали групу порівняння. Верифікація діагнозу здійснювалася відповідно до Наказу МОЗ України № 471 від 10.08.2007 року «Про впровадження Протоколів лікування дітей за спеціальністю «Дитяча гастроентерологія».
Психологічний статус ми вивчали за допомогою комплексу апробованих та адаптованих до дитячого віку тестових методик: методика «Прогноз» за В.А. Бодровим для оцінки нервово-психічної стійкості, Гіссенський питальник [4]. Психологічне обстеження ми проводили тричі: на початку, всередині та наприкінці навчального року.
Перевагою методики «Прогноз» є можливість виявити початкові симптоми порушень особистості та ранні ознаки біхевіоріальних розладів у навчальній діяльності, оцінити ймовірність їх розвитку. Методика містить 84 твердження, на кожне з яких обстежуваний відповідає «так» або «ні». Результати обстеження фіксуються в балах (кількісно), і на цій підставі вже формується висновок про рівень нервово-психічної стійкості окремого обстежуваного. За допомогою цієї методики можна також уточнити окремі біографічні дані пацієнта, особливості його поведінкових реакцій та стан психічної діяльності.
Гіссенський питальник призначений для дослідження суб''єктивного сприйняття хворим власного соматичного захворювання на підставі комплексного аналізу емоційних та фізіологічних характеристик за окремими шкалами.
Визначення рівня тривожності ми проводили за допомогою методики діагностики рівня шкільної тривожності Філліпса. Тест складається з 80 запитань, що вимагають однозначної відповіді «так» або «ні». Підраховуються невідповідності між відповідями обстежуваного та ключем, що й виражають ознаки тривожності.
Нами також було проведено анкетування хворих дітей із метою виявлення соціальних та медико-біологічних факторів ризику, що провокували погіршення стану, за допомогою власноруч розробленої анкети.
Результати дослідження та їх аналіз
За нашими даними, найчастіше тривалість захворювання до моменту надходження в стаціонар становила від 1 до 5 років (67,7 %), однак частина обстежених звернулися по медичну допомогу вперше лише протягом останніх 6 місяців — 1 року (37,5 %). 35,4 % дітей із середньотяжким перебігом хронічного панкреатиту були госпіталізовані до 2–4 разів на рік, частіше після погрішностей у харчуванні. Разом із тим у 62,5 % хворих мало місце безконтрольне застосування медикаментів чи відварів трав із метою самолікування. 37,5 % здорових дітей теж відмітили часте вживання ліків при появі мінімальних ознак занедужання, частіше ферментів та
антибіотиків.
Згідно з нашими даними, загострення клінічної симптоматики хронічного панкреатиту прямо корелювало з тривалістю захворювання (табл. 1).
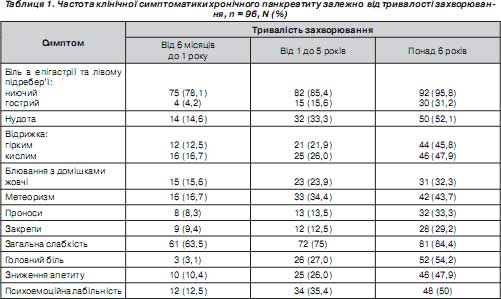
Як видно з табл. 1, у більшості пацієнтів із тривалим анамнезом захворювання констатовано більш виражену маніфестацію клінічних проявів. Ситуація ускладнюється маскуванням симптомів хронічного панкреатиту під клінікою супутньої патології гепатобіліарної та гастродуоденальної зони. Також викликає занепокоєння зростання симптомів психоемоційної лабільності у пацієнтів з тривалістю захворювання понад 5 років.
За результатами нашого опитування, 70 % пацієнтів із хронічним панкреатитом та 33,3 % практично здорових дітей не знаходять порозуміння у стосунках із батьками. Сімейні конфлікти спостерігалися у 10,4 % хворих та у 3,1 % здорових дітей. Також звертає на себе увагу високий рівень соціального сирітства в 70 % сімей основної групи та в 40 % родин групи контролю.
Конфліктні ситуації у навчальному закладі мали місце лише у 18,8 % хворих із хронічним панкреатитом та в 15 % у здорових дітей і найчастіше були пов''язані з неадекватним оцінюванням знань викладачами. Однак непокоїть той факт, що серед 67,7 % представників основної групи мали місце напружені стосунки з однолітками. У групі порівняння цей показник становить 41,7 %. Це можна пояснити розвитком різноманітних порушень когнітивної, поведінкової та емоційної сфери, особливо серед хлопчиків старшого підліткового віку. Схильність до агресивної поведінки з елементами психічного чи фізичного насильства діагностовано нами в 5,2 % дітей, хворих на ХП, частіше на фоні загострення больового абдомінального синдрому.
Слід також зазначити, що у 25 % дітей із хронічним панкреатитом зі стажем захворювання від 1 до 5 років, відмічено порушення самооцінки та самоконтролю низьку мотивацію до навчання та відсутність віри в ефективність лікування.
Згідно з даними нашого опитування, виявлено поширеність шкідливих звичок серед дітей підліткового віку, особливо дівчаток. Так, регулярно курять цигарки 45 (46,9 %) підлітків із ХП та 15 (37,5 %) здорових. Часте вживання алкогольних напоїв, зокрема пива, спостерігається у 50 (52,1 %) дітей із ХП та у 18 (18,8 %) практично здорових дітей.
Наявність розумово-емоційних перевантажень відзначили 84,4 % хворих на ХП та 75 % дітей групи контролю.
Відмічено певну залежність астенічного синдрому від періоду навчального семестру. Так, погіршення загального стану діти основної групи відмічали на початку та всередині семестру, у той час як представники контрольної групи спостерігали зростання стомлення до середини навчального семестру і навіть незначне регресування симптоматики наприкінці навчання.
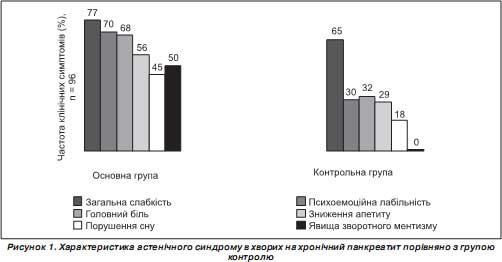
Для більшої кількості дітей із хронічним панкреатитом, на відміну від здорових підлітків, характерні загальна слабкість та підвищена втомлюваність, що не зникають навіть після тривалого відпочинку. Головний біль був більш вираженим серед дітей із ХП, частіше у дівчаток, із супутніми проявами синдрому вегетативної дисфункції. У той самий час здорові діти частіше скаржилися на головний біль після роботи за комп''ютером чи напруженого читання при недостатньому освітленні.
Для більшості дітей характерна психоемоційна нестабільність (70 та 30 % відповідно). Однак у хворих на хронічний панкреатит дітей вона має більш виражений характер на початку навчального року.
Більшість обстежених нами дітей обох груп (75 та 73,9 %) скаржились на труднощі під час виконання завдань. При цьому у хворих школярів частіше спостерігалася пасивність у процесі навчальної діяльності. Серед здорових підлітків даних проявів не констатовано.
Відомим є той факт, що зворотний ментизм — це стан крайнього психічного виснаження, що супроводжується неконтрольованим потоком яскравих образів, думок, уявлень, спогадів. Його основні ознаки ми переважно спостерігали у пацієнтів зі стажем хвороби від 1 до 5 років та на фоні рецидивів ХП (65 %). Ці діти також частіше скаржилися на підвищену втомлюваність, особливо в другій половині дня, постійну нестачу часу на виконання шкільних завдань, часту госпіталізацію через погіршення самопочуття. У дітей групи порівняння дані симптоми не виявлені.
У хворих на ХП частіше на відміну від здорових зазнають деформації індивідуально-психологічні риси особистості, змінюється ставлення до себе. Нами відмічалися агресія, самотність, відчуття страху власної професійної непридатності, особливо серед старшокласників (10 % хворих). Діти з тривалим стажем захворювання також висловлювали побоювання щодо ймовірних ускладнень чи інвалідизації, що негативно позначилися б на їхній соціалізації.
За даними психологічних методик, проведених як серед хворих, так і серед здорових дітей, нами констатовано різні ступені психоемоційного виснаження та нервово-психічного напруження.
За даними Гіссенського питальника нами було встановлено в 2 рази вищий ступінь інтенсивності скарг (130 балів) у 65,5 % дітей із хронічним панкреатитом порівняно з вихідними даними у 25 % здорових дітей (за нормою від 0 до 96 балів). Відмічалося вірогідне підвищення балів за шкалами «виснаження» (56 балів) у 75 % дітей із ХП порівняно з даними групи контролю (30 %). Зросла кількість балів за шкалою «шлункові скарги» та «серцеві скарги» у 77,1 % здорових дітей та 40 % хворих основної групи (80 балів). Норми для перших чотирьох шкал знаходяться в діапазоні від 0 до 24 балів.
За результатами методики «Прогноз» у 46,8 % дітей із хронічним панкреатитом встановлено переважання задовільної (ІІІ група) та в 52 % незадовільної (ІV група) нервово-психічної стійкості.
ІІІ група нервово-психічної нестійкості, зокрема, характеризується періодичними зривами при виникненні певних стресових ситуацій для організму (звичне загострення хвороби, поява ускладнень, різке погіршення стану). При цьому оцінка результатів за 10-бальною шкалою склала 5 балів. Прогноз за результатами обстежень щодо стабільності психоемоційного стану був малосприятливим. ІV група проявлялася незадовільним рівнем нервово-психічної стійкості з високим ризиком нервово-психічних зривів, що диктувало потребу в залученні певних спеціалістів (психіатра та невропатолога). Сума балів склала 2. Прогноз у цьому разі був несприятливим. ІІ група характеризується доброю нервово-психічною стійкістю з малоймовірними зривами. Кількість балів для цієї групи становила 7. При цьому прогноз щодо нервово-психічної стійкості був досить сприятливий. Дана група відзначалася лише в 1,2 % хворих на ХП із рідкими загостреннями протягом року та серед здорових дітей (65 %).
За даними тестової методики відмічено підвищений рівень загальної тривожності у 72 % хворих та в 57,5 % здорових дітей. Страх ситуації перевірки знань мав місце у 41,7 % хворих на ХП та в 25 % дітей групи контролю наприкінці семестру перед тестуванням, особливо серед старшокласників обох груп. Проблеми та страхи, пов''язані зі стосунками «учень — викладач», були виявлені у 20 % хворих та в 15 % дітей групи контролю, що відповідало даним опитування. Переживання соціального стресу, пов''язані з негативними стосунками між однолітками, спостерігалися в 70 % хворих та в 33 % дітей групи контролю.
Водночас у 65 % обстежених із ХП виявлено низький фізіологічний опір стресовим ситуаціям, що засвідчує зниження адаптаційних можливостей хворої дитини, підвищує ймовірність неадекватної, деструктивної поведінки у відповідь на тривалий вплив тривожних факторів зовнішнього середовища. Серед представників груп контролю дана симптоматика зустрічається лише в 5 % випадків.
Висновки
1. Астенічний синдром часто супроводжує патологію органів травлення, зокрема хронічний панкреатит.
2. Встановлено пряму залежність маніфестації клінічних симптомів, зокрема астенічного синдрому, від тривалості захворювання.
3. До факторів, що погіршують перебіг ХП, відносяться: пізнє звернення до лікаря через самолікування, тривалий анамнез захворювання, порушення режиму харчування, напружені стосунки з батьками та однолітками, куріння та вживання алкоголю.
4. До клініко-психологічних характеристик астенічного синдрому при хронічному панкреатиті відносяться: вираженість симптомів уже на початку навчання, наявність підвищених рівнів загальної та шкільної тривожності, незадовільна нервово-психічна стійкість, низький рівень опірності стресовим ситуаціям.
5. Від правильної та своєчасної оцінки клініко-психологічних характеристик астенічного синдрому в дітей із хронічним панкреатитом залежить ефективність лікування та профілактика рецидивів чи ускладнень патології.
1. Волянська Л.А., Левенець С.С., Косовська Т.М., Бурбела Е.І. Деякі особливості емоційної сфери у дітей з хронічною патологією // Педіатрія, акушерство та гінекологія. — 2006. — № 3. — С. 42-45.
2. Дороженюк И. Синдром хронической усталости // Врач. — 2001. — № 7. — С. 78.
3. Корольчук С.М. Психофізіологія діяльності. Підручник для студентів вищих навчальних закладів. — К.: Ельга, Ніка-Центр, 2003. — 400 с.
4. Райгородский Д.Я. Практическая психодиагностика. Методики и тесты. — М., 2001.
5. Римарчук Г.В., Тюрина Т.К. Особенности диагностики и терапевтической тактики при хронических панкреатитах у детей // Рос. вестник перинатологии и педиатрии. — 2008. — № 3. — С. 61-67.
