Журнал «Здоровье ребенка» 2 (23) 2010
Вернуться к номеру
Бронхообструктивный синдром у детей первого года жизни и полипрагмазия
Авторы: Юлиш Е.И., Сорока Ю.А., Вакуленко С.И., Донецкий национальный медицинский университет им. М. Горького
Рубрики: Педиатрия/Неонатология
Версия для печати
В работе представлены доказательные материалы о полипрагмазии у детей первого года жизни как одном из факторов риска развития бронхообструктивного синдрома.
Дети, бронхообструктивный синдром, полипрагмазия.
Поменьше лекарств, только совершенно необходимые.
Б.Е. Вотчал
Одной из актуальнейших проблем клинической педиатрии на современном этапе ее развития по-прежнему остается проблема бронхообструктивного синдрома (БОС), особенно у детей первых лет жизни. В широком смысле слова БОС представляет собой комплекс идентичных клинических симптомов различного происхождения с различными патофизиологическими механизмами развития, проявляющися нарушением бронхиальной проходимости. При этом БОС не может претендовать на роль самостоятельной нозологической единицы, несмотря на его самые тяжелые клинические проявления. По многочисленным литературным источникам, за последние 20–30 лет отмечается рост частоты встречаемости БОС, прежде всего среди детей раннего возраста при острых респираторных вирусных инфекциях (ОРВИ). У каждого второго ребенка с ОРВИ имеет место бронхиальная обструкция той или иной степени выраженности. Порой это затрудняет проведение дифференциальной диагностики с бронхиальной астмой, о чем свидетельствуют ретроспективные исследования. По данным О.И. Ласицы, в исследованиях, проведенных с использованием международной методики ISAAC ( International Study of Asthma and Allergies in Childhood ), показано: бронхиальная обструкция в общей популяции детей встречается в 30 % случаев. БОС на фоне ОРВИ может маскировать проявления основного заболевания. У детей первых лет жизни бронхиальная астма в 30–50 % случаев может протекать под маской острого обструктивного бронхита [1–4].
Основной причиной ОРВИ с признаками бронхиальной обструкции являются респираторно-синцитиальные вирусы и вирус парагриппа (тип 3). Однако в последние годы возросла роль внутриклеточних инфекций (хламидии, микоплазмы и др.) в развитии ОРВИ с бронхиальной обструкцией [5–7].
Среди других причин развития БОС у детей следует отметить врожденную и наследственную патологию органов дыхания, пороки развития бронхов, респираторный дистресс-синдром, первичные иммунодефицитные состояния, врожденные пороки сердца, бронхопульмональную дисплазию, аспирацию инородных тел, гастроэзофагеальный рефлюкс, миграцию круглых гельминтов, увеличение внутригрудных лимфатических узлов, опухоли [8, 9].
В развитии БОС, как правило, определенную роль играют предрасполагающие факторы, такие как:
— анатомо-физиологические особенности дыхательной системы детей раннего возраста;
— перинатальная патология;
— гиперплазия тимуса;
— гипотрофия;
— рахит;
— раннее искусственное вскармливание.
Важно иметь в виду, что факторы риска развития бронхиальной обструкции (как более значимые, так и менее существенные) во многом перекрещиваются и усиливают друг друга.
Среди факторов риска развития бронхиальной обструкции у детей, кроме неблагоприятного состояния внешней среды (пыль, загазованность, неудовлетворительные социально-бытовые условия и т.п.), следует отметить:
— наследственную предрасположенность к атопии;
— наследственную и врожденную патологию бронхолегочной системы;
— курение (для маленьких детей — пассивное);
— гиперреактивность дыхательных путей;
— широкое распространение ОРВИ среди детей [10–12].
Источник предрасполагающих факторов и факторов риска развития БОС при различных заболеваниях респираторного тракта, особенно у детей раннего возраста, в условиях современной жизни, быта и технического прогресса неисчерпаем. Не умаляя положительную роль развития фармацевтической промышленности, нельзя не обратить внимание на ее косвенное влияние на развитие различных побочных явлений. Несмотря на то что с давних пор и по настоящее время постоянно дискутируются вопросы полипрагмазии в педиатрии, побочных эффектов лекарственной терапии, проблема обоснованности количественного состава медикаментозной терапии остается открытой [13, 14].
Цель настоящей работы — изучение и анализ возможной роли полипрагмазии как одного из факторов риска развития БОС у детей раннего возраста при лечении ОРВИ.
Выбор рационального медикаментозного лечения всегда был, есть и будет не менее ответственным моментом в работе врача-педиатра, чем постановка самого клинического диагноза. Проблема медикаментозного лечения в педиатрии осложняется огромным и постоянно расширяющимся фармацевтическим рынком. Кроме того, подавляющее большинство препаратов легкодоступны населению, и не секрет, что родители нередко самовольно «дополняют» и «корригируют» назначенное врачом лечение.
Также не считается секретом увлечение врачей назначением препаратов по каждому симптому заболевания без учета при этом их фармакокинетических и фармакодинамических свойств.
Следствием неправильной тактики медикаментозного лечения, а именно количества препаратов, могут быть самые разнообразные лекарственные осложнения. И БОС не является исключением.
Материалы, методы исследования и их обсуждение
Под наблюдением были 955 детей в возрасте от 2 до 12 месяцев, находившихся на стационарном лечении в инфекционных отделениях № 1 и № 2 ГДКБ № 2 г. Донецка в течение последних двух лет по поводу острой респираторной патологии. Нозологическая структура заболеваний представлена в табл. 1.
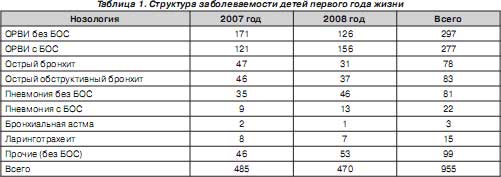
Объектом исследования стали дети, в клинической картине заболеваний которых был выражен БОС. Верификация БОС, учитывая ранний возраст наблюдаемых детей, основывалась преимущественно на тщательном анализе клинических признаков, в отдельных случаях — рентгенологических, особенно когда приходилось проводить дифференциальную диагностику основного заболевания с пневмонией. При наличии БОС отмечалась следующая клиническая симптоматика: одышка (экспираторная, инспираторная, смешанная), эмфизематозное вздутие грудной клетки, коробочный перкуторный звук над легкими, аускультативно — ослабленное дыхание, сухие свистящие и диффузные разнокалиберные влажные хрипы. Рентгенологическими признаками БОС являлись: повышенная прозрачность легочной ткани, горизонтальное положение ребер, низкое стояние диафрагмы.
Согласно целям исследования, наблюдаемые дети были распределены на две группы по следующему принципу: I группа представлена детьми, в суточный комплекс терапии которых входило более 4 препаратов (в отдельных случаях до 7–8 препаратов). Арсенал терапевтических средств, получаемых детьми I группы в течение суток, включал противовирусные средства, антибиотики, антипиретики, антигистаминные препараты, симпатомиметики, ингаляционные глюкокортикоиды, муколитики, а также разнообразные мази и бальзамы для растирки грудной клетки. Характерным для этой группы детей было наличие в их суточной программе лечения более 4 препаратов. Кроме того, имело место необоснованное назначение отдельных групп медикаментов, прежде всего антибиотиков. В некоторых случаях без показаний в комплекс терапии включались антигистаминные препараты, а там, где они были показаны, почему-то назначались десенсибилизирующие средства первого поколения (супрастин, димедрол, фенкарол, фенистил), одним из отрицательных качеств которых является высушивание слизистой дыхательных путей и, как следствие, ухудшение и без того нарушенной эвакуации бронхиального секрета.
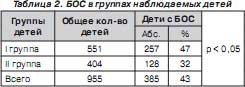
Дети II группы (контрольной) получали не более 4 лекарственных препаратов в сутки. В каждой группе подсчитывался процент детей, у которых заболевание протекало с клинически выраженной обструкцией дыхательных путей (табл. 2).
У детей обеих групп в анамнезе отмечались как предрасполагающие факторы, так и факторы риска развития БОС. Нашей задачей было доказать объективно, что полипрагмазия также является одним из факторов риска развития БОС.
Из табл. 2 следует, что в контрольной группе как в абсолютных цифрах, так и в процентном отношении детей с БОС было значительно меньше. Методом альтернативного варьирования для достоверности полученных данных было проведено сравнение фактического материала в группах, выраженного в процентах. Полученные после подсчетов результаты
(р < 0,05) объективно подтверждают возможность влияния полипрагмазии как одного из факторов риска развития БОС у детей первого года жизни с инфекционной патологией респираторного тракта [15].
Механизмы влияния полипрагмазии на развитие бронхиальной обструкции в каждом конкретном случае могут быть разнообразными, но самыми очевидными являются инициирование иммуновоспалительного процесса в бронхах, поддержание инфекционно-воспалительного процесса в дыхательных путях, влияние некоторых препаратов на активную деятельность реснитчатого аппарата, на адгезивные свойства бронхиального секрета, неадекватное применение некоторых муколитических и секретолитических препаратов, широкое применение антигистаминных медикаментов без учета их влияния на дренажную функцию бронхов.
Таким образом, несмотря на априори известную многогранную отрицательную роль полипрагмазии, не исключается ее значимость в развитии БОС у детей. В связи с этим врач должен помнить о полипрагмазии как о возможном факторе риска развития БОС и назначать только самые необходимые медикаменты.
1. Таточенко В.К., Реутова В.С., Исакова О.Ф. О причинах рецидивирования синдрома бронхиальной обструкции при ОРВИ у детей // Педиатрия. — 1984. — № 9. — С. 21-22.
2. Кролик Е.Б., Лукина О.Ф., Реутова В.С., Дорохова Н.Ф. Бронхообструктивный синдром при ОРВИ у детей раннего возраста // Педиатрия — 1990. — № 3. — С. 8-12.
3. Сорока Е.А., Чернышева О.Е., Левченко С.А., Фоменко Т.А. Алгоритм оказания неотложной помощи детям раннего возраста с бронхообструктивным синдромом. Педиатрия на пороге третьего тысячелетия. Сб. науч. работ, посвященный 85-летию профессора Е.М. Витепского. — Донецк, 2007. — С. 82-86.
4. Ласиця О.Л., Ласиця Т.С., Недельська С.М. Алергологія дитячого віку. — К.: Книгаплюс, 2004. — 367 с.
5. Юлиш Е.И., Балычевцева И.В., Гадецкая С.Г., Вакуленко С.И. Особенности терапии рецидивирующего обструктивного бронхита у детей раннего возраста, инфицированных внутриклеточными патогенами // Совр. педиатрия. — 2007. — № 3. — С. 175-178.
6. Сенатарова А.С., Титова Н.С., Рига Е.А. и др. Особенности течения бронхолегочных заболеваний у детей на фоне хламидийного инфицирования // Український пульмонологічний журнал. — 2003. — № 2. — С. 347-348.
7. Юлиш Е.И., Волосовец А.П. Врожденные и приобретенные TORCH-инфекции у детей. — Донецк: Регина, 2005. — 215 с.
8. Зубаренко А.В., Портнова О.А., Стоева Т.В. Основные принципы этиопатогенеза, диагностики и дифференциальной диагностики бронхообструктивного синдрома у детей // Здоровье ребенка. — 2007. — № 4(7). — С. 95-99.
9. Сорока Ю.А. Бронхообструктивный синдром в педиатрической практике // Здоровье ребенка. — 2006. — № 2. — С. 77-81.
10. Сенаторова Г.С., Логінова О.Л., Чужинська Н.Р. та ін. Рецидивуючий обструктивний бронхіт у дітей: попередити чи лікувати? // Здоровье ребенка. — 2007. — № 3(6). — С. 10-13.
11. Недельская С.Н., Боярская Л.Н., Шумная Т.Е. и др. Факторы риска развития острого обструктивного бронхита у детей раннего возраста // Здоровье ребенка. — 2007. — №3(6). — С. 14-17.
12. Зайцева О.В. Бронхообструктивный синдром у детей // Педиатрия. — 2005. — № 4. — С. 94-104.
13. Кубергер М.Б., Чистяков Г.М. О полипрагмазии в педиатрии // Педиатрия. — 1988. — № 2. — С. 87-90.
14. Соколова Т.С., Кошель И.В., Банченко Т.В. Побочные явления лекарственной терапии у детей. — Л.: Медицина, 1983. — 150 с.
15. Шевченко И.Т., Богатов О.П., Хрипта Ф.П. Элементы вариационной статистики для медиков. — К., 1970. — 106 с.
