Журнал «Здоровье ребенка» 3 (54) 2014
Вернуться к номеру
Кардиальные причины боли в груди у детей
Авторы: Пшеничная Е.В., Бордюгова Е.В., Конопко Н.Н., Дубовая А.В., Паршин С.А., Коваль А.П., Узун Е.С. - Донецкий национальный медицинский университет им. М. Горького
Рубрики: Семейная медицина/Терапия, Кардиология, Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье рассмотрены особенности кровоснабжения и иннервации миокарда, обусловливающие возникновение боли. Представлена характеристика, длительность, иррадиация, условия возникновения и регрессирования ангинозной, связанной с ишемией миокарда, и неангинозной боли. Дана клиническая характеристика, аспекты дифференциальной диагностики боли в сердце у детей с врожденными пороками сердца, аномалиями отхождения коронарных артерий, инфарктом миокарда, кардитом, перикардитом, первичной кардиомиопатией, нарушениями ритма сердца.
У статті розглянуті особливості кровопостачання та іннервації міокарда, що обумовлюють виникнення болю. Подано характеристику, тривалість, іррадіацію, умови виникнення та регресування ангінозного, пов’язаного з ішемією міокарда, й неангінозного болю. Дана клінічна характеристика, аспекти диференціальної діагностики болю в серці в дітей із вродженими вадами серця, аномаліями відходження коронарних артерій, інфарктом міокарда, кардитом, перикардитом, первинною кардіоміопатією, порушеннями ритму серця.
This article presents the features of blood supply and innervation of the myocardium, causing occurrence of pain. The characteristics, duration, irradiation, conditions of onset and regression of anginal, associated with myocardial ischemia, and non-anginal pain are provided. Authors had described clinical characteristics, aspects of the differential diagnosis of heartache in children with congenital heart disease, anomalies of coronary artery junction, myocardial infarction, carditis, pericarditis, primary cardiomyopathy, heart rhythm disorders.
боль в сердце, дети
біль у серці, діти.
heartache, children.
Статья опубликована на с. 119-123
«Ужасный век, ужасные сердца», — говорил А.С. Пушкин об отношениях в обществе XIX века. Этими же словами можно охарактеризовать современность с высокой распространенностью заболеваний сердечно-сосудистой системы во всем мире.
В последние десятилетия одной из частых причин обращения к врачу-кардиологу стала боль в области сердца не только у взрослых, но и у детей. При этом трактовка данного симптома нередко является причиной врачебных ошибок: гипердиагностики заболеваний сердца с последующим назначением необоснованных лекарственных средств и гиподиагностики с отсутствием должного внимания к жалобе, которую расценивают как одно из проявлений аггравации школьников или вегетативной дисфункции.
Чтобы понять механизм болевых ощущений, особенности их локализации и иррадиации, важно помнить анатомо-физиологические особенности кровоснабжения и иннервации сердца.
Кровоснабжение сердца осуществляется за счет правой и левой коронарной артерии. Правая, начинаясь из аорты, идет далее кзади по венечной борозде и, дойдя до задней продольной борозды, спускается по ней вниз. Левая венечная артерия также начинается из аорты, далее делится на две ветви — нисходящую и огибающую. Первая идет к передней продольной борозде, вторая лежит под левым ушком, а затем переходит на заднюю поверхность сердца (рис. 1) [1, 2, 10].
Главные стволы обеих ветвей проходят поверхностно и только ветви 2–3-го порядка проникают в глубину миокарда, причем последние распространяются перпендикулярно поверхности (рис. 2) [3].
/120/120_2.jpg)
Правая венечная артерия снабжает большую часть правого сердца, заднюю часть перегородки, часть задней стенки левого желудочка и медиальную папиллярную мышцу. Левая венечная артерия снабжает остальную часть левого желудочка, переднюю часть перегородки и небольшой участок передней поверхности правого желудочка вдоль перегородки.
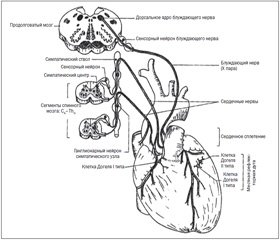
Иннервация сердца осуществляется с помощью 6 сплетений — двух передних, двух задних, одного для передней поверхности предсердий и сплетения синусов Галлера. Вся эта сложная сеть состоит из ветвей, отходящих к сердцу от верхнего, редко — среднего и нижнего шейных узлов пограничного симпатического ствола. Кроме этого, в сердце имеются нервные волокна от пяти-шести грудных узлов позвоночного нерва. Иррадиация боли в спину, грудь, левую руку обусловлена проведением чувствительных импульсов через звездчатый узел к спинномозговым нервам шейных (CVI) и грудных (ThI-ThIV) сегментов (рис. 3) [6]. И.П. Павлов говорил о нервных влияниях на сердце, обусловливающих сердечные состояния: «Их столько, что они с избытком покрывают все поэтические описания деятельности сердца, которое может «прыгать от радости», «биться любовью», «сжиматься от жалости», «колотиться от страха» и т.д.»
Таким образом, особенности иннервации сердца — богатство симпатических волокон, широкий уровень сегментарной иннервации (от CVI до TIV) — обусловливают ряд клинических особенностей «сердечной» боли, позволяющих их дифференцировать от боли иного происхождения, но создающих предпосылки для ошибок.
Различают 2 вида боли в сердце, обусловленной заболеваниями сердца. Это: ангинозная боль, связанная с ишемией миокарда, возникающей в результате недостаточности коронарного кровообращения, и неангинозная боль, или кардиалгия, в основе которой лежат иные механизмы, чем те, которые обусловливают ишемию миокарда [10].
Клиническая классификация боли в груди, предложенная A.G. Diamond в 1983 году, включает: типичную стенокардию; атипичную стенокардию; несердечную боль (не связанную с ишемией миокарда).
По длительности кардиалгии делят на кратковременные (длятся секунды); непродолжительные (на протяжении нескольких минут); продолжительные (изматывают пациентов на протяжении дней, недель, а иногда и нескольких месяцев, могут вызывать депрессивные состояния) [11].
Важное значение имеет характеристика боли в груди, которая позволит отнести больного к одной из следующих категорий: с типичными по всем параметрам приступами стенокардии; с явно нетипичными и нехарактерными для стенокардии болями. Для того чтобы получить эти характеристики, необходимы активные уточняющие вопросы врача обо всех обстоятельствах возникновения, прекращения и особенностях боли.
Характеризуя ишемическую боль, следует помнить о следующих ее особенностях:
1. Локализация:
— за грудиной или в предсердечной области по левому краю грудины;
— может возникать в любом месте между лобком и теменем;
— может быть локализована только в местах иррадиации, а не в грудной клетке.
2. Характер:
— ноющая, давящая, сжимающая; иногда — жгучая, острая;
— язык жестов: больной, сообщая, что боль носит сжимающий характер, кладет сжатый кулак на грудь.
3. Длительность — не более 10 мин.
4. Иррадиация:
— часто — левая рука, шея, челюсть;
— реже — правая рука (или обе руки), спина, живот, зубы.
5. Четкая связь появления боли с физической нагрузкой.
6. Быстрый и полный эффект от приема нитроглицерина.
Характеристика неишемической боли включает следующее:
1. Характер боли: как правило, она острая, режущая или колющая; пульсирующая.
2. Локализация: может быть точечной и ограничиваться участком размером с кончик пальца, в частности на верхушке левого желудочка.
3. Длительность:
— кратковременная, в течение нескольких секунд;
— очень длительная, в течение получаса и более, при отсутствии физической и/или эмоциональной нагрузки.
4. Условия появления:
— поворот или пальпация грудной клетки, подъем одной руки, вращательные движения верхних конечностей;
— во время еды или в покое в положении сидя;
— при глубоком дыхании.
5. Облегчение — при физических усилиях.
6. Повышенная чувствительность над участком боли.
7. Иррадиация в нижние конечности.
8. Множество других симптомов, сопровождающих боль.
Непосредственно при поражении сердца боль обу–словлена: нарушением притока крови и кислорода; воспалительными изменениями миокарда; нарушениями процесса обмена веществ в кардиомиоцитах; чрезмерным увеличением нагрузки на сердечную мышцу [10, 11].
Болезни миокарда, характеризующиеся болью в сердце, делят на коронарогенные (ишемия миокарда (angina pectoris); острый инфаркт миокарда) и некоронарогенные (миокардит, перикардит, кардиомиопатия, врожденные пороки сердца и крупных сосудов, артериальная гипертензия, вегетативная дисфункция) [12].
Боль при врожденных пороках сердца, как правило, носит ишемический характер. Она наиболее характерна для детей со стенозом легочной артерии, — над- и подклапанным стенозом аорты, коарктацией аорты, аорто–легочными фистулами, аномалиями коронарных артерий [9, 12].
Важной и частой причиной боли в груди является эктопическое отхождение коронарных артерий (синдром Бланда — Уайта — Гарленда и др). Если у взрослых основная причина инфаркта миокарда заключается в атеросклеротическом поражении коронарных артерий, то у детей этот этиологический фактор по степени распространенности занимает последнее место. Наиболее частыми причинами инфаркта миокарда у детей являются аномалии развития коронарных артерий и воспалительные заболевания коронарных артерий — коронариты (болезнь Кавасаки, болезнь Такаясу, системная красная волчанка, узелковый периартериит, неспецифический аортоартериит). Наряду с указанным, причинами инфаркта миокарда у детей могут быть травмы сердца и коронарных артерий, феохромоцитома, надклапанный стеноз аорты [8, 9].
Инфаркт миокарда необходимо предположить при наличии следующих клинических симптомов: приступы внезапного беспокойства у детей раннего возраста и типичный ангинозный статус у старших; резко возникшая бледность кожных покровов, цианоз, похолодание конечностей, потливость, тахипноэ или диспноэ, артериальная гипотензия; признаки недостаточности кровообращения преимущественно по малому кругу (тахикардия, одышка, кашель); возможно — кардиогенный шок (холодная кожа серо-бледного цвета, покрытая липким потом, олигоанурия, нитевидный пульс, снижение пульсового давления менее 20–30 мм рт.ст., снижение систолического давления) [4, 7].
Кардиты — гетерогенная группа различных по этиологии и патогенезу токсических, инфекционных, аллергических, аутоиммунных и других заболеваний сердца, субстратом которых является воспаление сердечной мышцы.
В зависимости от этиологического фактора, вызвавшего кардит, выделяют 3 формы заболевания: инфекционную, аллергическую, токсико–аллергическую. Наиболее частой причиной являются вирусы, прежде всего энтеровирус Коксаки А, В, Эпштейна — Барр, цитомегаловирус и другие. В развитии заболевания и его исходе имеют значение наследственные дефекты иммунитета, которые обусловливают нарушение иммунной толерантности, аутоиммунные нарушения. Инициация заболевания, как правило, происходит в организме, который к нему «подготовлен» вследствие нарушенного питания, переохлаждения, интоксикации, наличия текущих заболеваний, физических, эмоциональных перегрузок, в ряде случаев — радиации [7, 13].
Современное течение кардита у детей имеет ряд особенностей: уменьшение количества ревматических с преобладанием подострых, маломанифестных форм, уменьшение частоты формирования пороков; возрастание этиологической роли внутриклеточной инфекции; увеличение числа вирусных миокардитов (в первую очередь вызванных энтеровирусами Коксаки В); увеличение числа «идиопатических» нарушений ритма сердца, обусловленных перенесенным вирусным кардитом; появление «эндокардита оперированного сердца», «протезного эндокардита», «электродного эндокардита», «эндокардита наркоманов» [5, 13].
Диагностическими критериями кардита являются: миокардитический синдром, синдром сердечной недостаточности, электрокардиографический синдром, инструментально-рентгенологическое и лабораторное подтверждение. К наиболее частым факторам повреждения миокарда относят: прямое цитотоксическое действие возбудителя на миокард и регулирующие системы; влияние токсинов на кардиомиоциты, а также неспецифическое клеточное повреждение вследствие генерализованного воспаления; поражение эндотелия мелких венечных артерий с развитием коронарита, аллерго-иммунологические процессы. Клиническая симптоматика кардита мало зависит от этиологических факторов. Начальными неспецифическими предвестниками заболевания могут быть быстрая утомляемость, слабость, потливость, субфебрилитет, снижение аппетита, тошнота, в ряде случаев рвота, послабление стула, головокружение, артралгии, миалгии. Жалобы на боли в области сердца предъявляют 62–80 % больных, при инфицировании вирусом Коксаки В нередко выявляют сопутствующую плевродинию (боль при раздражении плевры) [5, 7, 12].
Болевой синдром при миокардите возникает вследствие воспалительного поражения миокарда, сердечной недостаточности, нарушения ритма сердца и проводимости. Боль при миокардите имеет, как правило, давящий или ноющий характер, иногда — колющий; практически не связана с физическими и эмоциональными нагрузками; часто сочетается с ощущениями перебоев в работе сердца, учащенного сердцебиения или замираний в работе сердца; отличается от стенокардической отсутствием эффекта от приема нитроглицерина; не сопровождается патологическими изменениями ЭКГ [1, 2 ,10].
Перикардит — воспалительное заболевание, захватывающее наружную оболочку сердца. Ощущение боли при этом связано с раздражением множества нервных окончаний в перикарде. Боль при перикардите локализуется внизу и слева в грудной клетке — в проекции верхушки сердца, может захватывать всю область сердца, левую половину груди; иррадиирует в правую половину груди, правую руку. Нехарактерна для перикардита иррадиация боли в левую руку, под левую лопатку, в левую половину шеи и челюстей. Боль острая, ноющая, режущая, не усиливается во время стресса и интенсивных физических нагрузок. Ее интенсивность зависит от положения тела пациента: часто для того, чтобы уменьшить боль, ребенок занимает положение сидя, наклонившись вперед; характерна боль во время вдоха. Кардиалгия при перикардите обычно возникает в начале заболевания, при сухом — вследствие трения между воспаленными листками перикарда, затем при выпотном перикардите по мере образования жидкости в сердечной сумке трение прекращается и боль стихает [4, 7].
Кардиомиопатия (от греч. kardia — сердце, myos — мышца, pathos — болезнь) — первичное идиопатическое (от греч. idios и pathos — «своеобразное страдание») поражение сердечной мышцы, не связанное с воспалительным, опухолевым, ишемическим генезом. Кардиомиопатия имеет различный генез, морфологические и клинические проявления. В настоящее время выделяют 4 ее вида: гипертрофическая (констриктивная), дилатационная (конгестивная), рестриктивная (эндомиокардиальный фиброз), аритмогенная дисплазия правого желудочка.
Патогенез болевого синдрома при первичной кардиомиопатии определяется гипертрофией и дистрофией мышечных волокон, хаотичным расположением и разрушением миофибрилл, повреждением митохондрий, уменьшением количества миозина и актина в миокарде. Указанное приводит к вторичным дистрофическим изменениям стенок ветвей коронарных артерий и дисциркуляторным расстройствам, что обусловливает возможность вторичного очагового ишемического повреждения миокарда. В патогенезе болевого синдрома при гипертрофической кардиомиопатии большое значение имеет градиент давления и высокое внутрижелудочковое давление, приводящее к увеличению напряжения стенки и неадекватной доставке кислорода, ухудшению расслабления и заполнения левого желудочка (у 80 % пациентов), что проявляется утомляемостью, одышкой и ангинозной болью [8]. Важно помнить, что при первичной кардио–миопатии большинство внезапно умерших больных не имеют жалоб или они были неспецифичны и незначительны. Смерть часто является первым клиническим проявлением заболевания. Поэтому даже незначительные клинические проявления обсуждаемой патологии (кардиомегалия, сердечная недостаточность, нарушения ритма сердца) требуют пристального внимания врача [4, 5, 7–9, 13].
Под нашим наблюдением за период с марта 2007 по январь 2014 года находились 49 детей Донецкой области — 28 девочек и 21 мальчик в возрасте от 1 месяца до 18 лет с первичной кардиомиопатией (рис. 4).
/123/123.jpg)
Трое пациентов 8, 11 и 12 лет умерли внезапно.
Нарушения ритма сердца у детей нередко протекают латентно, без жалоб и клинических проявлений. Боль в области сердца при аритмии — неспецифический признак, часто сочетающийся с другими жалобами: при пароксизмальной тахикардии — с ощущениями частых, сильных сердцебиений; при блокадах сердца — с чувством замирания сердца, головокружениями, слабостью; при экстрасистолии — с ощущениями перебоев в работе сердца [7, 13].
Таким образом, боль в сердце у детей — симптом, сопровождающий немало патологических состояний и заболеваний миокарда и перикарда, требующий вдумчивого, дифференцированного подхода в каждом случае. От своевременного выяснения причины боли в области сердца, анализа клинических симптомов, адекватного обследования, дифференциальной диагностики и обоснованного заключения зависят эффективность лечения и прогноз заболевания.
1. Белозеров Ю.М. Детская кардиология. — М.: МЕДпресс-информ, 2004. — С. 9–221.
2. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. — М., 1987. — 448 с.
3. Габаин Л.И. Морфологические основы регуляции кровотока в миокарде // Научно-технический прогресс и диспансеризация населения. Новое в медицине. — Куйбышев: КМИ, 1986. — С. 191–193.
4. Диагностика и лечение неотложных состояний у детей: Учебное пособие / Волосовец А.П., Нагорная Н.В., Кривопустов С.П. и др. — 2-е изд., доп. — Донецк: Заславский А.Ю., 2010. — 160 с.
5. Кардіологія дитячого і підліткового віку: Наук.–практ.посіб. / П.С. Мощич, Ю.В. Марушко, С.О. Бабко та ін.; за ред. П.С. Мощича, Ю.В. Марушка. — К.: Вища шк., 2006. — 422 с.
6. Козлов В.И., Цехмистренко Т.А. Анатомия нервной системы. — М.: Мир, 2006. — 208 с., ил.
7. Леонтьева И.В. Лекции по кардиологии детского возраста. — М: Медпрактика, 2005. — 563 с.
8. Мутафьян О.А. Детская кардиология. — М.: ГЭОТАР-Медиа, 2009. — 504 с.
9. Мутафьян О.А. Пороки сердца у детей и подростков: Руководство для врачей. — М.: ГЭОТАР-Медиа, 2009. — 560 с.
10. Оганов Р.Г., Фомина И.Г. Болезни сердца. — М.: Литтерра, 2006. — 1328 с.
11. Патофизиология заболеваний сердечно-сосудистой системы / Под ред. Л. Лилли. — М.: БИНОМ: Лаборатория знаний, 2007. — 598 с.
12. Самсыгина Г.А., Щербакова М.Ю. Кардиология и ревматология детского возраста. — М.: Медпрактика, 2004. — С. 145.
13. Хоффман Дж. Детская кардиология — М.: Практика, 2006. — 543 с.

/120/120.jpg)
/121/121.jpg)