Журнал «Здоровье ребенка» 7 (58) 2014
Вернуться к номеру
Клініко-імунологічні особливості алергенспецифічної імунотерапії бронхіальної астми в дітей
Авторы: Недельська С.М., Таран Н.М. - Запорізький державний медичний університет
Рубрики: Аллергология , Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
У статті наведено результати дослідження із вивчення клініко-імунологічного перебігу бронхіальної астми залежно від її фенотипу та тривалості специфічної імунотерапії. Виявлено, що алергенспецифічна імунотерапія кліщовими, епідермальними та пилковими алергенами клінічно та імунологічно є високоефективним методом лікування бронхіальної астми в дітей. Імунотерапія кліщовими алергенами має більшу клінічну ефективність, ніж пилковими та епідермальними. За імунологічними показниками алергенспецифічна імунотерапія епідермальними алергенами більш ефективна, ніж кліщовими та пилковими, що може бути пов’язане з особливістю поширеності епідермальних алергенів тварин у навколишньому середовищі. Використання алергенспецифічної імунотерапії в лікуванні бронхіальної астми дозволяє імунореабілітувати дітей, які мають різні види сенситизації.
В статье приведены результаты исследования по изучению клинико-иммунологического течения бронхиальной астмы в зависимости от ее фенотипа и продолжительности специфической иммунотерапии. Выявлено, что аллергенспецифическая иммунотерапия клещевыми, эпидермальными и пыльцевыми аллергенами клинически и иммунологически является высокоэффективным методом лечения бронхиальной астмы у детей. Имунотерапия клещевыми аллергенами более клинически эффективна, чем пыльцевыми и эпидермальными. По иммунологическим показателям аллергенспецифическая иммунотерапия эпидермальными аллергенами более эффективна, чем клещевыми и пыльцевыми, что может быть связано с особенностью распространенности эпидермальных аллергенов животных в окружающей среде. Использование аллергенспецифической иммунотерапии в лечении бронхиальной астмы позволяет иммунореабилитировать детей, имеющих различные виды сенситизации.
The article presents the results of a study on the clinical and immunological course of bronchial asthma depending on its phenotype and duration of specific immunotherapy. It is found that allergen-specific immunotherapy with mite, epidermal and pollen allergens clinically and immunologically is a highly effective method of treatment of bronchial asthma in children. Immunotherapy with mite allergens has greater clinical efficacy than pollen and epidermal one. By immunological parameters, allergen-specific immunotherapy with epidermal allergens is more effective than with mite and pollen one, that may be associated with features of the occurrence of epidermal animal allergens in the environment. Using allergen-specific immunotherapy in the treatment of bronchial asthma allows carrying out immune rehabilitation of children who have various kinds of sensitization.
алергенспецифічна імунотерапія, бронхіальна астма, діти, алергени.
аллергенспецифическая иммунотерапия, бронхиальная астма, дети, аллергены.
allergen-specific immunotherapy, bronchial asthma, children, allergens.
Статья опубликована на с. 33-36
Останніми роками значно збільшилася кількість дітей та підлітків, які страждають від бронхіальної астми. За даними офіційної статистики, їх число перевищує чверть мільйона чоловік на території України [1, 6, 9]. Бронхіальна астма — поліетіологічне захворювання, у розвитку якого відіграють роль як внутрішні фактори ризику, що зумовлюють схильність до нього людини, так і зовнішні фактори, які викликають розвиток такої патології у схильних до неї людей, призводять до загострення захворювання або до тривалого збереження симптомів хвороби [2, 4, 8]. Досягнутий у даний час прогрес у вивченні механізмів розвитку БА став основою для розробки нової концепції її патогенетичного лікування, згідно з якою основу астми як захворювання становить алергічне запалення дихальних шляхів і пов’язана з ним гіперреактивність бронхів.
До сьогодні базисним у терапії БА вважається призначення протизапальних препаратів. До алергенспецифічної імунотерапії (АСІТ) ставлення неоднозначне, інколи — скептичне [3, 5]. Усе це висуває на перший план невирішені питання терапії БА в дітей: пошук методів дії на всі ланки патогенезу алергічного процесу, зміну характеру реагування дитячого організму на природну експозицію алергену. Таким чином, одним із невирішених питань лікування БА є пошук нових критеріїв активності запалення, вивчення їх діагностичної інформативності, моніторинг імунологічних і біохімічних показників при застосуванні алергенспецифічної імунотерапії в дітей, хворих на бронхіальну астму [7, 8].
Тому метою дослідження стало підвищення ефективності лікування бронхіальної астми в дітей методом АСІТ залежно від його тривалості та клініко-імунологічних змін.
Ми поставили таке завдання: вивчити клініко-імунологічний перебіг бронхіальної астми залежно від її фенотипу та тривалості специфічної імунотерапії.
Об’єкт дослідження: патологія бронхопульмональної системи в дітей у різні фази захворювання (загострення, ремісія). На момент дослідження стартова терапія відповідала ступеню тяжкості БА.
Методи дослідження
Були застосовані клінічні, біохімічні (визначення загального та алергенспецифічних IgЕ та еозинофільного катіонного білка сироватки крові), провокаційні шкірні тести методом прик-тестування з основними пилковими, побутовими та харчовими алергенами, інструментальні методи дослідження.
У роботі була досліджена ефективність АСІТ алергенами кліщів (Der p1, Der f1), епідермальними алергенами котів та собак (Fel d1, Can f1) та сумішшю алергенів пилкових рослин. Облік клінічних показників проводився через 4–5 років від початку алергенспецифічної імунотерапії, оскільки саме така її тривалість є найбільш ефективною.
На початку лікування проводили облік клінічних та лабораторних показників у 497 дітей, які в подальшому були поділені на групи залежно від виду алергену, що використовувався для АСІТ. Алергенспецифічну імунотерапію кліщовими алергенами отримали 287 дітей, середній вік — 15,7 року (70,3 % хлопчиків та 29,7 % дівчаток; частота БА легкого та середнього ступеня тяжкості — 35 та 65 %). АСІТ епідермальними алергенами отримали 48 дітей, середній вік — 14,9 року (69,8 % хлопчиків та 30,2 % дівчаток; частота БА легкого та середнього ступеня тяжкості — 33,9 та 66,1 %). АСІТ пилковими алергенами отримали 162 дитини, середній вік — 15,2 року (71,1 % хлопчиків та 28,9 % дівчаток; частота БА легкого та середнього ступеня тяжкості — 34,8 і 65,2 %). Аналізовані показники після лікування порівнювали зі значеннями до лікування в загальній групі дітей.
Під час проведення алергенспецифічної імунотерапії різними видами алергенів у всіх групах дітей спостерігалося вірогідне зниження частоти та тривалості денних і нічних нападів задухи (табл. 1).
Уведення епідермальних та пилкових алергенів дозволило досягти практично повного зникнення нападів у 100 % випадків, у той час як введення кліщових — лише у 95–98 %. Але нами не виявлено статистично вірогідної різниці в середній бальній оцінці динаміки симптоматики астми залежно від виду алергену, що вакцинується.
Під час проведення АСІТ ми спостерігали регрес не тільки клінічних проявів бронхіальної астми, а й супутньої патології. Так, після лікування кліщовими алергенами алергічний риніт і/або кон’юнктивіт зберігались у 30,96 % хворих. АСІТ епідермальними алергенами дозволила зменшити ці прояви до 15,38 %, а терапія пилковими алергенами — до 35,29 %. Регрес симптомів під впливом терапії наочно підтверджувався бальною оцінкою. Клінічні прояви до лікування — 2,64 ± 0,06 бала, після завершення курсу АСІТ кліщовими, епідермальними та пилковими алергенами оцінка статистично вірогідно знизилася до 0,41 ± 0,05 бала, 0,15 ± 0,06 бала, 0,53 ± 0,24 бала відповідно. Аналогічною була бальна динаміка симптомів ураження шкіри після контакту з причинно–значимим алергеном. Оцінка симптому зменшилася з 3,21 ± 0,99 бала перед проведеною терапією до повної (при АСІТ епідермальними алергенами) ліквідації клінічної симптоматики (табл. 2).
Аналіз цих даних засвідчує, що під впливом алергенспецифічної імунотерапії більшою мірою знижувались ознаки сенситизації до епідермальних алергенів — у 100 % дітей була відсутньою реакція слизових та шкіри на контакт із домашніми тваринами. Середній бал клінічного показника ступеня бронхіальної гіперреактивності (характер та вираженість реакції дихальних шляхів на контакт із причинно-значимим алергеном) після лікування був вірогідно більш низьким для АСІТ епідермальними алергенами, ніж алергенами пилку або кліщів.
Під час проведення лікування методом алергенспецифічної імунотерапії різними видами алергенів у всіх групах дітей спостерігалося вірогідне зниження частоти та тривалості денних і нічних нападів ядухи. Дані наведені в табл. 3.
Величина об’єму фіксованого видиху, виражена у відсотках від значень вікової норми, вірогідно збільшувалася лише під час вакцинації пилковими алергенами, а абсолютна величина пікової швидкості видиху — епідермальними та пилковими алергенами. Під час проведення якісної та бальної оцінки ефективності АСІТ різними алергенами щодо покращення показників функції зовнішнього дихання найбільш значимі зміни спостерігалися в дітей із сенсибілізацією до алергенів пилкових рослин.
Незалежно від різновидів алергенів проведена алергенспецифічна імунотерапія була клінічно ефективною й дозволяла контролювати величини пікової швидкості видиху не менше ніж у 93 % випадків. При цьому бальна оцінка знижувалася з 2,45 ± 0,04 бала до 0,00 бала.
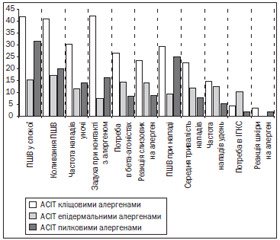
Найбільшої уваги, на наш погляд, заслуговують показники порівняльної клінічної ефективності використання кліщових, епідермальних та пилкових алергенів для проведення АСІТ (рис. 1).
/36/36.jpg)
Отже, алергенспецифічна імунотерапія причинно-значимими алергенами в 93 % випадків сприяє доброму клінічному ефекту, який випереджує імунологічні зміни. АСІТ сприяла регресу клінічної картини, що проявлялося відсутністю загострень, стабільними, а потім і покращеними показниками функції зовнішнього дихання, тривалою ремісією після закінчення курсу лікування (5 років), порідшанням та зменшенням у подальшому вираженості тяжкості нападів, меншою потребою у фармакологічних препаратах, іноді й повною відмовою від них.
Висновки
1. АСІТ кліщовими, епідермальними та пилковими алергенами клінічно та імунологічно є високоефективним методом лікування бронхіальної астми у дітей.
2. АСІТ кліщовими алергенами має більшу клінічну ефективність, ніж пилковими та епідермальними.
3. За імунологічними показниками АСІТ епідермальними алергенами більш ефективна, ніж кліщовими та пилковими, що може бути пов’язане з особливістю поширеності епідермальних алергенів тварин у навколишньому середовищі.
4. Використання алергенспецифічної імунотерапії в лікуванні бронхіальної астми дозволяє імунореабілітувати дітей, які мають різні види сенситизації.
1. Агеева Е.С. Механизмы программируемой гибели лимфоцитов, эозинофилов и нейтрофилов у больных бронхиальной астмой: Дисс… канд. мед. наук. — Томск, 2006. — С. 1–5.
2. Глобальная стратегия лечения и профилактики бронхиальной астмы, пересмотр 2009, 2010 гг.
3. Дранник Г.Н. Клиническая иммунология и аллергология. — Одесса: Астропринт, 1999. — 603 с.
4. Емельянов А.В. Специфическая иммунотерапия // Общая аллергология. — Т. 1 / Под ред. Г.Б. Федосеева. — СПб.: Нормед-Издат, 2001. — С. 682–93.
5. Ласиця О.І., Недельська С.М. Специфічна вакцинація алергенами у дітей: Метод. рекомендації для лікарів-інтернів, лікарів загальної практики та лікарів-алергологів. — 2002. — 44 с.
6. Bousquet J., Lockey R., Mailing H.J. Allergen immunotherapy: therapeutic vaccines for allergic diseases. A WHO position paper // J. Allergy Clin. Immunol. — 1998. — 1(Pt 1). — 558–562.
7. Calderon M.A., Cox L., Casale T.B., Moingeon P., Demoly P. Multiple-allergen and single-allergen immunotherapy strategies in polysensitized patients: looking at the published evidence // J. Allergy Clin. Immunol. — 2012. — 129. — 929–934.
8. Szefler S.J., Phillips B.R., Martinez F.D., Chinchilli V.M., Lemanske R.F., Strunk R.C. et al. Characterization of within-subject responses to fluticasone and montelukast in childhood asthma // J. Allergy Clin. Immunol. — 2005. — 115. — 233–242.
9 . Pajno G.B., Barberio G., De Luca F., Morabito L., Parmiani S. Prevention of new sensitizations in asthmatic children monosensitized to house dust mite by specific immunotherapy. A six-year follow-up study // Clin. Exp. Allergy. — 2001. — 31. — 1392–1397.

/34/34.jpg)
/35/35.jpg)