Журнал «Здоровье ребенка» 3 (63) 2015
Вернуться к номеру
Особливості перебігу раннього періоду адаптації новонароджених, хворих на гіпоксично-ішемічну енцефалопатію, залежно від маси тіла при народженні
Авторы: Ортеменка Є.П. — Буковинський державний медичний університет, м. Чернівці
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
На базі відділення патології новонароджених обласної дитячої клінічної лікарні м. Чернівців обстежено 41 доношену дитину, хвору на гіпоксично-ішемічну енцефалопатію, з метою вивчення особливостей перебігу раннього періоду їх адаптації залежно від маси тіла при народженні. Встановлено, що ранній період адаптації доношених новонароджених із гіпоксично-ішемічною енцефалопатією та відповідною до терміну гестації масою тіла характеризувався: патологічним перебігом пологів в третині (32,1 %) спостережень і народженням чверті (25 %) дітей із тугим обвиттям пуповини, що втричі частіше (22,2 % новонароджених) призводило до тяжкої асфіксії в пологах, асоційованої з розвитком поліорганної недостатності (14,3 % випадків) і судомного синдрому (17,9 % спостережень). Доношеним дітям із гіпоксично-ішемічною енцефалопатією та малою до терміну гестації масою тіла притаманними є: народження в менші терміни (у 37–39 тижнів) гестації (84,6 % дітей), що в 15,4 % випадків асоціювалося з юним (до 20 років) віком матерів та вдвічі частіше (61,5 % дітей) призводило до респіраторних порушень при народженні, що потребували проведення штучної вентиляції легень.
На базе отделения патологии новорожденных областной детской клинической больницы г. Черновцов обследован 41 доношенный ребенок, страдающий гипоксически-ишемической энцефалопатией, с целью изучения особенностей течения раннего периода их адаптации в зависимости от массы тела при рождении. Установлено, что ранний период адаптации доношенных новрожденных с гипоксически-ишемической энцефалопатией и массой тела, соответствующей сроку гестации, характеризовался: патологическим течением родов у трети (32,1 %) и рождением четверти (25 %) детей с тугим обвитием пуповины, что втрое чаще способствовало развитию тяжелой асфиксии в родах, ассоциированной с развитием полиорганной недостаточности (14,3 % случаев) и судорожного синдрома (17,9 % наблюдений). Доношенным детям с гипоксически-ишемической энцефалопатией и низкой относительно срока гестации массой тела свойственно: рождение в меньшие сроки (на 37–39-й неделе) гестации (84,6 % детей), что ассоциировалось в 15,4 % случаев с юным (до 20 лет) возрастом матерей и вдвое чаще (61,5 % новорожденных) приводило к респираторным нарушениям, требующим проведения искусственной вентиляции легких.
In the department of neonatal pathology of Chernivtsi regional children’s clinical hospital, 41 full-term newborns with hypoxic-ischemic encephalopathy have been examined in order to study the features of early period of their adaptation depending on birth weight. It was found that the early adaptation period of full-term newborns with hypoxic-ischemic encephalopathy and body weight adequate in terms of gestational age was characterized by: pathological delivery in one third (32.1 %) of cases and the birth of one fourth (25 %) of infants with tight nuchal cord that three times more often (22.2 % of neonates) led to severe asphyxia, associated with the development of the multiple organ failure (14.3 % of cases) and seizures (17.9 % of observations). Full-term children with hypoxic-ischemic encephalopathy and body weight low in terms of gestational age are characterized by: lower gestational age (37–39 weeks) at birth (84.6 % of children), which has been associated with young (under 20 years) age of mothers in 15.4 % of cases, and twice as likely (61.5 % of children) led to respiratory disorders at birth, requiring artificial lung ventilation.
доношені новонароджені, гіпоксично-ішемічна енцефалопатія, низька до гестаційного віку маса тіла, ранній адаптаційний період.
доношенные новорожденные, гипоксически-ишемическая энцефалопатия, низкая относительно срока гестации масса тела, период ранней адаптации.
full-term newborns, hypoxic-ischemic encephalopathy, body weight low in terms of gestational age, early adaptation period.
Статья опубликована на с. 99-103
Останніми роками хвороби нервової системи дітей посідають друге рангове місце серед причин інвалідності після вроджених аномалій розвитку. Так, у Чернівецькій області інвалідність з причин хвороб нервової системи серед дітей віком до 18 років (на 1000 дитячого населення) зросла з 3,97 ‰ у 2010 році до 4,31 ‰ у 2012 році при загальнодержавному показнику у 2011 році 3,78 ‰ [2]. При цьому відомо, що в даної когорти дітей інвалідність у 70–80 % випадків спричинена наслідками перинатального ураження центральної нервової системи (ЦНС) [3], серед яких, у свою чергу, лідируючі позиції (47 % випадків) займає гіпоксично-ішемічне ураження ЦНС [3, 4].
Гіпоксично-ішемічна енцефалопатія (ГІЕ) новонароджених може мати поліетіологічне походження та водночас не завжди призводить до стійких неврологічних порушень [4, 10]. Численні фактори, що сприяють розвитку перинатальної енцефалопатії, класифікують на антенатальні, інтранатальні та постнатальні, материнські та фетальні. Проте їх індивідуальні предикторні чинники і прогноз залишаються суперечливими та дискутабельними [3, 6].
Вважають, що ГІЕ у 70 % новонароджених є вторинною щодо патологічних процесів, які розпочалися внутрішньоутробно [10]. Інші автори вказують на те, що у 90 % випадків гіпоксично-ішемічне ураження ЦНС є наслідком поєднаних (анте- та інтранатальних) чинників [6, 12]. Водночас поширеність ГІЕ, що виникла раптово під час пологів, на фоні повного благополуччя (у здорових батьків та за відсутності будь-якої пренатальної патології), становить приблизно 1,6 : 10 000 дитячого населення [10].
Хоча ризик виникнення гіпоксично-ішемічного ураження ЦНС значно вищий у недоношених дітей та новонароджених із малою до гестаційного віку масою тіла [4, 10, 12], серед доношених дітей даний стан не є рідкісним — у середньому від 2 до 9 випадків на 1000 пологів [6]. Водночас новонароджені з малою до гестаційного віку масою тіла відносяться до групи високого ризику не лише щодо виникнення ГІЕ зі значною ймовірністю її несприятливого перебігу (підвищені ризики смертності та інвалідності внаслідок формування тяжких моторних та інтелектуальних порушень), але й щодо розвитку інших патологічних коморбідних станів (анемії, респіраторних і метаболічних порушень, інфекцій) [11, 12].
Мета дослідження: вивчити особливості перебігу раннього періоду адаптації хворих на гіпоксично-ішемічну енцефалопатію новонароджених за наявності відповідної або низької для гестаційного віку масою тіла.
Матеріали та методи
На базі відділення патології новонароджених ОДКЛ м. Чернівців обстежена 41 доношена дитина, госпіталізована з приводу гіпоксично-ішемічної енцефалопатії. До першої (І) клінічної групи спостереження увійшли 28 пацієнтів із ГІЕ та нормальною масою тіла відносно терміну гестації, а другу (ІІ) групу порівняння сформували 13 новонароджених, які народилися з низькою для гестаційного віку масою тіла.
Діти обох груп спостереження госпіталізовані до відділення у середньому на четверту добу життя: середній вік новонароджених І клінічної групи становив 4,5 ± 0,4 доби, а ІІ групи порівняння — 3,9 ± 0,7 доби (Р > 0,05).
За гендерним складом групи порівняння не відрізнялися. Так, у І групі було 16 (57,1 %) хлопчиків і 12 (42,95 %) дівчаток, а до ІІ групи спостереження увійшли 9 (69,2 %) новонароджених чоловічої статі (Р > 0,05) та 4 (30,8 %) дівчинки (Р > 0,05). Гендерний розподіл груп порівняння узгоджувався із даними літератури [1, 6, 11] щодо чоловічої статі як фактора ризику ГІЕ, оскільки більшість (61 %) від загальної когорти обстежених становили хлопчики.
У когорті обстежених новонароджених переважали мешканці сільської місцевості: у І клінічній групі їх було 82,1 %, а у ІІ групі спостереження — 53,8 % (Р > 0,05), що відповідало профілю обласної дитячої клінічної лікарні. Усі діти надійшли в гострому періоді ГІЕ, а провідним неврологічним синдромом виявився синдром пригнічення ЦНС (92,9 % — у І клінічній групі, 92,3 % випадків — у групі порівняння).
Отримані дані аналізувалися методами біостатистики з використанням параметричних і непараметричних методів обчислення. Вірність нульової гіпотези визначалася з урахуванням рівня значущості Р, Рф (методом кутового перетворення Фішера).
Результати
Слід зазначити, що у більшості випадків матері обстежених дітей народжували вперше (53,6 % випадків — у І клінічній групі та 61,5 % спостережень — у ІІ групі), що збігається з даними дослідників щодо віднесення дітей, які народилися від перших пологів, до групи ризику розвитку перинатальної патології, у тому числі енцефалопатії новонароджених [6, 8, 9].
Зважаючи на те, що юний або старший вік породіль є фактором ризику ГІЕ у новонароджених [3, 5, 12], видавалося доцільним вивчити середній вік матерів дітей, які увійшли в дослідження. Хоча середній вік матерів обстежених дітей вірогідно не відрізнявся в групах спостереження (26,2 року — у І клінічній групі та 25,1 року — у ІІ групі порівняння; Р > 0,05), кожна десята породілля відносилася до незрілих (вік до 20 років): 10,7 % випадків — у І групі та 15,4 % спостережень — у ІІ групі (Рф > 0,05). Частка матерів віком 30 років та старше становила третину (28,6 %) випадків у І клінічній групі та лише 15,4 % спостережень — у групі маловагових дітей із ГІЕ (Рф > 0,05).
Незважаючи на те що представники обох груп спостереження відносилися до доношених новонароджених, хворі ІІ групи вирізнялися вірогідно меншими термінами гестації. Так, термін гестації дітей І клінічної групи становив у середньому 39,5 ± 0,3 тижня (мінімум — 37 і максимум — 41 тиждень), а ІІ групи спостереження — 38,5 ± 0,4 (Р < 0,05) тижня (мінімум — 37 і максимум — 42 тижні). При цьому діти ІІ групи народжувалися в термін до 40-го тижня гестації (в терміні 37–39 тижнів) удвічі частіше (84,6 % випадків) відносно І клінічної групи (42,9 % пацієнтів; Р < 0,03).
Антропометричні показники новонароджених ІІ клінічної групи були вірогідно меншими відносно пацієнтів групи порівняння, що в цілому відповідало супутньому діагнозу «маловагові для терміну гестації діти» та підкреслювало коректність формування груп порівняння. Дані антропометричного обстеження дітей при народженні наведені у табл. 1.
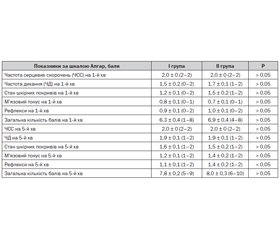
Зважаючи на дані літератури щодо асоціації низької бальної оцінки новонароджених за шкалою Апгар (особливо на 5-й хвилині життя) із ризиком розвитку гіпоксично-ішемічного ураження ЦНС [5, 6, 8], видавалося доцільним проаналізувати даний показник адаптації малюків у клінічних групах порівняння (табл. 2).
Аналіз отриманих даних показав, що відразу після народження стан новонароджених обох груп спостереження був порушений за рахунок пригнічення функції центральної нервової системи та респіраторних порушень, асоційованих із гіпоксією різного ступеня тяжкості, що клінічно проявлялася діфузним або периферичним ціанозом, проте в жодної дитини не виявлялися ознаки порушення роботи серця.
Попри відсутність у групах порівняння вірогідних відмінностей за показниками шкали Апгар на 1-й хвилині життя, критично тяжке порушення загального стану частіше виявлялося у новонароджених І клінічної групи порівняно з маловаговими новонародженими. Так, рівень Апгар-тесту на 1-й хвилині < 4 балів зареєстрований у кожного п’ятого пацієнта І клінічної групи (22,2 %) та лише у 7,7 % випадків у групі порівняння (Рф > 0,05).
Помірну асфіксію діагностували у 10,7 % випадків у І групі та у 15,4 % спостережень у ІІ групі (Рф > 0,05), Проте тяжка асфіксія з розвитком поліорганної недостатності вдвічі частіше реєструвалася у І групі (14,3 % випадків) порівняно з ІІ групою порівняння (7,7 % дітей; Рф > 0,05).
Тяжкий ступінь порушення загального стану відразу після народження визначався у чверті (25 %) дітей І клінічної групи та лише у 15,4 % спостережень серед маловагових новонароджених (Рф > 0,05), а середньотяжкий мав місце у 21,4 % новонароджених І групи та у 30,8 % випадків у ІІ групі порівняння (Рф > 0,05). При цьому 39,3 % пацієнтів І групи та 38,7 % хворим ІІ групи проводилися заходи первинної серцево-легеневої реанімації (згідно з наказом МОЗ України № 312). Із реанімаційних заходів киснева підтримка новонароджених застосовувалася у половині випадків (у 57,1 % дітей І групи та у 53,8 % хворих ІІ групи).
Слід відзначити, що у маловагових дітей на першій хвилині життя вдвічі частіше траплялися респіраторні порушення, що потребували проведення штучної вентиляції легень (у 61,5 % дітей ІІ групи проти 35,7 % новонароджених І клінічної групи; Рф < 0,05).
Незважаючи на те що в обох клінічних групах констеляція балів за шкалою Апгар на 5-й хвилині в середньому відповідала задовільному стану новонароджених (табл. 2), у третини дітей (29,2 % випадків — у І групі та 33,3 % спостережень — у ІІ групі) реєструвався результат Апгар-тесту 7 балів, що повсякчас асоціюється з ризиком розвитку ГІЕ [7, 8].
Попри те, що до 5-ї хвилини життя у новонароджених обох клінічних груп відбулася стабілізація дихальної функції, акроціаноз ще визначався у половини (50 %) маловагових новонароджених і лише у третини (37,5 %) дітей І клінічної групи (Рф > 0,05).
Водночас у більшості представників І клінічної групи через 5 хвилин після народження мали місце ознаки пригнічення ЦНС. Так, м’язовий тонус та безумовні рефлекси, оцінені в 1 бал за шкалою Апгар, спостерігалися лише у 60 % маловагових пацієнтів та у 81,3 % (Рф > 0,05) і у 93,8 % (Рф < 0,05) новонароджених І клінічної групи відповідно.
Слід відзначити, що лише у новонароджених І клінічної групи у періоді ранньої адаптації траплявся судомний синдром (17,9 % випадків) проти жодного випадку у ІІ групі спостереження (Рф < 0,05).
Таким чином, аналіз наведених вище даних свідчить про те, що тяжкий ступінь порушення неврологічного статусу переважав серед дітей І клінічної групи порівняно з пацієнтами з ознаками внутрішньоутробної гіпотрофії. Водночас у маловагових дітей частіше траплялися респіраторні порушення в ранньому періоді новонародженості.
Можливо, тяжка асфіксія в пологах із розвитком серйозніших неврологічних порушень у дітей І групи спостережень пов’язана з патологічним перебігом пологів їх матерів. Так, діти даної групи вдвічі частіше (32,1 % спостережень) народжувалися від патологічних пологів (шляхом кесарського розтину, з використанням вакуумної екстракції або за допомогою медикаментозної індукції) порівняно з групою порівняння (15,4 % осіб, Рф > 0,05). Слід зазначити, що окситоцинову стимуляцію пологів, яку вважають одним із інтранатальних чинників асфіксії новонароджених та фактором ризику розвитку ГІЕ [5–7], застосовували лише у матерів дітей І клінічної групи (14,3 % випадків), в жодному випадку у ІІ групі спостереження її не використовували.
Туге обвиття пуповиною в пологах із розвитком дистресу новонародженого спостерігалось у чверті (25 %) дітей І клінічної групи і лише в одного пацієнта (7,7 %) з внутрішньоутробною гіпотрофією (Рф < 0,05). При цьому у дітей з оптимальною відносно до гестаційного віку масою тіла при народженні частіше реєстрували щільні (забруднені) навколоплодні води, що вважається фактором ризику асфіксії в пологах та розвитку ГІЕ [1, 5, 8]. Так, при народженні дітей І клінічної групи патологічні (мутні, меконіальні, геморагічні) навколоплідні води зареєстровані в третині випадків (32,1 %) проти 7,7 % спостережень у групі порівняння (Рф < 0,05).
Таким чином, у доношених новонароджених із відповідною до гестаційного віку масою тіла при народженні відмічалася більш тяжка асфіксія в пологах, що асоціювалася в третини дітей із патологічним перебігом пологів та тугим обвиттям пуповиною під час пологів.
Висновки
1. Ранній період адаптації доношених новонароджених із гіпоксично-ішемічною енцефалопатією та відповідною до терміну гестації масою тіла характеризувався: патологічним перебігом пологів в третині (32,1 %) спостережень та народженням чверті (25 %) дітей із тугим обвиттям пуповини, що втричі частіше (22,2 % новонароджених) призводило до тяжкої асфіксії в пологах, асоційованої з розвитком поліорганної недостатності (14,3 % випадків) та судомного синдрому (17,9 % спостережень).
2. Доношеним дітям із гіпоксично-ішемічним ураженням центральної нервової системи та малою для терміну гестації масою тіла притаманними є: народження в менші терміни (у 37–39 тижнів) гестації (84,6 % дітей), що в 15,4 % випадків асоціювалося із юним (до 20 років) віком матерів та вдвічі частіше (61,5 % дітей) призводило до респіраторних порушень при народженні, що вимагали проведення респіраторної підтримки шляхом протезування функції дихання.
1. Клинико-морфологические параллели при асфиксии плода и новорожденного с позиций судебной медицины / В.В. Качер, Д.В. Богомолов, И.Н. Богомолова, М.Я. Баранова // Судебно-медицинская экспертиза. — 2011. — №. 4. — C. 51–54.
2. Основні показники діяльності педіатричної служби в Чернівецькій області: статистично-аналітичний довідник (2010–2012 рр.) «Стан здоров’я дітей та підлітків в Чернівецькій області за 2011–2012 рр.» / [Відповід. за випуск Чепіль М.І.]. — Чернівці: Орг.-метод. відділ ОДКЛ, 2013. — 706 с.
3. Пальчик А.Б. Гипоксически-ишемическая энцефалопатия новорожденных / А.Б. Пальчик, Н.П. Шабалов. — 4-е изд., испр. и доп. — М.: МЕДпресс–информ, 2013. — 288 с.
4. Последствия перинатальных поражений центральной нервной системы: дискуссионные вопросы / А.П. Волосовец, С.П. Кривопустов, И.А. Логинова, М.А. Шакотько // Здоровье ребенка. — 2008. — № 4(13). — С. 101–106.
5. Antepartum and Intrapartum Factors Preceding Neonatal Hypoxic-Ischemic Encephalopathy / M. Martinez-Biarge, J. Diez-Sebastian, C.J. Wusthoff [et al.] // Pediatrics. — 2013. — Vol. 132. — P. 952–960.
6. Futrakul S. Risk factors for hypoxic-ischaemic encephalopathy in asphyxiated newborn infants / S. Futrakul, P. Praisuwanna, P. Thaitumyanon // J. Med. Assoc. Thai. — 2006. — Vol. 89, № 3. — P. 322–326.
7. Incidence and prediction of outcome in hypoxic-ischaemic encephalopathy in Japan / M. Hayakawa, Y. Ito, S. Saito, N. Mitsuda, H. Yoda [et al.] // Pediatrics International. — 2014. — Vol. 56. — P. 215–221.
8. Perinatal morbidity and risk of hypoxic-ischaemic encephalopathy assotiated with intrapartum sentinel events / M. Martinez-Biarge, R. Madero, A. Gonzalez, J. Quero [et al.] // Am. J. Obstetr. аnd Ginecol. — 2012. — Vol. 206. — P. 148–154.
9. Prediction of perinatal hypoxic encephalopathy: proximal risk factors and short-term complications / T.Y.Y. Zamzami, S.A. Al-Saedi, A.M. Marzouki, H.A. Nasrat // J. Clin. Gynecol. Obstet. — 2014. — Vol. 3(3). — P. 97–104.
10. Queensland Maternity and Neonatal Clinical Guideline: Hypoxic-ischaemic encephalopathy [Електронний ресурс] // Queensland Maternity and Neonatal Clinical Guideline: Hypoxic-ischaemic encephalopathy, рublication date: May 2010; document number: MN10.11-V4-R15. — Режим доступу: http://www.health.qld.gov.au/qcg/documents/g_hie5-1.pdf
11. Qureshi A.M. Hypoxic–ischaemic encephalopathy in neonates / A.M. Qureshi, A. Rehman, T.S. Siddiqi // J. Ayub. Med. Coll. Abbottabad. — 2010. — Vol. 22(4). — P. 190–193. — http://www.ayubmed.edu.pk/JAMC/PAST/22–4/Azhar.pdf
12. Urinary lactate/creatinine ratio as early predictor of hypoxic ischaemic encephalopathy in term neonates admitted to NICU, Zagazing University hospitals / M.A. Badr, Y.F. Ali, M.A. Abdelhady [et al.] // Res. J. Medicine and Med. Sci. — 2011. — Vol. 6(2). — P. 54–61.

/111/111.jpg)