Журнал «Здоровье ребенка» 6 (66) 2015
Вернуться к номеру
Особенности течения хронического вирусного гепатита B у детей
Авторы: Березенко В.С., Царева А.В. - ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», г. Киев; Областная инфекционная клиническая больница, г. Запорожье
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Мета — вивчити особливості перебігу хронічного вірусного гепатиту В (ХГВ) у дітей залежно від тривалості хвороби, штаму вірусу та вірусного навантаження. Обстежена 61 дитина з ХГВ віком 3–18 років. Усім хворим було проведено клінічне, лабораторне та інструментальне обстеження. Клінічний перебіг ХГВ оцінювався за вираженістю клінічних і лабораторних синдромів протягом усього періоду захворювання. Методом полімеразної ланцюгової реакції та за допомогою імуноферментного аналізу визначено штам вірусу гепатиту В (HBV) і вірусне навантаження. Фіброз печінки оцінювався за індексом APRI. ХГВ у третини дітей характеризувався неактивним перебігом (імунотолерантна фаза), у половини хворих мала місце низька та мінімальна активність запального процесу в печінці з мінімальною клінічною симптоматикою. У 55,9 % дітей встановлено горизонтальний шлях передачі вірусу. Встановлено, що у хворих із високим вірусним навантаженням і диким штамом HBV ХГВ вірогідно частіше має активний перебіг. Зі зростанням тривалості ХГВ вірусне навантаження зменшується. Встановлено прямий зв’язок середньої сили між штамом вірусу та вірусним навантаженням і сильну кореляцію з активністю процесу в печінці. У дітей із ХГВ активність гепатиту є предиктором прогресування фіброзу печінки.
Цель — изучить особенности течения хронического вирусного гепатита В (ХГВ) у детей в зависимости от продолжительности болезни, штамма вируса и вирусной нагрузки. Обследован 61 ребенок с ХГВ в возрасте 3–18 лет. Всем больным проведено клиническое, лабораторное и инструментальное обследование. Клиническое течение ХГВ оценивалось по наличию клинических и лабораторных синдромов в течение всего периода заболевания. Методом полимеразной цепной реакции и при помощи иммуноферментного анализа определены штамм вируса гепатита В (HBV) и вирусная нагрузка. Фиброз печени оценивался по индексу APRI. ХГВ у трети детей характеризовался неактивным течением (иммунотолерантная фаза), у половины больных имела место низкая и минимальная активность воспалительного процесса в печени с минимальной клинической симптоматикой. У 55,9 % детей наблюдался горизонтальный путь передачи вируса. Установлено, что у больных с высокой вирусной нагрузкой и диким штаммом HBV ХГВ достоверно чаще имеет активное течение. С возрастанием продолжительности ХГВ вирусная нагрузка уменьшается. Установлена прямая связь средней силы между диким штаммом вируса и вирусной нагрузкой и сильная корреляция с активностью процесса в печени. У детей с ХГВ активность гепатита является предиктором прогрессирования фиброза печени.
Objective — to study the peculiarities of chronic viral hepatitis B (CHB) in children, depending on the duration of the disease, strain of the virus and viral load. We have examined 61 children aged 3–18 years with CHB. All patients underwent clinical, laboratory and instrumental examination. The clinical course of CHB was evaluated by the presence of clinical and laboratory syndromes throughout the entire period of the disease. Using polymerase chain reaction and enzyme-linked immunosorbent assay, we have identified strain of hepatitis B virus (HBV) and viral load. Liver fibrosis was assessed using the APRI index. CHB in one third of children was characterized by inactive course (immune tolerant phase), half of the patients had low and minimal activity of the inflammatory process in the liver with minimal clinical symptoms. In 55.9 % of children, horizontal transmission of the virus took place. It was found that in patients with high viral load and a wild-type HBV, CHB had significantly more active course. With increasing CHB duration, the viral load decreases. Moderate direct correlation between strain of the virus and viral load and strong correlation with the activity of the process in the liver has been established. In children with CHB, the activity of hepatitis is a predictor of hepatic fibrosis progression.
діти, HBV-інфекція, хронічний гепатит, клініка, тривалість хвороби, фіброз.
дети, HBV-инфекция, хронический гепатит, клиника, продолжительность болезни, фиброз.
children, HBV-infection, chronic hepatitis, clinical picture, duration of the disease, fibrosis.
Статтю опубліковано на с. 63-67
Вступ
Матеріали та методи
/64.jpg)
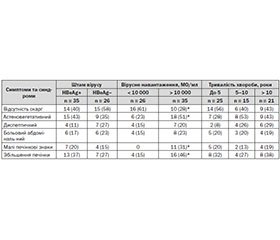
Результати та обговорення
Висновки
1. Абдурахманов Д.Т. Хронический гепатит В и D / Д.Т. Абдурахманов. — М.: ГЭОТАР-Медиа, 2010. — 288 с.
2. Березенко В.С. Клініко-патогенетичні особливості фіброгенезу печінки при хронічних гепатитах у дітей та шляхи його медикаментозної корекції: Автореф. дис… д-ра мед. наук: 14.01.10 / ДУ «Інститут педіатрії, акушерства і гінекології АМН України». — К., 2007. — 37 с.
3. Зайцев И.А. Вирусный гепатит В в вопросах и ответах / И.А. Зайцев, А.А. Заплатная. — К., 2006. — 112 с.
4. Каганов Б.С. Вирусный гепатит В: достижения и проблемы / Б.С. Каганов // Российск. педиатр. журнал. — 1998. — № 1. — С. 50-60.
5. Крамарев С.А. Современные возможности лечения хронических вирусных гепатитов у детей / С.А. Крамарев, И.В. Шпак, Л.А. Большакова // Здоровье ребенка. — 2007. — № 4(7). — С. 120-122.
6. Московская И.А. Болезни печени у детей / И.А. Московская; ред. М.Я. Студеникина. — Тула: Гриф и К, 2007. — 536 с.
7. Рейзис А.Р. Принципы интерферонотерапии вирусных гепатитов у детей с онкогематологическими заболеваниями / А.Р. Рейзис // Вопросы гематологии/онкологии и имунопатологии в педиатрии. — 2002. — № 1. — С. 48-50.
8. Учайкин В.Ф. Вирусные гепатиты от А до TTV у детей / В.Ф. Учайкин, Н.И. Нисевич, Т.В. Чередниченко. — М.: Новая волна, 2003. — 432 с.
9. Blumberg B.S. Australia antigen and the biology of hepatitis B / B.S. Blumberg // Science. — 1977. — Vol. 197. — P. 17-25.
10. Bortolotti F. Outcome of chronic hepatitis B in Caucasian children during a 20-year observation period / F. Bortolotti, P. Jara, C. Crivellaro et al. // J. Hepatol. — 1998. — Vol. 29. — P. 184-190.
11. Bortolotti F. Long term persistence of hepatitis B virus DNA in the serum of children with chronic hepatitis after hepatitis B e antigen to antibody seroconversion / F. Bortolotti, S. Wirth, C. Crivellaro et al. // J. Gastroenterol. Nutr. — 1996. — Vol. 22. — P. 270-274.
12. Chang V.-H. Natural history of hepatitis B virus infection in children / V.-H. Chang // J. Gastroenterol. Hepatol. — 2000. — Vol. 15. — P. 16-19.
13. EASL clinical practice guidelines: Management of chronic hepatitis B virus infection // J. Hepatol. — 2012. — Vol. 57(1). — P. 167-185.
14. EASL clinical practice guidelines: management of chronic hepatitis B // J. Hepatol. — 2009. — Vol. 50. — P. 227-242.
15. Hoofnagle J.H. Management of hepatitis B: summary of clinical research workshop / J.H. Hoofnagle, E. Doo, T.J. Liang et al. // Hepatology. — 2007. — Vol. 45. — P. 1056-1075.
16. Liaw Y.F. The development of cirrhosis in patients with chronic type B hepatitis: of prospective study / Y.F. Liaw, D.I. Tai, C.M. Chu et al. // Hepatology. — 1988. — Vol. 8. — P. 493-496.
17. Liaw Y.F. Prevention and surveillance of hepatitis B virus-related hepatocellular carcinoma / Y.F. Liaw // Semin. Liver Dis. — 2005. — Vol. 25. — P. 40-47.
18. Marazzi M.G. Clinical outcome of chronic hepatitis B in children during a longterm follow-up / M.G. Marazzi, A.R. Gigliotti, E. Bondy et al. // Ital. J. Pediatr. — 2002. — Vol. 28. — P. 128-132.
19. Mieli-Vergani G. Autoimmune hepatitis in childhood / G. Miely-Vergani, D. Vergani // Clinical. Liver Disease. — 2014. — Vol. 3. — P. 6-8.
20. Yuen M.-F. Natural history of chronic hepatitis B virus infection / M.-F. Yuen, C.-L. Lai // J. Gastroenterol. Hepatol. — 2000. — Vol. 15. — P. 20-24.
21. World Health Organization (2013) Media Centre. Hepatitis B. Accessed by September 4. 2013. Available from: http://www.who.int/mediacentre/factsheets/fs204/en/
1. Abdurakhmanov D.T. Khronycheskyy hepatyt V y D / D.T. Abdurakhmanov. – M.: HЭOTAR-Medya, 2010. – 288 s.
2.Berezenko V.S. Kliniko-patohenetychni osoblyvosti fibrohenezu pechinky pry khronichnykh hepatytakh u ditey ta shlyakhy yoho medykamentoznoyi korektsiyi: Avtoref. dys. … d-ra med. nauk : 14.01.10 / DU «Instytut pediatriyi, akusherstva i hinekolohiyi AMN Ukrayiny». – K., 2007. – 37 s.
3. Zaytsev Y.A. Vyrusniy hepatyt V v voprosakh y otvetakh / Y.A.Zaytsev, A.A.Zaplatnaya // Kyev, 2006. – 112 s.
4. Kahanov B.S. Vyrusniy hepatyt V: dostyzhenyya y problemi/ B.S.Kahanov // Rossyysk. Pedyatrych. Zhurnal. – 1998. - # 1. – S. 50-60.
5. Kramarev S.A. Sovremennie vozmozhnosty lechenyya khronycheskykh vyrusnikh hepatytov u detey / S.A. Kramarev, Y.V. Shpak, L.A. Bol'shakova // Zdorov'e rebenka. – 2007. - # 4 (7). – S. 120-122.
6. Moskovskaya Y.A. Bolezny pecheny u detey / Y.A. Moskovskaya; red. M.Ya. Studenykyna. – Tula: Hryf y K, 2007. – 536 s.
7. Reyzys A.R. Pryntsypi ynterferonoterapyy vyrusnikh hepatytov u detey s onkohematolohycheskymy zabolevanyyamy / A.R. Reyzys // Voprosi hematolohyy/ onkolohyy y ymunopatolohyy v pedyatryy. – 2002. - #1. – S. 48-50.
8. Uchaykyn V.F. Vyrusnie hepatyti ot A do TTV u detey / V.F. Uchaykyn, N.Y. Nysevych, T.V. Cherednychenko. – M.: Novaya volna, 2003. – 432 s.
9. Blumberg B.S. Australia antigen and the biology of hepatitis B / B.S. Blumberg // Science. – 1977. – V. 197. – P. 17-25.
10. Bortolotti F. Outcome of chronic hepatitis B in Caucasian children during a 20-year observation period / F. Bortolotti, P. Jara, C. Crivellaro et al. // J Hepatol. – 1998. - V. 29. – P. 184-190. doi: 10.1016/so168-8278(98)80002-0.
11. Bortolotti F. Long term persistence of hepatitis B virus DNA in the serum of children with chronic hepatitis after hepatitis B e antigen to antibody seroconversion / F. Bortolotti, S. Wirth, C. Crivellaro et al. // J Gastroenterol Nutr. – 1996. – V. 22. – P. 270-274.
12. Chang V-H. Natural history of hepatitis B virus infection in children / V-H. Chang // J Gastroenterol Hepatol. – 2000. – V. 15. – P. 16-19.
13. EASL clinical practice guidelines: Management of chronic hepatitis B virus infection // J Hepatol. – 2012. - 57 (1). – P. 167-185.
14. EASL clinical practice guidelines: management of chronic hepatitis B // J Hepatol. – 2009. – 50. P. 227-242. doi: 10.1016/j.jhep.2012.02.010.
15. Hoofnagle JH. Management of hepatitis B: summary of clinical research workshop / JH. Hoofnagle, E. Doo, TJ. Liang et al. // Hepatology. – 2007. V. 45. P. 1056-1075. doi: 10.1002/hep.21627.
16. Liaw YF. The development of cirrhosis in patients with chronic type B hepatitis: f prospective study / YF. Liaw, DI. Tai, CM. Chu et al. // Hepatology. -1988. V. 8. – P. 493-496. doi: 10.1002/hep.1840080310.
17. Liaw YF. Prevention and surveillance of hepatitis B virus-related hepatocellular carcinoma / YF. Liaw // Semin Liver Dis. – 2005. – V. 25. – P. 40-47.
18. Marazzi MG. Clinical outcome of chronic hepatitis B in children during a longterm follow-up / MG. Marazzi, AR. Gigliotti, E. Bondy et al. // Ital J Pediatr. – 2002. – V. 28. – P. 128-132.
19. Mieli-Vergani G. Autoimmune hepatitis in childhood / G. Miely-Vergani, D. Vergani // Clinical Liver Disease. – 2014. – V. 3. – P. 6-8. doi:10.1002/cld.296.
20. Yuen M-F. Natural history of chronic hepatitis B virus infection / M-F. Yuen, C-L. Lai // J Gastroenterol Hepatol. – 2000. – V. 15. – P. 20-
21. World Health Organization (2013) Media Centre. Hepatitis B. Accessed by September 4. 2013. Available from:http://www.who.int/mediacentre/factsheets/fs204/en/.

/65.jpg)
/66.jpg)