Статтю опубліковано на с. 89-94
Гострі риносинусити (ГРС) — це запальні захворювання слизової оболонки (СО) носа та приносових пазух [7]. На сьогодні для розуміння сутності ГРС принципово важливим є визнання того, що СО приносових пазух є продовженням СО носа, і cинусит не розвивається без попереднього риніту, оскільки вхідними воротами для вірусу є носова порожнина; ізольоване ураження синусів практично не зустрічається (за винятком одонтогенного), і дві провідні ознаки синуситів (утруднене носове дихання і виділення з носа) є також симптомами риніту [6].
Отже, запалення СО приносових пазух (причому всіх) розвивається одночасно з ураженням носової порожнини і не є ускладненням риніту. У немовлят, приносові пазухи яких розвинуті слабо, це відносно невелике за площею ураження, а в дітей зі сформованими синусами уражується СО площею до 40 % від площі поверхні тіла (близько 1 м2) [6].
Раніше запалення носової порожнини та синусів асоціювалось, як правило, з інфекцією (частіше бактеріальною). Однак із позицій сучасного розуміння природного перебігу ГРС є очевидним, що в основі патологічного процесу лежить не тільки і не стільки інфекція. Тому, згідно з положеннями міжнародного консенсусного документа EPOS’2012, ГРС визнаний як запалення (а не інфекція) СО. Визначальна роль вірусів залишається в етіології та патогенезі тільки гострого вірусного риносинуситу (ГВРС), а бактеріальної інфекції — при гострому бактеріальному риносинуситі (ГБРС). Отже, запалення та інфекція не є тотожними поняттями, тому з цієї точки зору термін «запалення» включає механізми і інфекційні, і неінфекційні [6, 10].
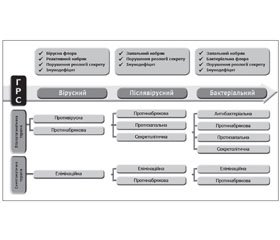
ГРС, особливо у дітей, етіологічно значною мірою пов’язаний саме з гострими респіраторними вірусними інфекціями (ГРВІ), що запускають патогенетичний каскад запалення, але як етіологічний фактор швидко втрачають свою актуальність. Наростаючі запальні зміни, зокрема набряк СО, запущені вірусами чи будь-якими іншими провокуючими факторами (переохолодження, вдихання надмірно холодного чи гарячого повітря, агресивні фізичні та хімічні чинники тощо) спричиняють підвищення в’язкості носового секрету, що різко знижує ефективність мукоциліарного транспорту і на фоні наростаючої дисфункції співусть приносових пазух призводить до порушення їх дренажу. Таким чином, ГВРС швидко трансформуються в післявірусні (ГПВРС), частина з яких у подальшому обумовлена бактеріями, з формуванням ГБРС (рис. 1) [6–8].
Отже, ГВРС є аналогом ГРВІ; ГПВРС включає в себе катаральний та серозний процеси; ГБРС відповідає гнійному запаленню. Всі клінічні форми ГРС мають складний патогенез, розшифровка й розуміння якого є важливою умовою їх ефективного лікування [6].
Етіологія та патогенез гострого риносинуситу
ГВРС етіологічно пов’язаний з Rhinovirus, Coronavirus, RS-virus, Human metapneumovirus, Influenza virus, Parainfluenza virus, Adenovirus, Enterovirus, які руйнують війчастий епітелій, порушують реологічні властивості та евакуацію назального секрету, що поглиблює патологічні зміни СО і запускає патогенетичний ланцюг ГВРС [8].
Провідним патогенетичним чинником ГПВРС є набряк СО носової порожнини та пазух, спричинений вірусами чи будь-якими провокуючими факторами. Запальні зміни призводять до збільшення товщини СО, посилення дисфункції співустя, накопичення патологічно зміненого секрету в пазусі та поглиблення запалення. Отже, ГВРС трансформується в ГПВРС, і його особливістю є відсутність провідної ролі етіологічного чинника [6].
Важливим патогенетичним фактором ГБРС, як і ГПВРС, є набряк СО носової порожнини, зокрема остіомеатального комплексу (системи вузьких щілин у решітчастому лабіринті, 2 з яких є шляхами дренажу і вентиляції верхньощелепної і лобової пазух) і синусів із порушенням реологічних властивостей назального секрету і його евакуації. Застій і накопичення в пазухах секрету та практично повний параліч мукоциліарної транспортної системи призводять до зниження активності неспецифічної та специфічної ланок локального імунітету, сприяючи патогенізації сапрофітної флори з розвитком бактеріального запалення (рис. 2). Таким чином ГПВРС трансформується в ГБРС, який діагностується у 2–7 % пацієнтів залежно від сезону та віку хворого. Відмінною особливістю ГБРС є наявність етіологічного чинника, а основною патогенетичною ланкою є бактеріальне запалення [9].
Основними ланками патогенезу всіх форм ГРС є запалення СО з прогресуючим набряком, порушенням реології секрету і його елімінації, а також локальний імунодефіцит і дисфункція мукоциліарного транспорту. Особливістю ГПВРС є відсутність етіологічного чинника, а при вірусному і бактеріальному ГРС — навпаки, його наявність (рис. 2).
Діагностика ГРС у дітей
Діагноз ГРС підтверджується комплексом типових клінічних ознак, часовими критеріями (терміни виникнення та тривалість симптомів) і ступенем його тяжкості (табл. 1)
Основними скаргами при ГРС у дітей є: закладеність носа, виділення з носа чи постназальне затікання, кашель, відчуття тиску, переповнення та біль у ділянці проекції приносових пазух, загальна слабкість, зниження чи втрата нюху, відчуття закладеності у вухах, зубний біль, що віддає у верхню щелепу, біль у горлі [6, 9, 11].
Лікар повинен з’ясувати: чи мають місце у хворого постійні виділення з носа (або кашель) і впродовж якого часу; чи відзначався двофазний характер захворювання — початок захворювання з ГРВІ, потім покращення стану з наступним погіршенням (виділення з носа, гарячка чи кашель). Гарячка зазвичай не має самостійного діагностичного значення, але може вказувати на тяжкість хвороби та необхідність проведення більш активного лікування. В основу шкали оцінки тяжкості захворювання покладені основні симптоми ГРС (табл. 2).
Згідно з міжнародними та вітчизняними документами, визначення ступеня тяжкості ГРС може базуватись на суб’єктивній оцінці свого стану пацієнтом за 10-бальною візуально-аналоговою шкалою (ВАШ) (рис. 3). У дітей легкому ступеню тяжкості відповідають 0–3 бали, середньому — 4–7 балів і тяжкому — 8–10 балів (EPOS’2012) [9].
У діагностиці ГВРС важливим є те, що він переважно розпочинається як прояв ГРВІ тривалістю не більше 10 днів із відсутністю негативної динаміки після 5-го дня захворювання. Найчастіше стан пацієнтів оцінюють як легкий або середнього ступеня тяжкості. Для ГПВРС характерним є збереження симптомів ГРС понад 10 днів або погіршення стану хворого після 5-го дня від початку захворювання, після попереднього поліпшення [9] (рис. 4).
У невеликого відсотка пацієнтів з ГПВРС має місце ГБРС — за наявності як мінімум трьох симптомів: прозорі виділення більше з одного боку і гнійний секрет у порожнині носа; виражений біль у ділянці обличчя, більше з одного боку; лихоманка > 38 °С; підвищення ШОЕ/С-реактивного білка; «дві хвилі» в перебігу захворювання, тобто погіршення стану після більш легкої фази хвороби. Стан пацієнтів при ГПВРС найчастіше оцінюють як легкий чи середнього ступеня тяжкості, при ГБРС — як тяжкий [6, 9].
Додаткові методи обстеження у пацієнтів з ГРС слід розглядати в клінічно складних випадках, при рецидивуючих, ускладнених або нетипових формах захворювання. Серед них: бактеріологічне дослідження (мазки, змиви, аспірат), візуалізуючі методи обстеження (комп’ютерна томографія, магнітно-резонансна томографія; при неможливості їх проведення — рентгенотомографія приносових пазух). Враховують також зміни ШОЕ, рівня С-реактивного білка, прокальцитоніну та інших лабораторних показників [6].
Лікування ГРС у дітей
Лікування ГРС у дітей, як правило, проводиться в амбулаторному режимі. Воно може бути ефективним тільки тоді, коли впливатиме на всі ланки етіопатогенезу захворювання. У зв’язку з багатофакторністю патогенезу ГРС немає доведеної ефективності будь-якого монотерапевтичного впливу, як системного, так і місцевого. Запорукою успіху є комплексна терапія, що ґрунтується на принципах доказової медицини (рис. 5) [6, 9].
При багатьох захворюваннях у дітей показане етіологічне лікування, що усуває першопричину патології. Однак труднощі етіологічного лікування ГВРС очевидні, оскільки вірусна інфекція «запускає» запалення і швидко зникає, тому як провідний етіологічний чинник є актуальним лише в перші дні захворювання. У зв’язку з цим противірусні засоби використовують тільки в разі тяжкого перебігу ГРС на початку захворювання. При легкому чи середньому ступені тяжкості перебігу ГВРС противірусні препарати взагалі не показані.
З огляду на провідні етіопатогенетичні ланки розвитку ГРС, комплексне лікування захворювання вимагає призначення препаратів з антиінфекційною (щодо вірусів і бактерій), протизапальною, секретолітичною, імуностимулюючою та протинабряковою дією, зокрема назальних деконгестантів (НД). І хоча згідно з EPOS’2012 [9] НД мають рівень доказовості ІV і рівень рекомендацій D, вони є в рекомендаціях одного з найавторитетніших у світі керівництв із педіатрії — Nelson Textbook of Pediatrics (США) [12] щодо лікування гострого риніту, застуди, риновірусної інфекції у дітей після 6 місяців життя і широко використовуються лікарями першого контакту.
НД при ГРС, з одного боку, застосовуються як засоби симптоматичного лікування (для швидкого полегшення носового дихання), а з другого боку, зважаючи на наявність у патогенезі захворювання вираженого набряку СО носа і синусів, як елемент патогенетичної терапії.
НД швидко й ефективно відновлюють носове дихання хворого при ГРС і, відповідно, покращують якість його життя [14]. Проте на сьогодні між дитячими оториноларингологами та педіатрами триває дискусія щодо повторного застосування НД, доцільності, тривалості та безпеки їх використання у дітей молодшого віку. На жаль, зараз є недостатня кількість досліджень щодо вказаних питань з точки зору доказової медицини [15].
Деконгестанти (від congestion — закупорка, застій) — це судинозвужуючі засоби, що використовують перорально (системні) чи місцево (топічні, назальні) для зменшення закладеності носа. НД повинні мати значимий місцевий лікувальний ефект (етіотропний, патогенетичний, симптоматичний) за відсутності пошкоджуючої, пригнічуючої, подразнюючої і резорбтивної дії [1–5, 10, 13].
Механізм дії деконгестантів. Деконгестанти — це симпатоміметики, тобто препарати, що є або агоністами α1- (фенілефрин), α2- (інданазоламін, нафазолін, тетризолін, ксилометазолін, оксиметазолін; α1-α2-адреноміметики (фенілпропаламін, псевдоефедрин)) чи α-β-адренергічних рецепторів (адреналіну гідрохлорид), або засобами, що сприяють виділенню норадреналіну (ефедрину гідрохлорид) чи запобігають його утилізації (кокаїну гідрохлорид) [4, 5].
За тривалістю дії НД можуть бути: короткої дії (до 4–6 годин) — ефедрин, адреналін (епінефрин), нафазолін, фенілефрин, тетризолін; середньої дії (до 8–10 годин) — ксилометазолін; тривалої дії (понад 12 годин) — псевдоефедрин, оксиметазолін [3].
Принципово важливими моментами, що стосуються безпеки використання НД у дітей, є тривалість дії препарату, що обумовлює частоту застосування за добу та наявність/відсутність у них консервантів [13].
Так, відомо, що НД короткої дії (до 4–6 годин — нафазолін, тетризолін та інданазолін) є найбільш токсичними для війчастих епітеліоцитів СО носа. Слід відзначити, що в деяких країнах похідні нафазоліну взагалі не рекомендовані для педіатричної практики [15], а в тих країнах, де їх використовують, відсутні дитячі форми препарату, що таїть в собі високий ризик передозування.
НД середньої тривалості дії (до 8–10 годин — ксилометазолін) не рекомендований для застосування у новонароджених та у дітей до 2 років життя [2, 3].
Ось чому в педіатрії найбільш часто як НД використовують α2-адреноміметики тривалої дії, що створені за сучасними технологіями і містять оксиметазолін, який у терапевтичних дозах не викликає порушень мукоциліарного кліренсу [4, 5].
Що стосується використання в антиконгестантних препаратах консерванту (бензалконію хлориду), то є незаперечні дані щодо його здатності пошкоджувати СО носа, підвищувати ризик розвитку медикаментозного риніту при тривалому використанні та пригнічувати мукоциліарний транспорт [2, 13].
До НД сучасного покоління зараховують дозовані назальні краплі Називін® Сенситив («Мерк», Німеччина), що містять α2-адреноміметик тривалої дії оксиметазолін і використовуються у дітей будь-якого віку: 0,01% розчин — з періоду новонародженості; 0,025% — у дітей віком від 1 до 6 років, 0,05% розчин — у пацієнтів віком від 6 років і в дорослих [10].
Препарат впливає на судини СО носа, зменшує її набряк і гіперемію, знижує кількість секрету, полегшує носове дихання, покращує аерацію приносових пазух. При місцевому інтраназальному застосуванні в терапевтичних концентраціях препарат не подразнює і не викликає гіперемію СО порожнини носа і не має системної дії. Надзвичайно важливою характеристикою засобу є відсутність у ньому консервантів, що унеможливлює їх негативний вплив на СО носа, синусів та ефективність мукоциліарного транспорту [10].
Дозовані назальні краплі Називін® Сенситив діють тривало (до 12 годин), ефект настає швидко (до 20 секунд), система точного дозування COMOD (1 натискання відповідає 1 дозі оксиметазоліну) запобігає вірогідності передозування препарату.
Важливо відзначити, що у дітей, особливо раннього віку, незважаючи на місцевий спосіб застосування НД, можуть виникати системні негативні ефекти. Це пов’язано з тим, що у маленьких дітей підвищена резорбтивна поверхня СО носа через більшу їх відносну площу (порівняно з масою тіла). Підвищеному надходженню НД у системний кровообіг також сприяє травматизація СО носа у разі її пошкодження при промиванні та/або закапуванні кінчиком піпетки. Ось чому в дозованих назальних краплях Називін® Сенситив є спеціальний обме-жувач на ковпачку, що дає змогу безконтактно застосовувати засіб, запобігати пошкодженню ніжної СО носа у дитини, забезпечуючи зручність і безпеку використання. Окрім цього, препарат має підтверджену в численних клінічних дослідженнях відповідного дизайну ефективність і безпечність і добре переноситься дітьми будь-якого віку, покращуючи їх якість життя при ГРС [2, 13].
Тривалість дії НД оксиметазоліну зберігається протягом 12 годин. Завдяки цьому клінічний ефект досягається при більш рідкому введенні — звичайно буває достатнім їх використання не частіше, ніж 2–3 рази протягом доби. Слід зазначити, що препарати оксиметазоліну при застосуванні у рекомендованих дозах не викликають порушень мукоциліарного кліренсу [15].
Таким чином, ведення дитини з ГРС повинно бути комплексним:
1) з обов’язковим виключенням симптомів небезпеки (відмова від пиття, летаргія, судоми);
2) вирішенням питання щодо амбулаторного лікування дитини і його організацією;
3) дотриманням режиму дня з урахуванням віку дитини, зволоженням повітря в приміщенні;
4) туалетом порожнини носа ізотонічним або гіпертонічним розчином морської води (за показаннями і коротким курсом), що сприяє нормалізації реологічних характеристик назального секрету і покращенню його евакуації;
5) забезпеченням пацієнта достатньою кількістю теплого пиття;
6) контролем гарячки (парацетамол чи ібупрофен) за показаннями;
7) при вираженому утрудненні носового дихання — використання сучасних НД без консервантів (Називін® Сенситив) коротким курсом до 5 днів;
8) консультування осіб, які доглядають дитину [6].
Комплексний багатовекторний фармакотерапевтичний вплив, спрямований на основні ланки етіопатогенезу ГРС (зменшення набряку, покращення реологічних властивостей назального слизу, реактивація мукоциліарного транспорту, зменшення запалення, боротьба з інфекцією) забезпечує найкращий лікувальний ефект та збереження якості життя хворого.
У цілому середня тривалість лікування ГРС становить 7–10 днів, із позитивною динамікою після 3–5-го дня лікування. Критеріями ефективності лікування є нормалізація загального стану дитини, температури тіла, відновлення носового дихання, зникнення патологічних виділень і запалення в порожнині носа [6].
НАЗИВІН® CЕНСИТИВ
(NASIVIN® SENSITIVЕ)
Р.П. № UA/11620/01/01, UA/11682/01/01, UA/11682/01/02 від 18.08.2011
Діюча речовина. Оксиметазолін.
Лікарська форма. Краплі назальні або спрей назальний.
Фармакотерапевтична група. Протинабрякові та інші препарати для місцевого застосування при захворюваннях порожнини носа. Симпатоміметики. Код АТС R01A A05.
Показання. Гострі респіраторні захворювання, що супроводжуються закладеністю носа (гострий риніт). Алергічний риніт. Вазомоторний риніт. Для відновлення дренажу та носового дихання при захворюваннях придаткових пазух порожнини носа, євстахіїті. Для усунення набряку перед діагностичними маніпуляціями у носових ходах.
Побічні ефекти. Часто: печіння або сухість слизової оболонки носа, чхання.
Фармакологічна дія. Оксиметазолін чинить симпатоміметичну та судинозвужувальну дію, усуваючи набряк слизової оболонки носа. Звужує судини у місці нанесення, зменшує набряк слизової оболонки носа та верхніх дихальних шляхів, зменшує виділення з носа. Відновлює носове дихання. Усунення набряку слизової носа сприяє відновленню аерації придаткових пазух, порожнини середнього вуха, що запобігає розвитку бактеріальних ускладнень (гаймориту, синуситу, середнього отиту).
Категорія відпуску. Без рецепта.
Виробник. Мерк Зелбстмедикатіон ГмбХ, Німеччина, Мерк КГаА і Ко. Верк Шпітталь, Австрія.
Повна інформація міститься в інструкції для медичного застосування препарату
Інформація для медичних та фармацевтичних працівників, для розміщення в спеціалізованих виданнях для медичних закладів та лікарів, а також для розповсюдження на семінарах, конференціях, симпозіумах з медичної тематики.

/90.jpg)
/90_2.jpg)
/91_2.jpg)
/91.jpg)
/92.jpg)