Журнал "Гастроэнтерология" Том 54, №2, 2020
Вернуться к номеру
Вплив застосування метформіну та зниження маси тіла на концентрацію церамідів C16:0, C18:0, C24:1 в плазмі крові в пацієнтів із неалкогольною жировою хворобою печінки в поєднанні з інсулінорезистентністю та цукровим діабетом 2 типу
Авторы: Павловський Л.Л.
Національний медичний університет імені О.О. Богомольця, м. Київ, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
Актуальність. Цераміди — це жири сімейства сфінголіпідів, які беруть участь у розвитку інсулінорезистентності (ІР), неалкогольної жирової хвороби печінки (НАЖХП) та цукрового діабету 2 типу (ЦД). Попри стандарти лікування цих захворювань на сьогодні недостатньо інформації щодо їх впливу на концентрацію церамідів у плазмі крові. У зв’язку з цим ми дослідили, як прийом метформіну та зниження маси тіла впливають на концентрацію церамідів C16:0, C18:0, C24:1 у цих пацієнтів. Мета дослідження: вивчити та порівняти концентрацію церамідів С16:0, С18:0, С24:1 у плазмі крові в пацієнтів із НАЖХП до та після проведення лікування. Матеріали та методи. У дослідженні брали участь 50 пацієнтів із НАЖХП, які були розподілені на дві групи: 24 осіб з ІР та 26 осіб з ЦД 2 типу. Як лікування пацієнтам з ІР рекомендовано було зниження маси тіла. Пацієнти з ЦД 2 типу приймали метформін у дозі 500 мг 2 рази на добу. Контрольну групу становили 10 здорових осіб. Цераміди визначалися за допомогою рідинної хроматографії з мас-спектрометрією (Shimadzu Nexera X2 UHPLC, Shimadzu LCMS-8045 mass-spectrometer). Результати. При порівнянні концентрації церамідів С16:0, С18:0, С24:1 в обох групах виявлено їх вірогідне підвищення порівняно з контрольною групою (р < 0,001). Після проведеного лікування в пацієнтів обох груп спостерігалося вірогідне зменшення концентрації церамідів (р < 0,001). Окрім того, було виявлено, що фракції церамідів С16:0, С18:0, С24:1 в обох групах корелювали з основними лабораторними й інструментальними показниками. Висновки. У пацієнтів із НАЖХП, ІР та ЦД 2 типу концентрація церамідів С16:0, С18:0, С24:1 була підвищеною. На фоні відповідного лікування концентрація церамідів зменшилася.
Актуальность. Церамиды — это жиры семейства сфинголипидов, которые принимают участие в развитии инсулинорезистентности (ИР), неалкогольной жировой болезни печени (НАЖБП) и сахарного диабета 2 типа (СД). Несмотря на стандарты лечения этих заболеваний, на сегодняшний день недостаточно информации относительно их влияния на концентрацию церамидов в плазме крови. В связи с этим мы исследовали, как прием метформина и снижение массы тела влияют на концентрацию церамидов C16:0, C18:0, C24:1 у данных больных. Цель исследования: изучить и сравнить концентрацию церамидов С16:0, С18:0, С24:1 в плазме крови у пациентов с НАЖБП до и после проведения лечения. Материалы и методы. В исследовании приняли участие 50 пациентов с НАЖБП, которые были разделены на две группы: 24 человека с IP и 26 человек с СД 2 типа. В качестве лечения пациентам с ИP рекомендовано было снижение массы тела. Пациенты с СД 2 типа принимали метформин в дозе 500 мг 2 раза в сутки. Контрольную группу составили 10 здоровых лиц. Церамиды определялись с помощью жидкостной хроматографии с масс-спектрометрией (Shimadzu Nexera X2 UHPLC, Shimadzu LCMS-8045 mass-spectrometer). Результаты. При сравнении концентрации церамидов С16:0, С18:0, С24:1 в обеих группах выявлено их достоверное повышение по сравнению с контрольной группой (р < 0,001). После проведенного лечения у пациентов обеих групп наблюдалось достоверное уменьшение концентрации церамидов (р < 0,001). Кроме того, было обнаружено, что фракции церамидов С16:0, С18:0, С24:1 в обеих группах коррелировали с основными лабораторными и инструментальными показателями. Выводы. У пациентов с НАЖБП, IP и СД 2 типа концентрация церамидов С16:0, С18:0, С24:1 была повышенной. На фоне соответствующего лечения концентрация церамидов уменьшилась.
Background. Ceramides are the fats of the sphingolipid family that are involved in the development of insulin resistance, non-alcoholic fatty liver disease, and type 2 diabetes. Despite the standards of treatment for these diseases, there is currently a lack of information regarding their effect on the concentration of ceramides in blood plasma. In this regard, we investigated how metformin administration and weight loss affect the concentrations of ceramides C16:0, C18:0, C24:1 in these patients. The purpose was to study and compare the plasma concentrations of ceramides C16:0, C18:0, C24:1 in patients with non-alcoholic fatty liver disease before and after treatment. Materials and methods. The study involved 50 patients with non-alcoholic fatty liver disease, who were divided into two groups: 24 people with insulin resistance and 27 with type 2 diabetes. As a treatment for patients with insulin resistance, it was recommended to lose weight. Patients with type 2 diabetes received metformin at a dose of 500 mg 2 times a day. The control group consisted of 10 healthy individuals. Ceramides were determined by liquid chromatography with mass spectrometry (Shimadzu Nexera X2 UHPLC, Shimadzu LCMS-8045 mass spectrometer). Results. When evaluating the concentrations of ceramides C16:0, C18:0, C24: 1 in both groups, a significant increase was found compared to the control group (p < 0.001). After treatment, patients in both groups showed a significant decrease in ceramide concentration (p < 0.001). In addition, it was found that C16:0, C18:0, C24:1 ceramide fractions correlated with the main laboratory and instrumental parameters in both groups. Conclusions. In patients with non-alcoholic fatty liver disease, insulin resistance, and type 2 diabetes, the concentration of C16:0, C18:0, C24:1 ceramides was increased. Against the background of appropriate treatment, ceramide level has decreased.
неалкогольна жирова хвороба печінки; інсулінорезистентність; цукровий діабет 2 типу; цераміди
неалкогольная жировая болезнь печени; инсулинорезистентность; сахарный диабет 2 типа; церамиды
non-alcoholic fatty liver disease; insulin resistance; type 2 diabetes; ceramides
Вступ
Матеріали та методи
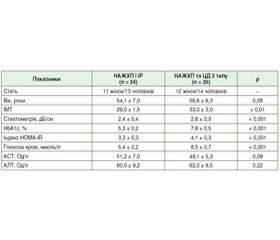
Результати
Обговорення
Висновки
- Younossi Z. еt al. Global epidemiology of nonalcoholic fatty liver disease-meta-analytic assessment of prevalence, incidence, and outcomes. Hepatology. 2016. 64. Р. 73-84. doi: 10.1002/hep.28431.
- Younossi Z. et al. The global epidemiology of NAFLD and NASH in patients with type 2 diabetes: A systematic review and meta-analysis. Journal Hepatology. 2019. 71(4). Р. 793-801. doi: 10.1016/j.jhep.2019.06.021.
- Anstee Q.M., Targher G., Day C.P. Progression of NAFLD to diabetes mellitus, cardiovascular disease or cirrhosis. Gastroenterology Hepatology. 2013. 10(6). Р. 330-44. doi: 10.1038/nrgastro.2013.41.
- Musso G., Cassader М., Gambino R. Non-alcoholic steatohepatitis: emerging molecular targets and therapeutic strategies. Nature Reviews Drug Discovery. 2016. 15(4). Р. 249-74. doi: 10.1038/nrd.2015.3.
- Chaurasia B., Summers S.A. Ceramides — Lipotoxic Inducers of Metabolic Disorders. Trends in Endocrinology & Metabolism. 2015. 26(10). Р. 538-550. doi: 10.1016/j.tem.2015.07.006.
- Chavez J.A., Summers S.A. A ceramide-centric view of insulin resistance. Cell. Metabolism. 2012. 15(5). Р. 585-94. doi: 10.1016/j.cmet.2012.04.002.
- Galadari S. et al. Role of ceramide in diabetes mellitus: Evidence and mechanisms. Lipids in Health and Disease. 2013. 12. Р. 98. doi: 10.1186/1476-511X-12-98.
- Pagadala M., Kasumov T., McCullough A.J., Zein N.N., Kirwan J.P. Role of ceramides in nonalcoholic fatty liver disease. Trends in Endocrinology and Metabolism. 2012. 23(8). Р. 365-371. doi: 10.1016/j.tem.2012.04.005.
- Colombini M. Ceramide channels and their role in mitochondria-mediated apoptosis. Biochimica et Biophysica Acta. 2010. 1797(6–7). Р. 1239-1244. doi: https://doi.org/10.1016/j.bbabio.2010.01.021.
- Kasumov T. et al. Quantification of ceramide species in biological samples by liquid chromatography electrospray ionization tandem mass spectrometry. Analytical Biochemistry. 2010. 401. Р. 154-161. doi: 10.1016/j.ab.2010.02.023.
- Apostolopoulou M. et al. Specific Hepatic Sphingolipids Relate to Insulin Resistance, Oxidative Stress and Inflammation in Nonalcoholic Steatohepatitis. Diabetes Care. 2018. 41(6). Р. 1235-1243. doi: 10.2337/dc17-1318.
- Haus J.M. et al. Plasma Ceramides Are Elevated in Obese Subjects With Type 2 Diabetes and Correlate With the Severity of Insulin Resistance. Diabetes. 2009. 58(2). Р. 337-343. doi: 10.2337/db08-1228.
- Kasumov T. et al. Improved Insulin Sensitivity after Exercise Training is linked to Reduced Plasma C14:0 Ceramide in Obesity and Type 2 Diabetes. Obesity. 2015. 23(7). Р. 1414-1421. doi: 10.1002/oby.21117.
- Zabielski P. et al. The effect of high fat diet and metformin treatment on liver lipids accumulation and their impact on insulin action. Scientific Reports. 2018. 8. Р. 7249. doi: 10.1038/s41598-018-25397-6.
- Zabielski P. et al. Effect of metformin on bioactive lipid metabolism in insulin-resistant muscle. Journal of Endocrinology. 2017. 233. Р. 329-340. doi: 10.1530/JOE-16-0381.

/33.jpg)
/34.jpg)